視網膜大動脈瘤1例臨床分析
張滄霞,楊來慶,王 超
視網膜大動脈瘤1例臨床分析
張滄霞,楊來慶,王超
玻璃體積血;視網膜大動脈瘤;手術;激光
患者,女,69歲,農民。主因右眼突發視物不見1周于2015年11月2日就診。既往高血壓病史4年余,口服藥物血壓控制正常。眼部檢查:視力:右CF,左0.6;雙眼晶狀體混濁,右眼玻璃體積血3級,眼底不清(圖1);左眼:視盤邊界清顏色可,血管走行可,視網膜無出血、滲出、色素變動、玻璃膜疣等,黃斑中心凹反光未見。初步診斷:右眼玻璃體積血原因待查,雙眼年齡相關性白內障,高血壓病。收入院,完善相關檢查,擬行右眼白內障超聲乳化+玻切+探查術。
術中經過:2015年11月5日球后神經阻滯麻醉下行右眼白內障超聲乳化+玻切+光凝+IOL植入術。術中切除玻璃體濃密積血,見黃斑區無出血滲出,黃斑下方約4 PD大小視網膜下出血灶,視網膜淺脫離,視盤顳下2 PD處視網膜表面出血、滲出,顳下動靜脈血管部分遮蔽、隱沒,其遠端、近端未遮蔽部分無閉塞、迂曲擴張等改變。視網膜下出血灶/淺脫離區激光,能量150 mw,曝光時間0.1s,光斑反應3級。補充診斷:右眼息肉狀脈絡膜病變(PCV)?視網膜大動脈瘤?術中、術后告知患者及家屬:(1)擇期進一步行FFA、OCT檢查以明確診斷;(2)病情進展需補充光凝、抗VEGF治療、PDT治療;(3)再次玻璃體視網膜手術等可能。術后診療情況:術后常規局部抗菌素、激素、散瞳劑應用。出院時右眼情況:視力0.3;眼壓13 mm Hg;IOL位正,視盤顳下視網膜前出血部分吸收,視網膜下出血未見明顯吸收,周圍激光斑適當,視網膜在位。囑其隨診。2015年12月17日復查:右眼視力0.6,矯正1.0;眼壓16 mm Hg;顳下方視網膜表面及視網膜下出血明顯吸收,于出血灶上緣顳下動脈第一分支前可見圓形囊樣膨出(圖2),FFA動脈早期視盤顳下動脈第一分支前圓形高熒光;隨造影時間延長顳下方熒光遮蔽區內未見熒光滲漏(圖3)。明確診斷:右眼視網膜大動脈瘤。
討論
視網膜大動脈瘤多在視網膜中央動脈2、3級分支處發生,較大的視網膜大動脈瘤又稱孤立性大動脈瘤,Robertson〔1〕1973年首次詳細描述該病,以后國內外均有報道〔2-3〕,本病好發于60~70歲左右,女性多于男性,多單眼發病,雙眼發病者10%〔4〕,常伴高血壓、動脈硬化、高血脂、血管炎及心血管疾病等基礎病。其發病機制尚不清楚,因組織學發現血管壁變薄或纖維化,伴玻璃樣變、出血或巨噬細胞浸潤,有時伴膽固醇結晶,多認為其病理機制可能為高血壓動脈硬化時視網膜動脈血管內的平滑肌纖維逐漸被膠原纖維替代,動脈內膜及中膜纖維組織增生,致動脈管壁不規則增厚、管腔狹窄、管徑變細、失去彈性,血壓升高促使血管壁擴張膨出而形成。
視網膜大動脈瘤分為三期〔5〕:穩定期,眼底除動脈瘤外,無其它征象;代償失調期,瘤壁及周圍毛細血管擴張,血漿漏出,部分病例有血管破裂,引發出血;愈合期,動脈瘤機化萎縮。大多數就診病例為代償失調期患者。由于動脈瘤體相對較大,動脈壓力較高,動脈壁破壞往往導致較大范圍出血、滲出、視網膜水腫,嚴重者出血可進入視網膜下、視網膜內或穿越內界膜進入玻璃體腔。臨床對本病的漏診誤診率較高,處于穩定期診斷不難,但此期患者一般無任何自覺癥狀;代償失調期視網膜大動脈瘤突然破裂、出血并累及黃斑時,視力驟然下降,如此時就診易誤診為其他出血性視網膜疾病。
本例術前已除外眼外傷、增生性糖尿病視網膜病變、高血壓性視網膜病變、Terson綜合征、血液病、腫瘤、Coats病等,術中探查除外了視網膜靜脈阻塞、血管炎、玻璃體后脫離牽拉視網膜血管破裂、視網膜裂孔、濕性年齡相關性黃斑變性(w-AMD)等,因第3分支以內的大動脈瘤破裂出血往往累及黃斑,極易誤診為w-AMD、PCV,更應注意鑒別。對于有高血壓、動脈硬化的老年女性突發不明原因或其他病因不能解釋的玻璃體積血、未累及黃斑區的視網膜出血、視網膜下出血,重點考慮PCV和視網膜大動脈瘤。FFA是確診的關鍵,本病FFA特點為動脈瘤體呈囊狀、梭狀或粟粒狀高熒光,位于發病的動脈干上,隨動脈同步充盈,而AMD、PCV出現的強熒光位于視網膜下新生血管附近,形態多樣化;OCT也可幫助鑒別。本例玻璃體積血3級,僅見紅光反射,眼底不能窺見,術前未行FFA,術中探查仍不能第一時間明確診斷,遂將可疑診斷、進展、轉歸、進一步檢查、診治方案及時充分告知,密切隨診,便于適時完善相關檢查,盡早明確診斷,指導治療,提高預后效果。
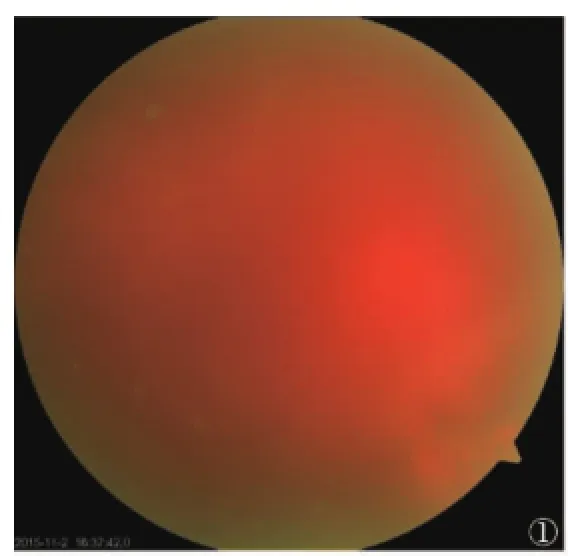
圖1 眼底彩照示玻璃體積血3級;
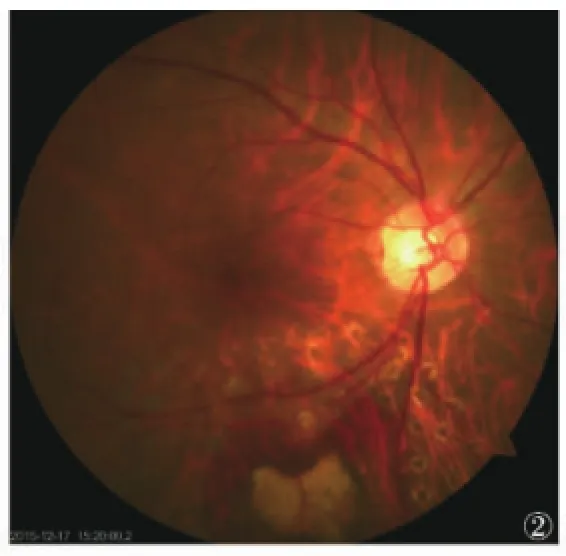
圖2 眼底彩照示視網膜表面及視網膜下出血吸收后見顳下動脈第一分支前圓形囊樣膨出;
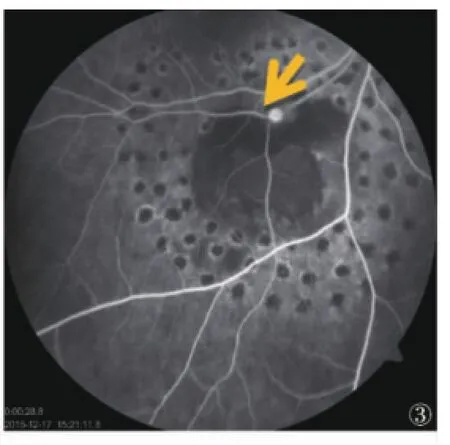
圖3 FFA示顳下動脈第一分支前圓形高熒光;
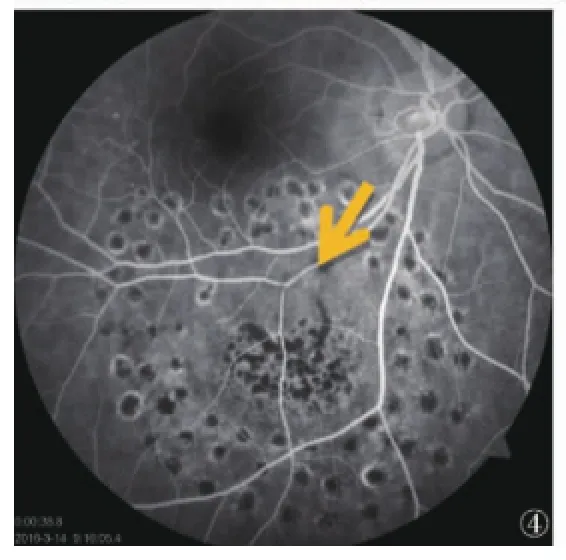
圖4 FFA示顳下動脈第一分支前未見異常熒光,提示大動脈瘤萎縮。
視網膜大動脈瘤的治療目前尚有爭議。因動脈瘤可有血栓形成、瘤壁纖維化、體積變小而自然消退的自愈傾向,無癥狀者一般不做處理,僅觀察;伴黃斑水腫、滲出危及中心凹、瘤體搏動/出血增加者繞瘤體光凝治療;如果出血量較大或黃斑區出血,應積極光凝;合并嚴重玻璃體積血者手術聯合激光治療〔6-7〕。激光治療的目的是封閉動脈瘤及周圍擴張的毛細血管床,抑制動脈瘤的通透性,制止滲漏,防止動脈瘤破裂,促進瘤體萎縮,同時促進視網膜出血及水腫吸收,改善視力。光凝方法亦有不同見解,有學者認為瘤體及周圍均應施行光凝;一般認為直接光凝大動脈瘤有一定危險性,可能引起瘤體破裂而致大出血,也可造成瘤體遠端動脈閉鎖,引起動脈供養區視網膜缺血,故只在瘤體周圍光凝;對于視網膜大動脈瘤伴發黃斑水腫、黃斑區硬性滲出嚴重影響視力的,單純激光治療難以有效提高視力,可以應用抗血管內皮生長因子(抗VEGF)聯合治療〔8〕。本例術中光凝僅環繞視網膜下出血/視網膜淺脫離區,確診后繼續隨訪3個月,右眼視力0.6,矯正1.0,FFA提示視網膜大動脈瘤進入愈合期(圖4),出血、滲出逐漸吸收,考慮大動脈瘤破裂加速瘤體組織纖維化進而萎縮,故未補充瘤體及瘤體周圍視網膜光凝以減少對視野影響;因病變未累及黃斑中心凹,預后視力良好,效果滿意。
[1]Robertson DM.Macroaneurysm of the retinal arteries[J].Ophthalmology,1973,77:5567.
[2]Xu L,Wang YX,Jonas JB.Frequency of retinalm acroaneurysm s in adult Chinese:the Beijing Eye Study[J].Br J Ophthamlol,2007,91(6):840-841.
[3]GuyerDR.Retina-Vitreous Macula[M].Philadelphia:WB SaundersCompany,1999:383-389.
[4]張惠蓉.眼底病激光治療[M].北京:人民衛生出版社,2012:187. [5]李鳳鳴.眼科全書[M].北京:人民衛生出版社,1996:2395.
[6]王建民,馬景學,葉存喜,等.非外傷性玻璃體大量積血的病因分析[J].中國實用眼科雜志,2006,24(1):100-103.
[7]田汝銀,張國明,唐松,等.視網膜大動脈瘤合并玻璃體積血的手術療效[J].國際眼科雜志,2012,12(7):1390-1391.
[8]Pichi F,Morara M,Torrazza C,et al.Intravitreal bevacizumab for macular complications from retinal arterial macroaneurysms[J]. Am J Ophthalmol,2013,155(2):287-294.
R774.1
B
1002-4379(2016)03-0199-02
10.13444/j.cnki.zgzyykzz.2016.03.017
河北醫科大學滄州中西醫結合臨床醫學院,滄州061001
張滄霞,E-mail:czxiaxia@126.com

