快速康復干預在SuperPATH微創全髖關節置換術后的應用研究
于紅英,鈄曉帆,宋學良,張曉英,戴雅琴,賈勤
(浙江省人民醫院,浙江杭州310014)
快速康復干預在SuperPATH微創全髖關節置換術后的應用研究
于紅英,鈄曉帆,宋學良,張曉英,戴雅琴,賈勤
(浙江省人民醫院,浙江杭州310014)
目的觀察快速康復干預在SuperPATH微創全髖關節置換術后應用的效果。方法選擇SuperPATH微創全髖關節置換術患者100例,隨機分為對照組和觀察組各50例。觀察組術后采用快速康復干預方案,對照組實施傳統早期康復干預方案。比較兩組患者日常生活活動能力、平衡功能、平均住院天數及髖關節功能。結果觀察組術后7 d、14 d及1月日常生活活動能力高于對照組(P<0.01),術后2周平衡功能高于對照組(P<0.01);術后1個月髖關節功能評分高于對照組(P<0.01);觀察組平均住院天數低于對照組(P<0.01);兩組患者均無人工關節脫位發生。結論SuperPATH微創全髖關節置換術結合早期快速康復干預能改善患者髖關節功能,提高術后早期日常生活活動能力。
髖關節;關節置換術;快速康復;日常生活能力
全髖關節置換術(total hip arthroplasty,THA)是老年股骨頸骨折、骨關節病變終末期的有效治療方法,但傳統的THA關節囊切開手術對運動系統結構破壞較大,對活動具有較嚴格的限制,對早期恢復日常生活自理能力產生較大影響。2014年本院開展的全新微創技術SuperPATH(Supercapsular Percutaneously-Assisted Total Hip),結合了Supercap的股骨側技術和經皮輔助(PATH入路)的髖臼側技術的優點,不切斷外旋肌群,保留完整的關節囊,在直視下通過工作通道進行髖臼操作,無需關節脫位即可進行股骨操作,提高早期關節穩定性[1]。理論上SuperPATH被稱為“不會因手術入路導致脫位”的髖關節置換技術,術側髖關節活動范圍無需嚴格限制,能進行更早期及更大范圍的運動訓練[2]。加速康復外科(enhanced recovery after surgery,ERAS)是采用有循證醫學證據證明有效的圍術期處理措施,通過降低手術創傷的應激反應、減少并發癥、提高手術安全性和患者滿意度,從而達到加速康復的目的[3]。為探索SuperPATH術后更有效的康復訓練方法,本研究在加速康復理念指導下,優化康復干預措施,提出快速康復干預,并與傳統早期康復干預進行比較。現將研究結果報告如下。
1 對象與方法
1.1 對象納入標準:符合THA指征的患者;意識清晰,可準確表達自己的意愿,能配合護士進行康復訓練。排除標準:骨性僵直、強直、需要翻修、有內固定物取出、屈曲攣縮嚴重,術中需要廣泛松解的患者;合并阿爾茲海默病、腦血管意外后遺癥、腫瘤及精神病患者,因合并嚴重心、腎、肝疾病體力不支及術前長期臥床患者;嚴重骨質疏松患者。選擇本院2014年12月至2016年4月符合納入標準的100例SuperPATH手術患者,均為單側置換。本研究經醫院倫理委員會審批通過,根據入院時間先后隨機編號,單號為對照組,雙號為觀察組,征得患者及家屬同意,簽署知情同意書。兩組患者基礎資料比較見表1,年齡分布與術前日常生活活動能力(ADL)評分采用t檢驗,性別分布、疾病類型、手術部位采用x2檢驗,差異均無統計學意義(P>0.05),具有可比性。

表1 兩組患者基礎資料比較
1.2 方法兩組采取統一的圍手術期禁食、補液標準、麻醉和疼痛控制方法以及預防深靜脈血栓及抗感染措施[4];由主管醫生、責任護士、患者及家屬共同組成康復小組,由固定的責任護士介紹康復護理的目的、方法等,全面觀察和評估患者,收集資料,提供康復訓練計劃表,播放康復訓練視頻;出院時制定康復訓練及隨訪計劃,教會患者及家屬訓練方法,1個月內每周電話隨訪1~2次,隨訪內容包括患者的切口情況、康復鍛煉的進展及效果、評估生活自理能力、指導進一步的康復訓煉方法,提醒按時復查。
1.2.1 對照組予傳統早期康復干預。術后當天:雙膝間予夾枕,患肢保持外展15~30°,髖關節屈曲<60°[5]。術后1~3 d:床上活動,進行深呼吸訓練,利用床上拉手做引體、抬臀運動及踝關節屈伸和股四頭肌等長舒縮運動。術后4~5 d:當髖關節屈曲訓練至接近90°,髖部疼痛不明顯時,指導患者扶步行器行走,術肢不完全負重。術后6~10 d:開始ADL訓練,訓練伸髖、屈髖、外展,強調日常生活如起立、坐、臥、如廁、洗澡等的注意事項,防止關節脫位。術后11~14 d:繼續臥位、站立及步行訓練,在體力耐受范圍內進行ADL訓練,練習上下樓梯。術后3個月內限制患肢超過90°屈髖,避免過度內收內旋活動[6],健側臥位時兩腿間夾枕,避免向患側臥位。
1.2.2 觀察組按照快速康復干預,制定各個階段的目標和措施。
1.2.2.1 術后當天目標:臥床休息,可翻身側臥。措施:術后當天患者取常規平臥位;椎管內麻醉后6 h、全身麻醉意識清醒后,生命體征穩定,給予床頭搖高30°。患者雙膝之間無需夾枕,允許髖關節屈曲,但不超過90°范圍,可自由側臥及翻身[7]。下肢感覺恢復即開始指導和鼓勵患者行踝泵運動和股四頭肌等長收縮訓練,20~30次/組,每次持續5~10 s,間隔時間以患者不覺疲勞為度。
1.2.2.2 術后1~3 d目標:站立負重及步行。措施:包括臥位練習、體位轉換練習和步行訓練。臥位練習:患者雙手拉住床上支架作上身輕度左右搖擺,注意臀部不能離床,以練習髖關節旋轉,同時增強上肢肌力;協助患者進行仰臥位主動屈髖、屈膝運動,外展練習。活動范圍以不引起明顯的疼痛為度。體位轉換練習和步行訓練:評估患者局部和全身情況穩定,將床頭搖高45~80°,進行床上坐位練習,20~30 min,無異常不適后
轉移至床邊進行坐位訓練,協助患者把術側肢體移近床邊,靠近床沿放下,雙手后撐坐起。如坐位下患者無明顯頭暈等不適,即在主管醫生和責任護士指導下進行助行器站立訓練,患者雙足分離,在微痛范圍內左右交替移動重心,爭取達到雙足站立時負重相同,逐漸至可用患腿單足站立。完成重心轉移動作后,練習使用助行器輔助跨步行走,5~10 min/次,2~3次/d,注意逐步使手術側肢體與對側肢體達到等量負重,保持平衡。
1.2.2.3 術后4~5 d目標:生活基本達到自理。措施:患者體力基本恢復,在監護下進行日常生活自理能力訓練,練習獨立坐起、床椅移動、扶拐杖平地行走,獨立如廁、穿衣、洗漱等。
1.2.2.4 術后6~10 d目標:強化肌力,改善本體感覺功能,達到正常關節活動范圍,能扶拐上下樓梯。措施:包括臥位訓練、坐位訓練、立位訓練、半蹲到全蹲訓練和扶拐杖上下樓梯。臥位訓練:主動屈髖和抗阻力屈髖,加強屈髖肌肌力;仰臥位或健側臥位,患肢髖膝伸直,髖關節做抗阻和不抗阻內收外展運動;仰臥位,雙下肢屈膝外展位,進行膝關節靠攏和分開運動,訓練髖關節內外旋。坐位訓練:坐位時練習伸髖、屈髖、屈髖位內外旋。立位訓練:健肢支撐,髖關節后伸練習髖伸展;以患肢支撐,健肢側向抬高保持外展位以矯正髖內收;患肢踏臺階上,屈髖屈膝上身前傾以練習髖關節前屈度;骨盆左右搖擺練習髖內收外展;前后移動健側下肢以練習術側髖關節內外旋。半蹲到全蹲訓練:雙手扶持床尾欄桿,重心后移進行半蹲訓練,并逐步過渡到全蹲。以上康復訓練15~20次/組,每次持續5~10 s,間隔時間以患者不覺疲勞為度,一般2~3組/d。抗阻力訓練以彈力帶輔助。同時進行扶拐上下樓梯練習。
1.2.2.5 術后11~14 d目標:獨立上下樓梯。措施:加強患髖外展、外旋和內收功能,訓練上下樓梯。患者坐在椅子上,伸直健側下肢,在雙上肢的幫助下,屈膝、屈髖將患側小腿置于健側肢體膝前,一手握住患肢足底,一手放于患膝內側輕輕向下按壓,并逐步屈曲健側肢體膝關節,每次
10 min,每天兩次,這個動作同時包含了髖關節屈曲、內收和外旋。訓練走斜坡、上下樓梯等,進一步增強肌力,加強平衡力和協調力,提高ADL能力。
1.3 評價指標
1.3.1 改良Barthel指數[8]評定包括進食、洗澡、修飾、穿衣、大便控制、小便控制、用廁、床椅轉移、平地行走、上下樓梯10個方面,每項分值有0~5分、0~10分、0~15分3類,總分100分。分數越高表示ADL越好。總分≤40分為重度依賴,41~60分為中度依賴,61~99分為輕度依賴,100分為無需依賴。分別于術后7 d、術后14 d、術后1個月進行測評,住院期間由責任護士進行床邊評價,出院后通過電話隨訪評價或患者來院復查時評價。
1.3.2 平衡功能評分Berg評分代表患者動態平衡能力和步行的穩定性[9],最高分56分,最低分0分,分數越高表示平衡能力越強。0~20分,提示平衡功能差,患者需要乘坐輪椅;21~40分,提示有一定平衡能力,患者可在輔助下步行;41~56分,說明平衡功能較好,患者可獨立步行。術后2周測定患者平衡功能,由主管醫生或責任護士進行評定。已出院的患者,術后2周時回醫院復查評估,不方便來醫院復查的患者由康復小組成員上門回訪進行評定。
1.3.3 髖關節功能評定采用Harris髖關節評分標準[10]進行評價,主要包括4個維度,疼痛(44分)、功能(47分)、畸形(4分)、關節活動程度(5分),總分為100分。術后1個月患者復查時由主管醫生進行髖關節功能評定。髖關節功能分級標準:90~100分為優,80~89分為良,70~79分為中,<70分為差。髖關節優良率=(優人數+良人數)/總人數×100%。
1.3.4 住院時間統計平均住院天數。
1.3.5 并發癥觀察兩組患者術后3個月內人工關節脫位和假體周圍骨折發生情況。
1.4 統計學方法使用SPSS 17.0統計軟件對各項資料進行統計分析,各組數據均拒絕正態性假設,因此采用非參數檢驗方法。計量資料采用t檢驗,計數資料用x2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術后改良Barthel指數評分比較見表2。
2.2 兩組患者平均住院天數和術后平衡功能比較見表3。觀察組住院天數4~23 d,對照組住院天數8~23 d。
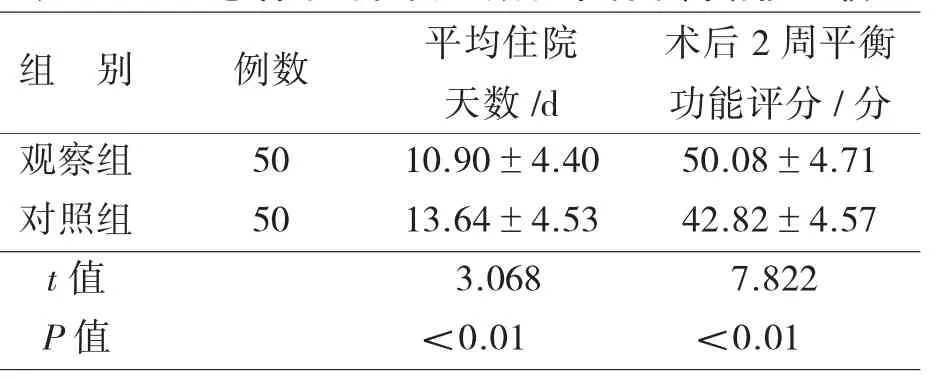
表3 兩組患者平均住院天數和術后平衡功能比較
2.3 兩組患者術后Harris髖關節評分及髖關節功能等級評定比較見表4。
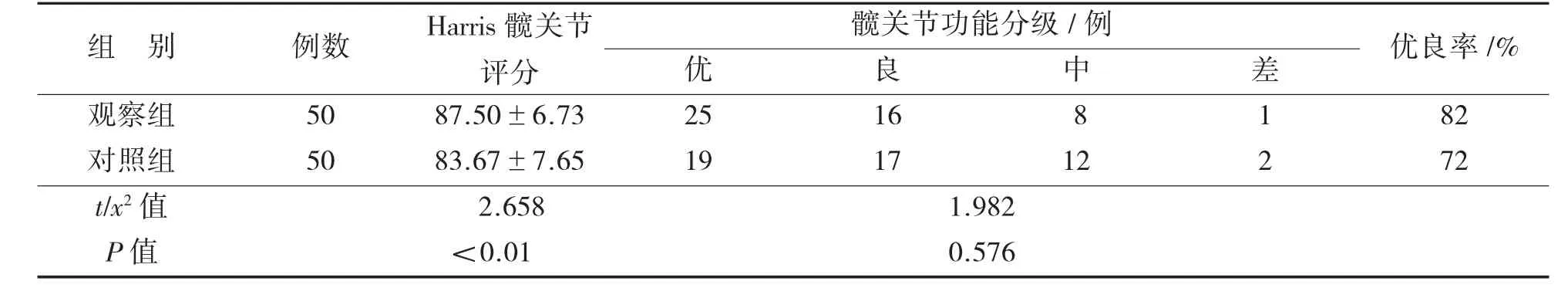
表4 兩組患者術后Harris髖關節評分及髖關節功能分級比較
2.4 兩組患者術后并發癥發生情況術后隨訪大于3個月,兩組患者均無人工關節脫位、假體周圍骨折等并發癥發生。
3 討論
3.1 SuperPATH術后快速康復干預的創新性和安全性快速康復外科強調盡早下床活動,早期恢復患者生活自理能力,預防并發癥發生。但傳統的髖關節置換術后早期康復對髖關節活動有較多限制,如術后患肢保持外展10~20°中立位,兩腿間放置軟枕以防止患肢內收,穿“丁”字鞋防止患肢旋轉,6周內禁止側臥和90°坐位,3個月內髖關節做到“三防”,即防內旋、防內收、防止過度屈曲等,以預防人工假體脫位[11-12]。SuperPATH術最大程度保護周圍組織,使術后不易脫位,允許術后次日即可在無痛范圍內活動,這為早期快速康復干預創造了條件,也對術后康復護理提出新的要求。本研究根據SuperPATH的特點,結合加速康復理念,對康復訓練方法進行創新,突破傳統康復過程中對關節活動范圍的嚴格限制,觀察組患者手術后第1天即自行翻身和側臥,雙膝之間無需夾枕;允許在無痛情況下髖關節的全范圍活動及完全負重。研究結果顯示本組患者無人工關節脫位、假體周圍骨折等并發癥發生,初步驗證了快速康復干預方案在Super-PATH術后應用的安全性。
3.2 SuperPATH術后實施快速康復干預提高了早期康復效果本研究根據患者術后各階段變化特點,設計患肢多肌群肌力訓練及更早期的下床活動方案,提高步行能力。而移動和步行能力是影響THA患者自理能力的主要因素,是評定獨立生活能力和軀體健康功能的重要指標。Lguerra等[13]研究顯示,術后24 h內起床活動與術后48 h后起床活動相比,前者住院時間平均比后者少1.8 d。本研究觀察組患者術后第1天開始步行訓練,最早術后6 h即開始步行訓練;其次,采取階段目標的快速康復,患者從入院到出院及術后隨訪全過程由康復小組成員與患者及家屬共同進行康復目標管理,使患者了解不同階段的康復要求并積極配合和參與,充分調動患者的主觀能動性和積極性。而對照組遵循傳統的康復方案,術后第4天開始步行訓練,并且限制髖關節活動范圍。結果發現,觀察組術后2周平衡功能、術后1個月的髖關節功能評分均高于對照組(P<0.05),平均住院天數低于對照組(P<0.05);觀察組患者在術后1周內即達到生活大部分自理,其1周達到的ADL水平,對照組患者1個月才達到。因此,SuperPATH術后采用快速康復干預明顯提高患者早期康復效果,充分體現快速康復的優越性。
3.3 術后快速康復干預的注意事項
3.3.1 康復干預的心身評估髖關節置換多為高齡患者,常合并內科疾病,且關節周圍軟組織松弛,肌肉薄弱,骨質疏松;部分患者髖部患病多年沒有及時治療,存在髖關節周圍肌肉攣縮、肌力不平衡、雙下肢不等長等問題。因此,康復訓練前做好全面充分的評估,與手術醫生溝通,了解患者實施的手術方法、術中情況及人工關節的穩定性,是否存在影響活動的情況。了解患者的心肺功能,觀察切口出血、腫脹、疼痛程度;與患者溝通,了解其康復欲望及心理狀態;評估關節主動活動的范圍和肢體肌力等。訓練過程中護士經常詢問患者感受,如有無疼痛不適,若出現頭暈、乏力、胸悶等異常情況應立即臥床休息,保證患者安全,避免訓練不當造成患者跌倒、假體脫位、骨折等意外發生。
3.3.2 準確執行康復方案正確有效地執行快速康復方案是THA后整體功能恢復的保障。加速康復外科理念認為,詳細的術前教育和充分的溝通是早期快速康復的重要影響因素,對治療和護理起促進作用[14]。針對老年患者的特點,采取視頻教育、動作示范、圖文資料等方法,患者及陪護可以一邊觀看一邊模仿,護士在旁指導,及時糾正錯誤動作,不斷強化,以提高康復依從性和效果。
3.3.3 做好延續性康復干預SuperPATH微創THA術后住院時間短,出院后康復訓練能否延續直接影響康復效果。受目前醫療資源的限制,醫院康復治療師不能滿足出院患者康復的需求,醫院與社區康復的銜接以及社區的專業康復體系尚有待建立。關節置換術出院后仍以回家康復為主,后續康復訓練的監督主要有非專業的陪護完成。因此手術科室應承擔后續的康復指導任務,給予患者詳盡的康復訓練方案,并定期隨訪督查及評估,以保證康復鍛煉的效果。
[1]Torre PK,Fitch DA,Chow JC,et al.Supercapsular percutaneously-assisted total hip arthroplasty[J].Radiographic Outcomes and Surgical Technique,2015,3(13):180.
[2]Capuano N,Del BA,Maffulli N.Tissue preserving total hip arthroplasty using superior capsulotomy[J].Operative Orthop? die and Traumatol,2015,27(4):334-341.
[3]周宗科,翁習生,曲鐵兵,等.中國髖、膝關節置換術加速康復—圍術期管理策略專家共識[J].中華骨與關節外科雜志,2016,9(1):1-9.
[4]Sibrahim M,Twaij H,Eldeangiebaly D.Enhanced recovery in total hip replacement a clinical review[J].Boneand Joint Journal,2013,95(12):1587-1594.
[5]王建超,方忠,李光輝,等.綜合康復治療對全髖關節置換術后早期并發癥預防作用的分析[J].中華物理醫學與康復雜志,2011,33(7):539-541.
[6]李莉,孫俊英,胡鳳娟,等.全髖置換術后采用普拉提康復與傳統康復的療效對比觀察[J].中華物理醫學與康復雜志,2015,37(2):116-119.
[7]夏冰,朱丹杰,畢擎,等.全髖關節置換術中縫線錨入法修補后關節囊預防早期脫位[J].浙江醫學,2010,32(7):1011-1013.
[8]李樹貞,趙曦光.康復護理學[M].北京:人民軍醫出版社,2001:107-109.
[9]王云龍,陳長香,馬素慧,等.不同平衡量表應用于腦卒中患者的相關性分析[J].中國康復醫學雜志,2015,30(2):143-146.
[10]白愉樂,劉建國.人工全髖關節置換術后假體位置及髖關節功能評定方法[J].中國矯形外科雜志,2010,18(16):1354-1356.
[11]楊芝華,王光榮.老年人工全髖關節置換276例的圍手術期護理[J].護理與康復,2011,10(3):207-208.
[12]林麗賢,章映麗,林寶珠,等.階段性護理干預對預防人工髖關節置換術后假體脫位的效果評價[J].護理管理雜志,2011,11(3):194-196.
[13]Lguerra M,Singh P,FtaylorN.Early mobilization of patients who have had a hip or knee joint replacement reduces length of stay in hospital:a systematic review[J].Clinical Rehabilitation,2014,29(9):844-854.
[14]彭南海,葉向紅,李巍,等.快速康復外科胃腸道手術不置胃腸減壓管并早期進食的護理研究[J].中華護理雜志,2009,44(10):911-913.
Research on application of fast track intervention after SuperPATH minimally invasive total hip arthroplasty
Yu Hongying,Dou Xiaofan,Song Xueliang,Zhang Xiaoying,Dai Yaqin,Jia Qin//Zhejiang Provincial People’s Hospital,Hangzhou Zhejiang 310014,China
Objective To observe the effect of fast track intervention after SuperPATH minimally invasive total hip arthroplasty.Method Divide 100 patients after SuperPATH minimally invasive total hip arthroplasty into observation group(n=50)and control group(n=50)randomly.Patients in observation group receive fast track intervention.Patients in control group receive routine early rehabilitation intervention.Compare activities of daily living,balance function,average days of hospitalization and hip joint function between patients of two groups.Result Activities of daily living is better in observation group than in control group 7 days,14 days and 1 month after operation(P<0.01).Balance function is better in observation group than in control group 2 weeks after operation(P<0.01).Hip joint function is better in observation group than in control group 1 month after operation(P<0.01).Average days of hospitalization is shorter in observation group than in control group(P<0.01).There is no dislocation of artificial hip joint in either two groups.Conclusion SuperPATH minimally invasive total hip arthroplasty combined with early fast track intervention can improve patients’hip joint function and their postoperative activities of daily living in early stage.
hip joint;joint replacement;fast track;activity of daily living
R473.6
A
1671-9875(2017)02-0107-05
于紅英(1969-),女,本科,主管護師.
2016-09-29
賈勤,浙江省人民醫院
浙江省醫藥衛生科技計劃項目,編號:2015KYA021
浙江省人民醫院護理科研基金項目,編號:2014-HLB-009
10.3969/j.issn.1671-9875.2017.02.002

