羥考酮聯合帕瑞昔布鈉在腹腔鏡膽囊切除術后自控靜脈鎮痛中的應用
姜華,楊晉東
(成都市第三人民醫院,成都 610031)
羥考酮聯合帕瑞昔布鈉在腹腔鏡膽囊切除術后自控靜脈鎮痛中的應用
姜華,楊晉東
(成都市第三人民醫院,成都 610031)
目的 觀察腹腔鏡膽囊切除術后應用羥考酮聯合帕瑞昔布鈉自控靜脈鎮痛的效果及其對患者免疫功能的影響。方法 將118例行腹腔鏡膽囊切除術患者隨機分為A組和B組各59例,術后均采用自控靜脈鎮痛;其中A組鎮痛泵配方為嗎啡聯合帕瑞昔布鈉,B組為羥考酮聯合帕瑞昔布鈉。于術后3、12、24、48 h,分別采用視覺模擬評分(VAS)、Ramsay鎮靜評分法評價兩組疼痛、鎮靜程度,統計兩組不良反應發生率;分別于麻醉前(T0)、術畢(T1)及術后12 h(T2)、第1天(T3)、第3天(T4)取靜脈血,檢測兩組細胞免疫功能指標。結果 兩組術后不同時點VAS、Ramsay鎮靜評分及藥物不良反應發生率比較,P均>0.05;兩組術后T1、T2、T3時各細胞免疫功能指標較T0時下降(P均<0.05),A組低于B組(P均<0.05)。結論 腹腔鏡膽囊切除術中采用羥考酮聯合帕瑞昔布鈉自控靜脈鎮痛可起到較好的鎮痛、鎮靜效果,同時還可減輕對患者細胞免疫功能的抑制。
膽囊切除術;腹腔鏡手術;羥考酮;帕瑞昔布鈉;嗎啡;鎮痛;鎮靜;細胞免疫
隨著我國人民生活水平及對于手術質量要求的逐漸提高,腹腔鏡手術被廣泛應用于臨床[1]。近年來,盡管微創手術及麻醉技術的廣泛應用,使廣大患者疼痛得到明顯減輕,但手術依然是一種創傷性操作,不可避免地會給患者帶來一定創傷而致其術后疼痛。腹腔鏡膽囊切除術后疼痛可致患者產生一系列應激反應,從而引發機體炎性反應,并抑制細胞免疫功能,導致術后各種并發癥的產生,影響患者術后康復,延長住院時間,增加經濟壓力。相關文獻[2]報道,術后采用羥考酮聯合帕瑞昔布鈉行自控靜脈鎮痛可取得滿意的鎮痛、鎮靜效果。盡管目前有關腹腔鏡膽囊切除術后應用羥考酮聯合帕瑞昔布鈉的報道較多,但該藥物對腹腔鏡膽囊切除術后患者免疫功能影響的報道甚少。本研究觀察了腹腔鏡膽囊切除術后應用羥考酮聯合帕瑞昔布鈉自控靜脈鎮痛、鎮靜的效果及其對患者細胞免疫功能的影響,探討羥考酮聯合帕瑞昔布鈉自控靜脈鎮痛用于腹腔鏡膽囊切除術的效果及安全性。
1 資料與方法
1.1 臨床資料 納入標準:①ASA Ⅰ~Ⅱ級;②年齡18~60歲;③良性膽囊病變;④由同一組醫生行腹腔鏡膽囊切除術;⑤經醫院倫理委員會批準;⑥患者及家屬簽署知情同意書。排除標準:①血液及消化系統疾病;②過敏體質;③嚴重臟器功能障礙;④呼吸系統疾病;⑤臨床資料不全、脫落及失訪者。選取成都市第三人民醫院2015年6月~2016年1月行腹腔鏡膽囊切除術者118例,采用隨機數字表法分為A組和B組各59例。A組男48例、女27例,年齡(49.18±7.42)歲,身高(167.77±9.26)cm,體質量(66.29±5.42) kg;疾病類型:膽囊息肉26例,膽囊腺肌癥13例,膽囊結石36例。B組男50例、女25例,年齡(49.32±7.38)歲,身高(167.82±9.30)cm,體質量(66.35±5.41) kg;疾病類型:膽囊息肉27例,膽囊腺肌癥13例,膽囊結石35例。兩組臨床資料具有可比性(P均>0.05)。
1.2 麻醉及鎮痛方法 兩組術前均嚴格禁飲、禁食6~8 h,入室后監測其心率、無創血壓和脈搏氧飽和度等,并立即開放外周靜脈通道。麻醉誘導:0.02 mg/kg咪達唑侖、0.3 μg/kg舒芬太尼、1.5~2.0 mg/kg丙泊酚、0.2 mg/kg順式阿曲庫銨,依次靜脈推注。麻醉維持:2%~3%七氟烷吸入,丙泊酚靜脈泵注3~5 mg/(kg·h)。A組切除膽囊后給予0.03 mg/kg嗎啡靜脈推注,術后給予0.06 mg/kg嗎啡+10 mg帕瑞昔布鈉,用生理鹽水配制100 mL入泵;B組切除膽囊后給予0.03 mg/kg羥考酮推注,術后給予0.6 mg/kg羥考酮+10 mg帕瑞昔布鈉用生理鹽水配制100 mL入泵。鎮痛泵參數:負荷量4~6 mL,持續輸注量2.0 mL/h,單次泵注劑量為2 mL,鎖定時間為15 min,持續鎮痛48 h。
1.3 指標觀察方法 于術后3、12、24、48 h,分別采用視覺模擬評分(VAS)、Ramsay鎮靜評分法評價兩組疼痛、鎮靜程度。VAS以0~10分表示,0分為無痛,10分為劇烈疼痛[3];Ramsay鎮靜評分以1~6分表示,1分為鎮靜不滿意,2~4分為鎮靜滿意,5~6分為鎮靜過度[4]。觀察鎮痛藥物不良反應情況,計算不良反應發生率。分別于麻醉前(T0)、術畢(T1)及術后12 h(T2)、第1天(T3)、第3天(T4)取清晨空腹靜脈血液各5 mL,采用流式細胞儀檢測血清細胞免疫指標[5]。
2 結果
2.1 兩組術后不同時點VAS及Ramsay鎮靜評分比較 兩組術后不同時點VAS及Ramsay鎮靜評分比較,P均>0.05。見表1。
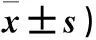
表1 兩組術后不同時點VAS及Ramsay鎮靜評分比較 (分,
2.2 兩組不同時點細胞免疫指標 兩組術后T1、T2、T3時細胞免疫功能指標較T0時下降(P均<0.05),且A組低于B組(P均<0.05)。見表2。
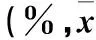
表2 兩組不同時點細胞免疫指標比較 ±s)
注:與同組T0時比較,*P<0.05;與A組同時點比較,#P<0.05。
2.3 兩組藥物不良反應比較 A組出現頭暈2例、嘔吐2例,不良反應發生率6.8%;B組出現頭暈2例、惡心1例,不良反應發生率5.1%。兩組不良反應發生率比較,P﹥0.05。
3 討論
盡管隨著臨床醫療器械及藥物等快速發展,使臨床手術創傷明顯減輕,但因手術存在一定創傷且為應激源,因此給患者造成一定應激反應而致其機體發生變化,從而抑制其免疫功能,增加了術后并發癥的風險而影響其術后康復[6]。隨著人們生活質量的不斷改善,選擇微創手術的患者不斷增多,但術后創傷、疼痛等均可對其免疫功能造成一定影響,術后免疫功能好壞對術后感染等并發癥的發生具有直接性影響。所以減輕腹腔鏡膽囊切除術后疼痛,降低其對免疫功能的影響,對促進患者術后康復具有積極作用。
疼痛發生與手術創傷造成的周圍神經末梢損傷以及炎癥反應有關,神經末梢產生傷害性信號,通過神經纖維傳至大腦皮層,形成痛覺;炎癥反應產生的各種細胞因子和炎癥介質,能夠作用于周圍及中樞神經,使得外周和中樞神經的痛閾降低,痛覺超敏,對傷害性刺激反應增加,產生痛覺[7~9]。臨床采用自控靜脈鎮痛可使藥物維持穩定血藥濃度,從而達到持續而穩定的鎮痛效果,減少對患者的影響。本研究結果顯示,兩組術后不同時點VAS及Ramsay鎮靜評分及藥物不良反應發生率比較差異均無統計學意義。由此可知,采用羥考酮或者嗎啡聯合帕瑞昔布鈉進行自控靜脈鎮痛、鎮靜均可取得明顯成效,且具有一定安全性。
免疫功能可反映機體對疾病的抵抗力,T淋巴細胞是免疫系統的重要組成部分,包括CD4+、CD8+等T細胞亞型。CD4+T細胞是輔助型T細胞,能夠調節免疫應答;而CD8+是抑制性T細胞,發揮免疫抑制作用,維持免疫平衡。研究[10~12]認為,手術創傷后患者的免疫功能受到抑制,同時某些鎮痛藥物也能影響患者的免疫功能。本研究結果顯示,兩組術后T1、T2、T3時各免疫細胞功能指標較T0時下降,且A組低于B組。嗎啡是一種經典的鎮痛藥物,但其對免疫系統具有抑制作用,可減少T細胞數量并抑制NK細胞活性,增加術后發生機會性感染的概率。羥考酮可阻斷星狀神經節與下丘腦的神經聯系,通過調節丘腦-垂體-腎上腺軸恢復機體交感-副交感神經系統的平衡,進而恢復機體免疫功能的平衡;可調節免疫細胞的活性和細胞因子的釋放,調整淋巴細胞的分布及NK細胞的活性,起到免疫調節的作用;另外,羥考酮還可通過神經-免疫-內分泌網絡系統影響紅細胞免疫調控系統中抑炎因子與促炎因子釋放的平衡。帕瑞昔布鈉被酶水解后可有效地抑制外周和中樞高選擇性環氧合酶2的表達,從而減少炎性反應程度及炎性因子的釋放,在抗炎的同時有效改善機體的細胞免疫[13~15]。
綜上所述,腹腔鏡膽囊切除術后采用羥考酮聯合帕瑞昔布鈉自控靜脈鎮痛具有較好鎮痛、鎮靜效果,同時還可減輕對患者細胞免疫功能的抑制。盡管該研究取得一定成效,可為腹腔鏡膽囊切除術后鎮痛、鎮痛及不良反應的預防提供參考,但因研究時間短且該作用均為一過性,所以尚需進一步研究。
[1] 周建敏,鄒筱萌,劉啟敏,等.羥考酮注射液用于腹腔鏡膽囊切除術患者的臨床觀察[J].浙江臨床醫學,2016,18(3):571-572.
[2] 胡建,許建峰,劉耿,等.不同劑量羥考酮術前用藥對腹腔鏡膽囊切除術后疼痛及炎癥細胞因子的影響[J].臨床麻醉學雜志,2015,31(10):941-944.
[3] 索才讓杰.羥考酮聯合羅哌卡因多模式鎮痛在高原地區膽囊手術中的應用[J].中國繼續醫學教育,2015,7(21):64-65.
[4] 李征,連洋洋,賈佳,等.羥考酮超前鎮痛對腹腔鏡膽囊切除術后鎮痛效果的影響[J].河南醫學研究,2016,25(1):35-36.
[5] 應江明,劉小南.腹腔鏡膽囊切除術中應用羥考酮聯合帕瑞昔布鈉的安全性及對術后鎮痛的影響[J].浙江創傷外科,2016,21(2):301-303.
[6] 吳會生,劉茂春,張宗澤,等.鹽酸羥考酮注射液預先給藥用于腹腔鏡膽囊切除術的臨床觀察[J].臨床外科雜志,2015,23(8):610-612.
[7] 高玉蓓,李壽春,翁浩,等.羥考酮對全憑靜脈麻醉蘇醒期血流動力學和應激反應的影響[J].現代中西醫結合雜志,2016,25(5):548-550.
[8] 李青,付群,茆慶洪,等.右美托咪定復合帕瑞昔布鈉對腹腔鏡膽囊切除術后疼痛的影響[J].臨床麻醉學雜志,2014,30(10):1015-1017.
[9] 畢仁兵,暨玲,王小坤,等.帕瑞昔布鈉用于腹腔鏡膽囊切除術多模式鎮痛的療效分析[J].中華醫學雜志,2013,93(34):2727-2729.
[10] 李斌,姚琦,王晉平,等.帕瑞昔布鈉術前鎮痛對瑞芬太尼快通道麻醉患者術后蘇醒期的影響[J].臨床麻醉學雜志,2013,29(11):1054-1056.
[11] 劉艷軍,袁華平,余相地,等.帕瑞昔布超前鎮痛在全麻大容量肺灌洗術中的應用[J].山東醫藥,2015,55(10):85-87.
[12] 屈惠,李卓敏,黃春,等.不同劑量帕瑞昔布對老年骨科全麻患者術后認知功能障礙的影響及機制[J].中國老年學雜志,2016,36(3):663-665.
[13] 黃斌,張玉茹,劉連成,等.超聲刀痔切除術后帕瑞昔布鈉的鎮痛效果及安全性[J].山東醫藥,2016,56(11):61-62.
[14] 朱靈.全麻誘導中芬太尼用量對帕瑞昔布鈉術后鎮痛效果的影響[J].四川醫學,2013,34(5):683-684.
[15] 李建玉,楊秀環,董文芳,等.右美托咪定對瑞芬太尼持續輸注下腹腔鏡膽囊切除術患者機械痛覺閾值的影響[J].實用醫學雜志,2015,31(21):3574-3577.
10.3969/j.issn.1002-266X.2017.10.021
R614.4
B
1002-266X(2017)10-0062-03
2016-10-11)

