連續性腎臟替代治療對老年膿毒癥患者腸功能、免疫功能和預后轉歸的影響
劉金濤,羅海麗,袁通梅,陳若冰,吳俊成
(貴州醫科大學第二附屬醫院,貴州凱里556000)
連續性腎臟替代治療對老年膿毒癥患者腸功能、免疫功能和預后轉歸的影響
劉金濤,羅海麗,袁通梅,陳若冰,吳俊成
(貴州醫科大學第二附屬醫院,貴州凱里556000)
目的 觀察連續性腎臟替代治療(CRRT)對老年膿毒癥患者的腸功能、免疫功能和預后轉歸的影響。方法 將200例老年膿毒癥患者隨機分為觀察組及對照組各100例,兩組均在治療相關基礎病的同時給予抗炎、抑菌、補液、預防應激性潰瘍、控制血糖等支持治療,觀察組同時行CRRT。治療前和治療第4周,觀測患者腹部相關臨床癥狀(腹痛、腹脹)、腸鳴音及排便情況,取血以流式細胞儀檢測淋巴細胞、CD14+單核細胞人類白細胞抗原DR (HLA-DR) 及CD4+、CD8+T淋巴細胞亞群,行APACHEⅡ評分、多器官功能障礙綜合征(MODS)評分,記錄28 d內患者死亡情況。結果 兩組治療后排便和腸鳴音次數均較治療前增加(P均<0.05),且觀察組較對照組腹部相關臨床癥狀減少、排便和腸鳴音次數增加(P均<0.05)。治療后兩組外周血淋巴細胞計數、CD4+T淋巴細胞比例、CD14+單核細胞HLA-DR表達較治療前增加(P均<0.05),治療后觀察組外周血淋巴細胞計數、CD4+T淋巴細胞比例、CD14+單核細胞HLA-DR表達均高于對照組(P均<0.05),但CD8+T淋巴細胞比例變化不大(P>0.05)。治療后兩組APACHEⅡ評分、MODS 評分均較治療前降低(P均<0.05),且觀察組低于對照組(P均<0.05)。治療后觀察組28 d病死率為2%,低于對照組的10%(P<0.05)。結論 基礎治療聯合CRRT治療老年膿毒癥患者可減少機體內炎癥介質,提高免疫功能,降低疾病嚴重程度并改善預后。
膿毒癥;連續性腎臟替代治療;腸功能;免疫功能;預后轉歸;老年人
膿毒癥是臨床較常見的一種全身炎性反應綜合征之一,是重癥患者常見的死亡原因。相關研究顯示,膿毒癥發生率隨著年齡增長而逐步上升,在膿毒癥患者中60歲以上的老年人占65%左右。這主要是由于老年患者機體各器官功能下降,免疫防御功能降低,因此老年患者膿毒癥的發生率和病死率明顯高于青年患者[1~3]。腸黏膜屏障及細胞免疫在膿毒癥發生、發展中具有重要作用,腸功能及細胞免疫水平的變化對疾病的預后轉歸具有重要意義。連續性腎臟替代治療(CRRT)是通過體外循環血液凈化方式連續、緩慢清除水及溶質的一種血液凈化治療技術,常用于終末期腎病的治療,目前開始應用于非腎衰疾病。本研究采用基礎治療聯合CRRT治療老年膿毒癥患者,觀察CRRT對患者腸功能、免疫功能和預后轉歸的的影響。現報告如下。
1 材料與方法
1.1 臨床資料 選擇2014年2月~2016年1月入住貴州醫科大學第二附屬醫院ICU的 200例老年膿毒癥患者,均無惡性腫瘤,年齡>60歲,采用簡單隨機數字表法將患者分為觀察組和對照組各100例。觀察組男62例、女38例,年齡(68.3±3.5)歲;肺源性感染48例,泌尿系感染18例,血源性感染9例,膽道感染2例,感染部位不明者23例;腹痛64例,腹脹57例;APACHEⅡ評分(21.4±8.7)分,多器官功能障礙綜合征(MDOS)評分(10.3±3.8)分。對照組男58例、女42例,年齡(68.6±3.4)歲;肺源性感染52例,泌尿系感染13例,血源性感染12例,膽道感染1例,感染部位不明者22例;腹痛61例,腹脹67例;APACHEⅡ評分(22.3±7.2)分,MODS 評分(10.2±3.4)分。兩組臨床資料具有可比性。
1.2 治療方法 兩組均按照2004年國際膿毒癥和膿毒癥休克指南給予患者相關基礎病治療,同時給予抗炎、抑菌、補液、預防應激性潰瘍、控制血糖等支持治療。觀察組在以上治療的基礎上給予CRRT,儀器采用血液凈化機。血管通路選擇股靜脈,進行連續性靜脈-靜脈血液濾過形式;患者血流量控制在100~160 mL/min,CRRT的清除率和超濾量依據患者的具體情況而定。治療持續48 h,間隔24 h,每周2次。4周為1個療程。
1.3 觀察指標及方法 ①腸功能:治療前及治療后密切監測患者腹部相關臨床癥狀(腹痛、腹脹)、腸鳴音、排便情況。②免疫功能:治療前及治療后抽取患者外周靜脈血,采用流式細胞術(美國BC公司)計數淋巴細胞、CD14+單核細胞人類白細胞抗原DR (HLA-DR) 及CD4+、CD8+T淋巴細胞亞群,嚴格按照其說明書進行操作。③預后轉歸:治療前及治療后行APACHEⅡ評分、MODS 評分,記錄28 d內患者死亡情況。
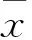
2 結果
2.1 兩組治療前后腸功能比較 觀察組和對照組治療后存在腹部相關臨床癥狀分別為12、30例,觀察組存在腹部相關臨床癥狀患者較治療前及對照組治療后均減少(P均<0.05)。兩組治療后排便和腸鳴音次數均較治療前增加(P均<0.05),且觀察組較對照組增加明顯(P均<0.05)。見表1。
2.2 兩組治療前后外周血免疫指標比較 治療后兩組外周血淋巴細胞計數、CD4+T淋巴細胞比例、CD14+單核細胞HLA-DR表達較治療前增加(P均<0.05),治療后觀察組外周血淋巴細胞計數、CD4+T淋巴細胞比例、CD14+單核細胞HLA-DR表達均高于對照組(P均<0.05),但CD8+T淋巴細胞比例變化不大(P>0.05)。見表2。
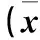
表1 兩組治療前后排便次數、腸鳴音情況比較±s)
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
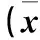
表2 兩組治療前后外周血免疫指標比較±s)
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
2.3 兩組APACHEⅡ評分、MODS 評分以及28 d病死率比較 治療后兩組APACHEⅡ評分、MODS 評分均較治療前降低(P均<0.05),且觀察組低于對照組(P均<0.05)。治療后觀察組28 d病死率為2%(2/100),低于對照組的10%(10/100),差異有統計學意義(P<0.05)。見表3。
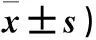
表3 兩組治療前后APACHEⅡ評分、MODS評分比較(分,
注:與同組治療前比較,*P<0.05;與對照組治療后比較,#P<0.05。
3 討論
研究表明,腸道在膿毒癥的發生和發展中起重要作用。在感染的應激狀態下,患者腸道會產生一系列應激性腸黏膜和腸道屏障的損害,導致腸道中的細菌和內毒素進入體內,激活機體的中性粒細胞-單核巨噬細胞系統,從而促使機體釋放大量的炎性因子。這不僅加重了患者腸道黏膜屏障的損傷,也促進了細菌和內毒素的移位,在機體中形成一個惡性循環。同時,由于細胞因子的參與,導致炎癥反應持續發生,并不斷自我增強,形成所謂的瀑布級聯反應,對機體造成二次打擊,這也就促進全身性炎癥反應(SIRS)和MODS的發生,甚至導致死亡[4~6]。相關的研究[7]報道,膿毒癥導致MODS時腸道出現功能障礙的發生率為43.1%~63.3%。本次研究結果顯示,觀察組在常規治療的基礎上給予CRRT與對照組比較可明顯改善患者腹痛、腹脹等臨床癥狀,增加排便次數及腸蠕動,表明CRRT對患者腸道功能的改善、腸黏膜損傷和腸道屏障的損害有一定幫助。膿毒癥患者的免疫狀態較為復雜:初期機體免疫系統被感染激活釋放抗炎因子,中和感染產生的炎性因子保護機體;后期抗炎因子大量釋放,可引起繼發性的免疫抑制,導致機體對感染的易感性增加,從而加重機體損傷[8]。臨床可通過監測患者體內相關免疫指標來評估其免疫狀態,常見的監測指標主要包括CD14+單核細胞HLA-DR的表達、T細胞亞群、樹突狀細胞(DC)以及各細胞因子的表達[9~12]。其中,CD14+單核細胞HLA-DR是單核巨噬細胞表面表達的抗原,是單核巨噬細胞提成外來抗原的重要分子。HLA-DR可將單核巨噬細胞吞噬并處理的抗原遞呈給T輔助細胞,然后激活T細胞、B細胞、巨噬細胞等所有免疫細胞。因此,HLA-DR的表達水平對特異和非特異性免疫功能均具有重要意義[16,17]。本研究結果顯示,治療后觀察組外周血淋巴細胞計數、CD4+T淋巴細胞比例、CD14+單核細胞HLA-DR表達均高于對照組,但CD8+T淋巴細胞比例變化不大。表明CRRT在非選擇性的清除機體炎性物質的同時,還可以恢復患者的白細胞反應,在一定程度上調整機體淋巴細胞亞群比例從而改善患者的免疫功能[13,14]。
本研究結果顯示,治療后兩組APACHEⅡ評分、MODS 評分均較治療前降低,且觀察組低于對照組;治療后觀察組28 d病死率為2%低于對照組的10%,差異有統計學意義。因此,在基礎治療的基礎上聯合CRRT治療清除機體炎性物質,可改善患者的腸功能,提高患者的免疫功能,從而降低疾病的嚴重程度以改善預后。
[1] 李楠,張彧,范松濤,等.連續性腎臟替代治療對老年膿毒癥患者細胞免疫功能的影響[J].中國老年學雜志,2012,32(22):4865-4867.
[2] 王玲玲.老年膿毒癥患者腸屏障功能的變化及高容量血液濾過對其的影響[D].廣州:南方醫科大學,2012.
[3] 袁盛偉.連續腎臟替代療法對老年膿毒癥患者的臨床有效性及安全性評價[J].現代實用醫學,2015,27(8):1078-1079.
[4] 許濤,盛曉華,崔勇平,等.CRRT在膿毒血癥急性腎損傷患者救治中的臨床研究[J].中國血液凈化,2013,12(12):646-650.
[5] 劉晗,秦秉玉,邵換璋,等.持續腎臟替代治療對嚴重膿毒癥患者血清中高遷移率族蛋白-1、白介素-8和-12水平的影響[J].中國老年學雜志,2012,32(16):3442-3443.
[6] 許瑛,陳峰敏,陳芳,等.連續性腎臟替代療法治療老年膿毒血癥69例療效觀察[J].浙江醫學,2012,34(2):116-117.
[7] 范銀強,邵義明,李佳,等.連續性腎臟替代治療對膿毒癥急性腎損傷患者NGAL的表達影響及其機制探討[J].中國急救醫學,2013,33(6):494-498.
[8] 林欽漢,張明,陳軍,等.早期連續性腎臟替代治療對嚴重膿毒癥患者的治療意義[J].中國中西醫結合急救雜志,2014,21(1):64-69.
[9] 何新飆,趙偉,閆素英,等.持續性腎臟替代治療在膿毒癥誘發多臟器功能失常綜合征患者中的應用價值[J].中華急診醫學雜志,2011,20(6):600-603.
[10] 梅海峰,梁宗敏,葉紀錄,等.連續腎臟替代療法聯合常規方案治療膿毒癥的效果分析[J].中國全科醫學,2015,18(14):1711-1713.
[11] 湯魯明,鄧應彬,王林霞,等.連續性腎臟替代治療對嚴重膿毒癥患者外周血T淋巴細胞免疫功能的影響[J].實用醫學雜志,2012,28(22):3745-3747.
[12] 范振宇.閉合性腹部外傷繼發膿毒癥的臨床診斷及急救研究[J].轉化醫學電子雜志,2015,3(6):62-63.
[13] 余辰,劉志紅,郭嘯華.連續性血液凈化治療全身性炎癥反應綜合征及膿毒癥對機體免疫功能的影響[J].腎臟病與透析腎移植雜志,2003,12(1):2-9.
[14] 魏捷,孫勝男,呂菁君,等.降鈣素原對免疫功能異常的膿毒癥患者病情評估和預后判斷[J].中華急診醫學雜志,2013,22(8):902-906.
[15] 姚詠明,李秀花.膿毒癥患者免疫功能監測的臨床價值[J].中華燒傷雜志,2016,32(2):67-70.
[16] 余晨,劉志紅,郭嘯華,等.連續性血液凈化治療全身炎癥反應綜合征及膿毒癥對機體免疫功能的影響[J].腎臟病與透析腎移植雜志,2003,12(1):2-9.
[17] Dellinger RP, Levy MM, Rhodes A, et al. Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012[J]. Crit Care Med, 2013,41(2):580-637.
貴州省科技計劃課題(黔科合字LH2014-7158)。
10.3969/j.issn.1002-266X.2017.10.033
R631
B
1002-266X(2017)10-0092-03
2016-11-07)

