從《北京市癌痛規范化治療專家共識》解讀如何規范治療癌性疼痛
策劃/心潔 文/中日醫院疼痛科 北京市疼痛治療質量控制和改進中心 楊陽 楊青 樊碧發 圖片提供/壹圖

目前惡性腫瘤成為導致死亡的首要原因。由于大多數惡性腫瘤發病原因尚不清楚,所以最主要的控制方法仍為早期發現和早期治療,臨床上相當比例的病例發現時已是中晚期,失去根治的機會。伴隨著腫瘤病情的進展,患者常常會出現厭食、消瘦、無力、憋氣、疼痛等一系列不適,這其中特別是疼痛,是中晚期惡性腫瘤患者常見的并發癥。有統計數據表明,約70%晚期腫瘤患者合并癌性疼痛,其中1/3患者為重度疼痛。癌痛像一把利刃,將患者的最后一點人格和尊嚴撕得粉碎;同時它也給家庭和社會帶來許多負面影響。
發達國家早已將癌性疼痛作為單獨的一類疾病,并把免除疼痛侵擾上升到人權高度,投入巨大的人力和物力。1986年,世界衛生組織就提出癌性疼痛治療“三階梯原則”,其核心要點包括階梯用藥、口服用藥、按時服藥、劑量個體化、注意用藥等細節。三階梯原則簡單明了、通俗易記,迅速在世界范圍內獲得推廣,使癌性疼痛作為一種疾病受到醫務界、政府及社會的廣泛關注。從20世紀80年代開始,我國腫瘤學界和疼痛學科開始在國內大力推廣癌痛治療三階梯原則,規范了國內癌性疼痛的治療,獲得巨大的社會共識。
改革開放近四十年,生產力極大提高,社會和經濟取得了長足的發展。在這一背景下,癌性疼痛這一過去不被社會甚至醫務界重視的疾病獲得了廣泛的關注,并以癌性疼痛治療為契機,引領著國內姑息治療學科的發展。
鑒于當下癌癥發病率居高不下及癌性疼痛的普遍性,2011年,原衛生部制定并發布了《癌癥疼痛診療規范》,在全國范圍內詳細規范闡述癌性疼痛的定義、癥狀和治療方法,并在全國范圍內開展了兩個批次的“癌癥疼痛治療標準化示范病房”評比,希望通過示范病房,以點帶面,帶動整個醫務界,進一步規范癌性疼痛的診療。2013年,北京市疼痛質控中心對北京市癌痛治療進行規范和督導。并依據當前北京市癌痛治療水平、存在問題、重點需要改進之處制訂了《北京市癌癥疼痛治療專家共識》。下面就將該共識的核心要點進行解讀,力求使大家了解相關知識。
癌癥疼痛病因及表現
腫瘤是怎么引起疼痛的
以前大眾對癌痛的理解是因為腫瘤侵蝕和壓迫臟器、骨組織轉移所導致的疼痛。目前對癌痛的定義與其不完全一致,不僅包含這一范疇,而腫瘤相關并發癥如腫瘤所致的腸梗阻腹痛同樣也屬于癌痛范疇。癌性疼痛另一重要范疇是腫瘤治療過程所致的疼痛即腫瘤治療相關性疼痛:常見的如接受化療后化療藥物的毒副作用導致的末梢神經炎,接受放療后引起的臂叢神經放射損傷,手術中損傷神經后導致的神經病理性疼痛,這些統統屬于癌性疼痛的范疇。
疼痛的分類不同患者的表現也不一樣
臨床上根據疼痛常見病因分為“傷害感受性疼痛”及“神經病理性疼痛”。“傷害感受性疼痛”諸如外傷或者感染導致的局部受損,受損組織向人體傳送報警信號,人體得以感知機體受損。人體出現疼痛并非完全是壞事,從某種角度來講,它是一種好的信號,提醒人們及時就醫,讓人體趨利避害。但在癌癥發展過程中,癌痛卻不是好的報警信號,預示著腫瘤侵犯組織或器官,若疼痛信號持續產生,而長期疼痛刺激得不到控制,很可能導致機體焦慮抑郁。“傷害感受性疼痛”可以進一步分為軀體痛和內臟痛。軀體痛定位清楚,疼痛常為鈍痛、銳痛或者壓迫性疼痛;內臟痛常常定位不清呈彌漫性痛和絞痛。“神經病理性疼痛”就是神經受損后由周圍和中樞神經異常電活動所致的疼痛,常為刺痛、燒灼樣痛、放電樣痛、槍擊樣疼痛、麻木痛,合并局部皮膚過于敏感,輕微觸摸就可以誘發患者劇烈疼痛。癌性疼痛中常常因為腫瘤侵犯神經而合并神經病理性疼痛。
癌性疼痛的表現
癌性疼痛常表現為慢性疼痛。慢性疼痛常與急性疼痛有著本質的不同。急性疼痛通常是傷害或者疾病的合并癥狀;而慢性疼痛本身就是疾病,有其自身特征,其疼痛程度與組織損傷通常不成正比,伴隨著中樞敏化,還常會合并焦慮抑郁等情感障礙。
癌性疼痛屬于難治性復雜性疼痛,所以患者從出現疼痛一開始就要高度重視。癌性疼痛的治療主要從病因、癥狀控制、心理和情感等多方面入手。
癌痛評估
癌痛患者在疼痛治療前要進行癌痛評估。癌痛評估是整個癌痛控制和治療過程中的一個重要環節。臨床上如果不進行癌痛評估,就不會知道患者疼痛的程度,而癌痛的治療是根據疼痛的程度給予不同等級的鎮痛藥物和確定藥物的劑量。另外,在治療癌痛的過程中還要不時地根據疼痛的緩解程度調整鎮痛藥物的類型和劑量,其根據也是癌痛評估。所以治療和控制癌痛,癌痛評估應貫穿整個治療過程。
1.癌痛評估的方法。臨床上常用的評估癌痛的方法有以下幾種。
●數字分級法(NRS):將疼痛程度用0~10依次表示,0表示無疼痛,10表示最劇烈的疼痛。由患者自己選擇一個最能代表自身疼痛程度的數字,或由醫護人員根據患者對疼痛的描述選擇相應的數字。按照疼痛對應的數字將疼痛程度分為:輕度疼痛(1~3)、中度疼痛 (4~6)和重度疼痛 (7~10)。
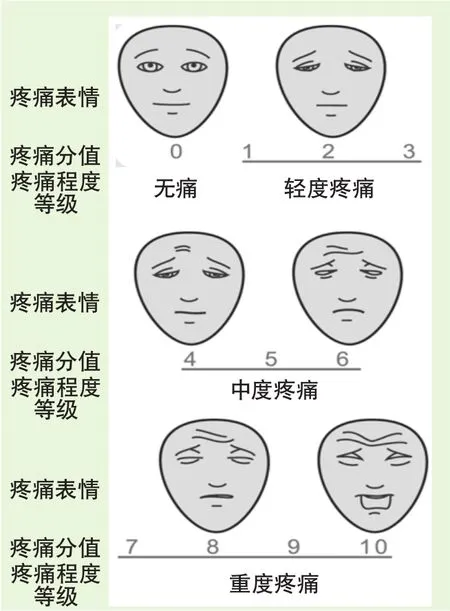
●面部表情疼痛評分量表法:由醫護人員根據患者疼痛時的面部表情,對照《面部表情疼痛評分量表》進行疼痛評估。這種方法適用于表達困難的患者,如兒童、老年人以及存在語言文化差異或其他交流障礙的患者。
●主訴疼痛程度分級法(VRS):根據患者對疼痛的主訴,將疼痛程度分為輕度、中度和重度三類。
輕度疼痛:有疼痛但可忍受,生活正常,睡眠無干擾。
中度疼痛:疼痛明顯,不能忍受,要求服用鎮痛藥物,睡眠受干擾。
重度疼痛:疼痛劇烈,不能忍受,需用鎮痛藥物,睡眠嚴重受干擾,可伴植物神經功能紊亂或被動體位。
2.查找疼痛的原因。癌痛評估時首先應該查找引發疼痛的原因,如疼痛是腫瘤侵犯軟組織、骨組織和神經,或腫瘤引起的病理性骨折、腸梗阻、感染等所致。如果是后者,需要針對骨折、感染及腸梗阻做相應的處置。
3.癌痛評估的原則。癌痛評估需要遵循全面評估的原則,諸如要了解整個癌癥病情及治療史、鎮痛藥物使用史、重要臟器功能、心理精神狀況、家庭及社會支持情況等等。
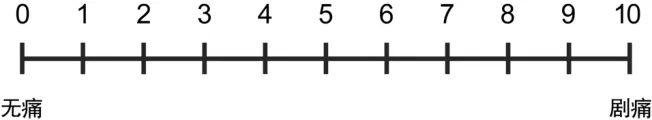
癌痛治療
癌痛治療應當采取綜合措施。這是因為合并重度癌性疼痛的患者往往處于晚期,所以應當全面評估患者的病情和身體狀況,依此制訂鎮痛方案。比如腫瘤引發腸梗阻出現腹痛,應當采取禁食水、胃腸減壓,保守治療無效且各方面條件允許的情況下采取手術消除腸梗阻。我們這里重點談談如何使用藥物止痛治療。
癌痛三階梯止痛治療原則
到目前為止,世界衛生組織(WHO)推薦的癌痛三階梯止痛治療指南仍然是當下藥物止痛治療中的最基本原則,但應用時需注意以下幾點。
●口服給藥。首選口服給藥。口服給藥是最簡單便捷、安全經濟的給藥途徑,口服給藥可以在醫院、家庭、社區中進行。只有不適宜口服給藥時,才依次考慮皮下、靜脈、透皮、椎管內給藥。
●按階梯給藥。三階梯藥物分別指非甾體藥物(第一階梯,代表藥物有雙氯芬酸鈉、洛索洛芬鈉,以及對乙酰氨基酚等);弱阿片藥物(第二階梯,代表藥物有曲馬多、可待因等);強阿片藥物(第三階梯,代表藥物有嗎啡、羥考酮等)。一般認為,輕度疼痛可選用第一階梯藥物,中度疼痛可選用二階梯藥物,重度疼痛選用三階梯藥物。目前,國內外有弱化二階梯藥物在癌性疼痛治療中的地位,中度疼痛取之以小劑量強阿片藥物,但這些是學術爭論,我們只要掌握了上述治療原則,一般而言是安全有效的。需要注意的是,按階梯給藥并非是序貫給藥,對于重度疼痛患者,如果沒有用過鎮痛藥物的觀點,不必按照三階梯依次給藥,而是按照疼痛嚴重程度直接給予相應階梯的藥物。
●按時用藥。我們在臨床上常常遇到不少患者包括他們的家屬,不按醫囑服藥,只是在疼痛時服用止痛藥物,而疼痛緩解后就自行停藥。這種“按需服藥”的方式,永遠都是被動鎮痛,使鎮痛效果大打折扣。正確的用法是在專科醫師的指導下按時服藥,即不管痛還是不痛,都要按照時間規律地服用藥物。可能很多患者及家屬對此難以理解,認為不痛時服藥不但有可能引發不良反應和耐藥性,還是一種浪費。殊不知,癌性疼痛是一種慢性的復雜的疼痛,典型疼痛的表現形式為長期的基礎疼痛伴有發作性疼痛,無論是基礎疼痛,還是發作性疼痛,按時給予鎮痛藥有助于維持穩定、有效的血藥濃度,使鎮痛更穩定、效果更好。目前,鎮痛緩釋藥物臨床使用日益廣泛,強調以緩釋阿片藥物作為基礎用藥的止痛方法,在爆發痛時再給予即釋類阿片藥物。
●個體化給藥。臨床上疼痛科大夫會根據患者的個體情況確定鎮痛藥物的種類和劑量。阿片類藥物用藥劑量無上限,個體差異決定了阿片類藥物無標準用藥劑量,如不同患者,或同一患者的不同時期,劑量差異可能極大。但隨著阿片藥物劑量的增大和用藥時間的延長,會出現阿片藥物耐受。
●注意具體細節。所有三階梯鎮痛藥物,都存在一定的藥物毒副作用和不良反應,所以在臨床使用過程中,要充分注意觀察和預防此類藥物的不良反應和毒副作用。
治療癌痛的藥物
采用藥物治療癌性疼痛時,應該合理選擇止痛藥物和輔助藥物,個體化調整用藥劑量、給藥頻率,最大程度地發揮鎮痛作用,降低藥物的毒副作用和不良反應。
1.非甾體藥類和對乙酰氨基酚(第一階梯藥物)
提到對乙酰氨基酚這個藥名很多人并不熟悉,但很多人家庭藥箱里都備有它,其實,它就是常用來治療感冒發燒及頭痛的“撲熱息痛”。對乙酰氨基酚在癌痛治療中也有一定地位。需要強調的是,嚴格意義上講,對乙酰氨基酚與非甾體藥物同屬第一階梯,但其并不屬于非甾體藥物。
第一階梯藥物最大的特點就是“天花板效應”,也叫“封頂效應”,即給藥達到一定劑量后,藥物的鎮痛效能并不會隨著劑量的增加而增加,反而藥物的不良反應會明顯增加。
非甾體類抗炎藥常見的不良反應有:消化性潰瘍和消化道出血、血小板功能障礙(出血傾向)和腎功能損傷等。肝功能損傷是對乙酰氨基酚的常見不良反應。
第一階梯藥物同時具備抗炎和鎮痛作用,所以它的身份和角色可以轉換。如在輕度疼痛時,作為第一階梯藥物起到鎮痛的作用;在重度疼痛時特別是腫瘤骨轉移導致的疼痛時,此時聯合強阿片藥物,作為輔助鎮痛藥物發揮其抗炎作用。
近年來,鑒于非甾體鎮痛藥物和對乙酰氨基酚的不良反應和副作用,特別強調了風險評估和監測。如果存在有腎臟、消化道或心臟毒性高危因素、出血傾向的患者,慎用非甾體藥物;對存在肝臟毒性高危因素的患者,慎用對乙酰氨基酚和含對乙酰氨基酚的藥物。同時在用藥過程中應加強監測,包括血壓、尿素氮、肌酐、肝功能(ALT、AST、LDH、堿性磷酸酶)、全血細胞計數、大便潛血,每3個月檢查1次,以保證用藥安全。
2.阿片類藥物
阿片類藥物是治療中、重度疼痛的首選藥物。長期使用阿片類止痛藥時,首選口服給藥,有明確指征時也可考慮其他給藥途徑如靜脈、皮下、直腸給藥等。阿片類藥物是癌痛(無論是腫瘤相關性疼痛還是腫瘤治療相關性疼痛)治療基礎用藥。目前,臨床上用于癌痛治療的短效阿片類藥物有嗎啡即釋制劑和羥考酮即釋制劑等,長效阿片類藥物有嗎啡緩釋片、羥考酮緩釋片、芬太尼透皮貼劑等。臨床上許多癌痛患者對使用阿片類藥物心存疑慮,在此我們把常見的問題加以解釋,使其對阿片類藥物有一個正確的認識。
●阿片類藥物與毒品有何區別,會成癮嗎?
阿片類藥物是以嗎啡為代表的一大類強效鎮痛藥物,兼有鎮靜作用。臨床廣泛應用于癌性疼痛鎮痛、麻醉、危急重癥搶救(如急性心衰,創傷搶救)等。下面以嗎啡為例說說它與毒品的關聯和區別。
嗎啡的化學名稱17-甲基-4、5α-環氧 -7、8-二脫氫嗎啡喃 -3、6α-二醇,在鴉片中的含量為4%~21%,平均10%左右。1806年,德國化學家澤爾蒂納首次將阿片從鴉片中分離出來,由于發現其強大的鎮痛、鎮靜作用,澤爾蒂納使用希臘夢神的名字將其命名為Morphine(嗎啡)。需要指出的是,目前臨床使用的嗎啡均為從罌粟堿中提煉的半合成物,有別于鴉片,其使用過程中無明顯的欣快感,如果患者不停地追加嗎啡使用劑量,可以連續觀察到疼痛緩解→安靜→困倦→嗜睡→淺昏迷→深昏迷→呼吸變慢→嘴唇及四肢發紺→死亡這一過程。從嗎啡逐漸加量所引起的這一反應過程中可以看到,即便是劑量在不斷增加,但自始至終也沒有出現吸毒者所追求的“欣快感”。所以,癮君子不會采用嗎啡進行吸毒。但嗎啡的二乙酸酯又被稱為海洛因,常會導致成癮,所以在整個藥品的生產、運輸及使用過程中,均實行嚴格登記制度。
●如何避免阿片類藥物耐受?
談到這里,很多讀者會問,為什么很多腫瘤晚期患者使用大量嗎啡或者羥考酮仍然不能很好地鎮痛,是不是成癮了。如果患者明白了藥物的耐受性和成癮性是怎么回事,這個問題就迎刃而解了。
藥物耐受和成癮是兩個概念。藥物成癮是藥物與機體相互作用引發的一種精神狀態,有時也包括身體狀態。它表現出一種強迫性連續、定期使用該藥的行為和其他反應,為的是要去感受它的精神效應(欣快感、幻覺等)。成癮的核心特征是患者明確知道自己的行為有害但卻無法自控。
強阿片藥物有個非常重要的特點就是藥物耐受,表現為癌痛患者隨著藥物使用時間的延長,即便自身疾病沒有進展,同等劑量的藥物其鎮痛效果越來越差。這種耐受雖然較為普遍,但其機制目前仍然沒有完美的解釋。臨床上癌痛患者使用強阿片過程中增加劑量,并不是為了追求所謂的“欣快感”和“幻覺”,而是因為藥物耐受了或者病情加重了。所以,強阿片藥物的耐受現象和成癮現象并不是一回事。
●如何安全有效應用阿片類藥物?
為了減輕強阿片藥物的耐受性,規范用藥是關鍵。劑量滴定是確定當下癌痛患者需要多少劑量強阿片藥物的最精確的方法。前文提到了三階梯原則中的“個體化給藥”的原則,劑量滴定就是踐行個體化給藥的具體方法。疼痛和強阿片藥物猶如天平的兩端,強阿片藥物如同天平的砝碼,有多大的疼痛,就需要多重的砝碼去平衡天平的另一端。抑或是酸堿滴定過程,有多強的酸溶液(疼痛),就需要對應劑量的堿溶液(強阿片藥物)去滴定來達到酸堿平衡。藥物具體滴定的過程比較專業,這里就不詳細講解了。一般認為,正規劑量滴定,大多數患者經過2~3天,可以確定當下機體需要強阿片藥物的精準劑量,即找到最佳鎮痛效果和最小不良反應的精準劑量。
劑量滴定后就是維持治療了。維持治療主張給予控緩釋劑型,我國常用的長效阿片類藥物包括嗎啡緩釋片、羥考酮緩釋片、芬太尼透皮貼劑等。使用控緩釋劑型有利于維持患者機體內穩定的血藥濃度,發揮更好的鎮痛效能。當然,在維持治療階段,應給患者準備短效阿片類藥物(如嗎啡即釋口服制劑、羥考酮即釋口服制劑、嗎啡或羥考酮注射制劑等)。當患者因病情變化,長效阿片類藥物劑量不足或發生爆發性疼痛時,立即給予短效阿片類藥物,用于解救治療及劑量滴定。注意,這時使用短效類鎮痛藥物的劑量應該遵循醫囑。
癌痛患者在使用阿片類藥物時若能遵循上述使用原則,用藥是安全的。
●阿片類藥物有哪些不良反應?
阿片類藥物的不良反應可以分為初期不良反應和長期不良反應。前者包括惡心、嘔吐、嗜睡、瘙癢、頭暈、尿潴留、譫妄、認知障礙、呼吸抑制等,主要出現在剛開始使用強阿片藥物階段和大幅度增加阿片藥物劑量時。這些不良反應大多是暫時的,隨著藥物使用時間的延長,患者常常會耐受這些不適;也可對癥用藥,比如出現惡心嘔吐,可以用胃復安等止吐藥。長期不良反應主要是便秘,便秘又稱為阿片藥物的“影子效應”,伴隨著阿片類藥物用藥全過程,使用阿片藥物的患者約80%會出現便秘。便秘的出現主要與強阿片藥物抑制腸蠕動有關,腸蠕動減慢會導致糞便在結腸中留存時間長,糞便中的水分被進一步吸收導致大便干結。所以使用阿片類藥物的患者,需要保證足夠的膳食纖維素的攝入量,適度增加活動,以利于促進腸蠕動。臨床上多數患者需要使用緩瀉劑來防治便秘。常用的治療便秘的藥物有通便靈膠囊、麻仁潤腸丸、乳果糖口服溶液、聚乙二醇400散劑等等。
3.輔助鎮痛藥物
雖然非甾體藥物和阿片類藥物是最主要的鎮痛藥物,但癌性疼痛作為頑固性慢性疼痛,用好輔助藥物可以起到四兩撥千斤的作用。輔助鎮痛藥物與非甾體藥物或者阿片藥物合用,發揮協同效應,可以達到1+1>2的效果。輔助用藥的種類選擇及劑量調整,也需要根據患者實際情況個體化對待。如癌性疼痛合并焦慮抑郁時,可使用抗焦慮抑郁藥物;合并神經病理性疼痛時,加用抗驚厥類藥物抑制神經電活動。另外,非甾體類藥物對伴有骨轉移的癌痛患者,可作為輔助抗炎藥物使用。
癌性疼痛患者的非藥物治療
針灸、經皮電刺激等物理治療,認知-行為訓練,社會心理支持治療等是最常用和行之有效的輔助鎮痛方法。許多疼痛患者經過上述方法均能獲得滿意的效果。
對于少數經過規范的藥物治療不能控制和緩解疼痛的患者,可采用如下方法:①神經阻滯和神經毀損,比如腫瘤侵犯肋間神經,可將對應的胸神經根采用射頻熱凝或者注射無水乙醇的方法進行毀損,阻斷惡性刺激信號向大腦傳遞的途徑。②胰腺癌導致的上腹部疼痛,可以采用腹腔神經叢毀損來緩解。③對于不能采用局部神經毀損的頑固性癌痛,可以將強阿片藥物通過蛛網膜下腔給藥,以避免血腦屏障(血腦屏障可影響藥物進入大腦),使微量的嗎啡即可發揮強大的鎮痛效能,其效能大概是口服相同劑量的300倍。常用的蛛網膜下腔給藥的方式有PUMP和PORT兩種,前者是全埋置,后者為半埋置,區別主要在于術后易攜帶性和護理工作量不一致。有興趣的讀者可進一步咨詢疼痛專科醫師。
癌痛患者的隨訪和宣教
在癌痛治療過程中,患者及家屬的理解和配合至關重要,所以對這類人群應當有針對性地開展止痛知識宣傳教育。重點宣教以下內容:①通過講解疼痛的分級,使患者能夠主動向醫護人員描述疼痛的程度;②要讓患者明白,止痛治療是腫瘤綜合治療的重要部分,忍痛對疾病的康復有害無益;③多數癌痛可通過藥物治療有效控制,患者應當在醫師指導下進行止痛治療,規律服藥,應宜自行調整止痛藥劑量和止痛方案;④嗎啡及其同類藥物是癌痛治療的常用藥物,在癌痛治療時正確使用阿片類藥物引起成癮的現象極為罕見;⑤止痛治療時要密切觀察療效和藥物的不良反應,隨時與醫務人員溝通,以調整治療目標及治療措施。癌痛患者,按醫囑均應定期復查,并配合醫生的定期隨訪。
癌性疼痛是幾乎所有癌癥患者不可避免的。雖然治療癌痛復雜而艱巨,但通過更新醫務工作者的醫療觀念和行為,糾正患者及其家庭的誤區,在腫瘤科、疼痛科、相關癌癥臨床科室和藥劑科,以及家庭、衛生管理部門、政府、社會的精密分工和通力協作下,通過規范治療,一定能夠戰勝疼痛。
癌痛規范化治療在癌癥的治療中舉足輕重,20世紀末就提出的“免除癌癥患者疼痛”的愿景,但愿每位癌痛患者都能享用。
讓癌癥患者無須忍痛,充分鎮痛有益無害,提高癌痛患者的生存質量,這是本文撰寫的初衷。

