2016年綜合重癥監護室患者細菌感染監測及耐藥分析
李 靜,楊再國
(1.四川省內江市第二人民醫院,四川 內江 641100;2.成都中醫藥大學,四川 成都 610072)
2016年綜合重癥監護室患者細菌感染監測及耐藥分析
李 靜1,楊再國2
(1.四川省內江市第二人民醫院,四川 內江 641100;2.成都中醫藥大學,四川 成都 610072)
目的了解醫院綜合ICU病原菌分布及其耐藥現狀,為臨床治療提供依據。方法監測2016年入住內江市第二人民醫院綜合ICU的患者細菌感染情況,藥物敏感試驗按美國臨床實驗室標準化委員會(NCCLS)標準,采用法國生物梅里埃公司試劑條進行操作、判斷結果和質量控制。結果患者感染率14.69%。確診感染以痰液培養為主,占77.60%。從痰液中培養出細菌98株,占76.56%,陰性菌以鮑曼不動桿菌為主,其次是銅綠假單胞菌和肺炎克雷伯菌。陽性菌以金黃色葡萄球菌為主。結論加強ICU細菌耐藥監測,指導臨床合理使用抗菌藥物,防止耐藥菌株的傳播。
重癥監護室;細菌監測;耐藥;分析
綜合重癥監護室(ICU ) 內細菌感染發生率逐漸升高,引起預防感染科的高度重視。為了解內江市第二人民醫院ICU 中細菌感染及耐藥狀況,現對2016年入住ICU的患者病原菌分布及耐藥性進行總結和分析。
1 資料與方法
1.1菌株來源2016年我院ICU住院599人次,入住48 h后感染88人。從感染患者送檢的痰液、中段尿、切口分泌物等標本中分離菌株128株。患者感染性疾病多種多樣,主要“以多發性腦梗塞、腦出血、顱腦外傷、慢阻肺急性加重期、呼吸衰竭”患者為主,其次是“肺部感染、病毒性腦炎、重型肺炎”等。
1.2方法按常規方法涂片、培養、分離鑒定并進行藥物敏感試驗。優勢菌用細菌分析儀鑒定,采用美國BD9050型血培養儀和法國梅里埃生物鑒定系統。藥物敏感試驗采用法國生物梅里埃公司手工條進行,按美國臨床實驗室標準化委員會(NCCLS)標準2000版進行操作、判斷結果和質量控制。
2 結果
2.1一般監測情況感染的88人中男57人,女31人,年齡3~81歲,平均年齡62.52歲;具體分布見表1。

表1 感染患者性別、年齡分布
2.2感染部位及送檢標本情況在88人感染中,有2例未做病原學檢查,送檢率97.73%(86/88);只有1例肺部感染患者痰培養結果“無菌生長”,病原學陽性檢測率98.84%(85/86)。送檢標本125次,其中痰液97次、血液1次、小便14次、大便7次、分泌物6次,共計檢測出22種128株細菌,其中有1例十二指腸球部潰瘍穿孔伴全腹膜炎,肺部感染鮑曼不動桿菌,切口分泌物分別培養出“溶血性葡萄糖球菌、銅綠假單胞菌、屎腸球菌、白假絲酵母菌”。 參照醫學微生物的分類[1],感染部位及感染病原體分布情況見表2。

表2 主要感染病原體分布情況 (n)
2.3細菌耐藥情況部分細菌對抗菌藥物的敏感情況,分別見表3、表4、表5。“敏感率(%)”區域若無數據,則為“耐藥”或“中介”。
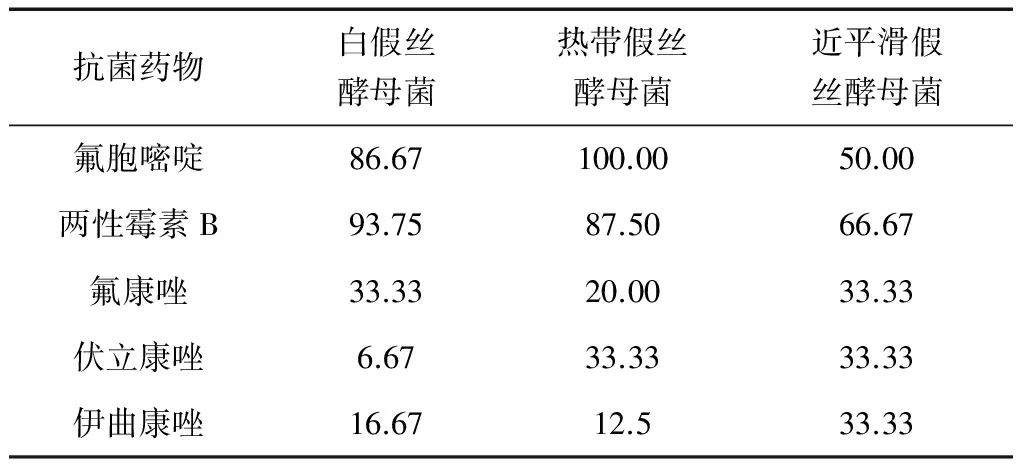
表3 部分真菌對抗菌藥物的敏感率(%)
3 討論
2016年ICU醫院獲得性感染率14.69%,比該院2010年報道的7.83%[2],上升了6.86%,這可能與ICU 患者病情重,免疫力較低,醫院耐藥菌株不斷上升等有關,有待醫院加強抗菌藥物的合理使用,減少醫院感染率。
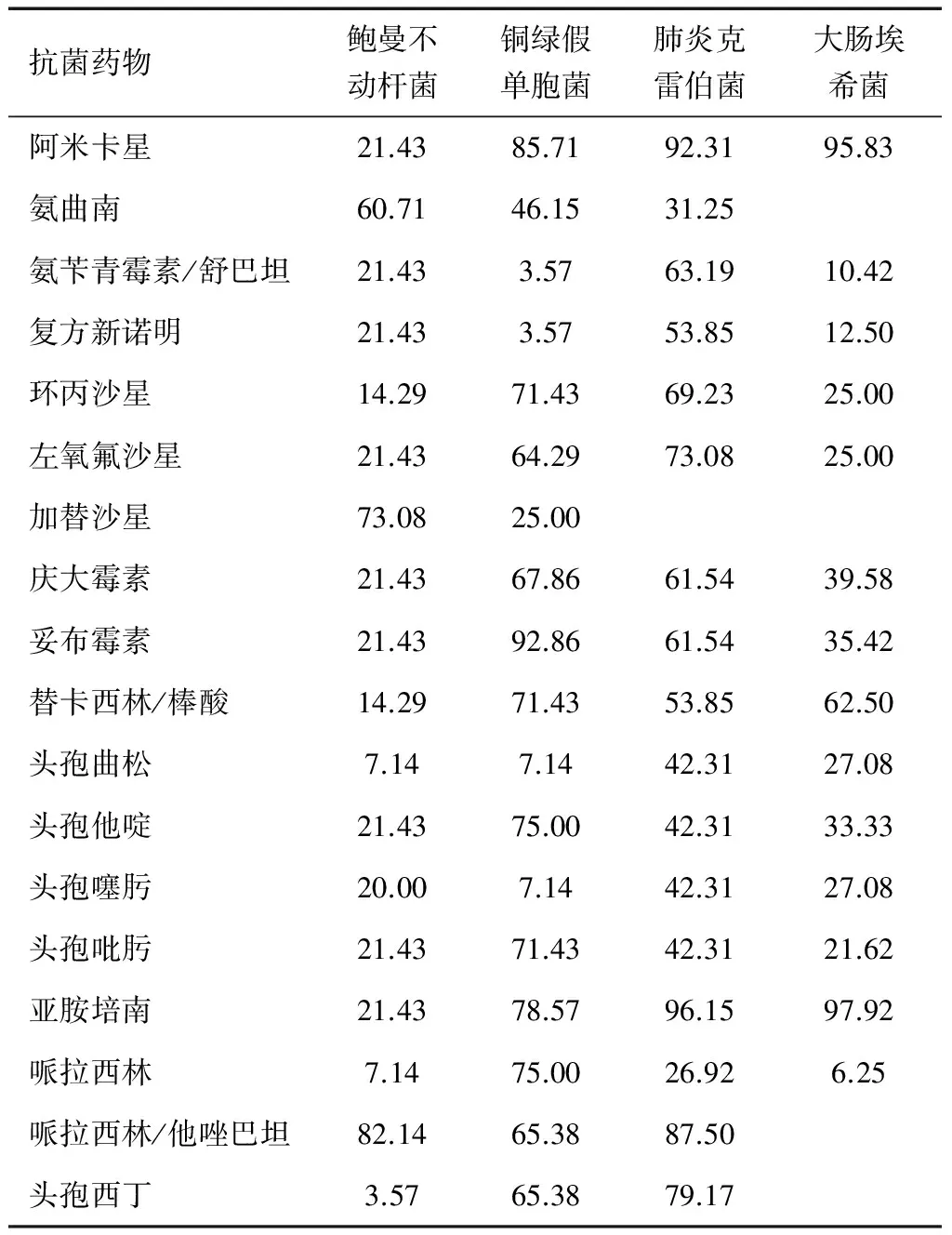
表4 部分革蘭氏陰性桿菌對常用抗菌藥物的敏感率(%)
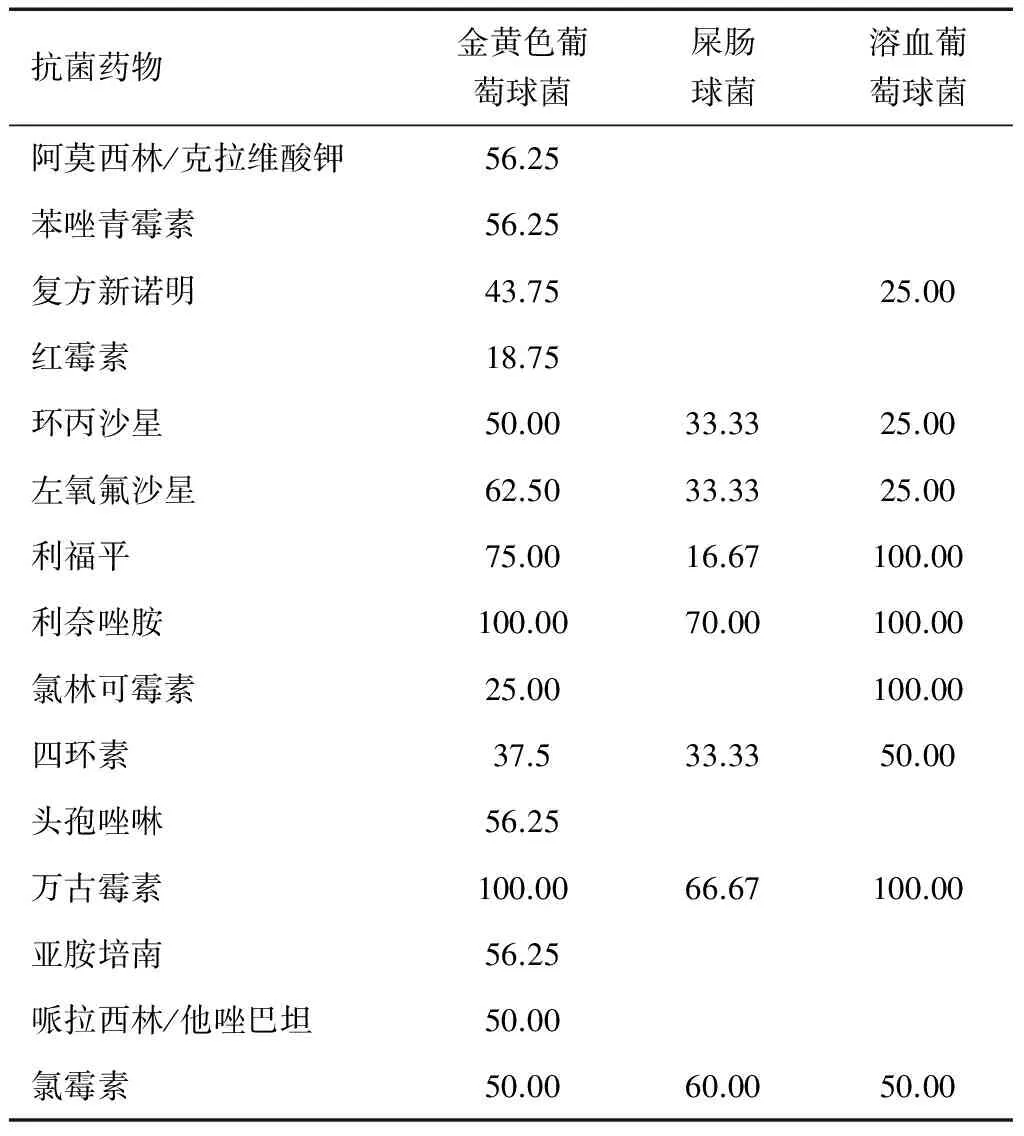
表5 革蘭氏陽性菌對抗菌藥物的敏感率(%)
分析數據可見,≥60歲的老年患者占68.18%,男性感染患者多于女性患者,這可能系老年男性患者最容易透支健康,再加上隨著年齡的增長,老年人大多伴有慢性疾病、各種器官功能老化、 機體免疫功能降低等,易發生醫院感染,所以老年危重患者是醫院感染的重點對象。ICU的醫院獲得性感染以肺
部感染為主,從97份痰液中培養出細菌98株,占76.56%(98/128),陰性菌以鮑曼不動桿菌為主,與朱莉等報道的基本一致[3],其次是銅綠假單胞菌和肺炎克雷伯菌,陽性菌以金黃色葡萄球菌為主,比四川省德陽市人民醫院呼吸科報道的86.2%[4]低9.64%。
2016年細菌感染以鮑曼不動桿菌為主,散發,分離率是24.22%(31/128),鮑曼不動桿菌對抗菌藥物普遍耐藥,據文獻報道[5],鮑曼不動桿菌對各種抗菌藥物耐藥率逐漸增高,已經超過腸桿菌科細菌,由此可見,經驗用藥可能延誤治療,應根據病原學檢查或藥敏結果加以調整,避免盲目使用廣譜抗生素[6],是控制鮑曼不動桿菌在醫院內的定植和播散的重要手段之一。
真菌培養分離率占21.09%(27/128),感染的部位以胃腸道、泌尿道、肺部為主,主要是霉菌、白假絲菌。從表5可見,病原體培養主要以白假絲酵母菌為主,與該院2007年報道[7]相一致,氟胞嘧啶和兩性霉素B對其敏感性均較高,氟康唑、伏立康唑及伊曲康唑敏感性較低。真菌生長繁殖與環境有很大關系,加上ICU患者病情危重、大量廣譜抗菌藥物應用的同時,造成菌群失調,易導致二重感染。
近年來各類抗菌藥物尤其是超廣譜抗菌藥物的使用非但沒有使醫院感染率下降,反而使其發生率有所上升,并出現了多重耐藥菌。已經有許多證據證明抗菌藥物非正規應用和細菌耐藥的增加有明顯的聯系。為減少ICU 病房細菌耐藥的發生,建議醫院建立耐藥性監測系統,合理使用抗菌藥物,提倡抗菌藥物循環給藥,以減少細菌耐藥。
[1] 李凡,徐志凱.醫學微生物學[M].第8版.北京:人民衛生出版社,2013:91-360.
[2] 唐瑩,曾永蘭,周穎.2010年重癥監護室細菌感染監測及分析[J].中國藥業,2012,21(11):16-17.
[3] 朱莉,金旎,ICU院內感染多重耐藥菌的種類、耐藥性以及預防措施研究[J].中華全科醫學,2016,13(10):1622-1624
[4] 李勇謙,莫郁苓.重癥監護室細菌感染與耐藥性分析[J].海南醫學,2010,21(16):108-109.
[5] 焦立群,何曉鋒,崔霞.重癥監護病房感染病原菌分布及耐藥性分析[J].標記免疫分析與臨床,2009,16(6):363-365.
[6] 熬要鳳.銅綠假單胞菌院內分布及耐藥性變化分析[J].現代臨床醫學,2015,12(41):438-439,441.
[7] 羅敏,張孝智,陳奇,等.2007年醫院細菌耐藥性監測及分析[J].中國藥業,2009,18(5):7-8.
AsurveillanceofbacterialinfectionanddrugresistanceanalysisinICUduring2016
LIJing1,YANGZai-guo2
(1.NeijiangSecondPeople’sHospital,Neijiang641100,China;2.ChengduUniversityofTCM,Chengdu610072,China)
YANGZai-guo
ObjectiveTo investigate the distribution and drug resistance of pathogenic bacteria in ICU in order to provide the evidence for clinical treatment.MethodsThe infection status of ICU patients was monitored during 2016 in Neijiang Second People’s Hospital.The drug sensitivity test was based on the American Clinical Laboratory Standards Board (NCCLS) and reagent strips supplied by BioMerieux were used to operate and judge the result and quality control.ResultsBacterial infection rate was 14.69%.Confirmed infection was dominated by sputum cultivation,accounted for 77.6%.There were 98 strains isolated from the sputum,accounted for 76.56%,in which main gram-negative bacterium was Acinetobacter baumannii followed by Pseudomonas aeruginosa and Klebsiella pneumonia and main gram positive bacterium was Staphylococcus aureus.ConclusionWe should strengthen the surveillance of bacterial resistance in ICU in order to guide the clinical rational application of antibiotics to prevent the spread of drug-resistant strains.
Intensive care unit;Bacterial monitoring;Drug resistance;Analysis
楊再國
R378.2
A
1672-6170(2017)06-0096-03
2017-09-20;
2017-10-08)

