200例非肌層浸潤性膀胱癌復發及進展的危險因素分析
白恒舟 喬保平
鄭州大學第一附屬醫院泌尿外科 鄭州 450052
200例非肌層浸潤性膀胱癌復發及進展的危險因素分析
白恒舟 喬保平*
鄭州大學第一附屬醫院泌尿外科 鄭州 450052
目的分析200例非肌層浸潤性膀胱癌(NMIBC)復發及進展的危險因素。方法對2012-01—2015-12間在鄭州大學第一附屬醫院進行治療的200例經病理證實為NMIBC患者的臨床資料進行回顧性分析。所有患者均進行經尿道膀胱腫瘤切除術(TURBT)治療,并進行隨訪,從年齡、性別、腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療等多方因素進行分析。結果患者術后均隨訪12~59個月,平均33.4個月。復發70例(35.00%),進展28例(14.00%)。單因素分析結果表明,腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療等因素與患者復發、病情進展相關(P<0.05)。經多因素分析發現,腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療并非導致患者病情進展的獨立危險因素(OR<1)。結論腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療均是NMIBC患者復發與病情進展的危險因素,臨床應加以重視。
非肌層浸潤性膀胱癌;復發;進展;危險因素
膀胱癌是全球發病率最高的癌癥之一,且70%新診斷的膀胱癌病理表現為非肌層浸潤性膀胱癌(NMIBC)。目前治療NMIBC最主要的方法為經尿道膀胱腫瘤電切術聯合膀胱灌注化療[1]。但治療后NMIBC復發率極高,1 a復發率15%~70%。影響NMIBC復發進展的因素較多,有必要進行綜合歸納、分析,以判定其臨床應用價值,盡可能提高患者術后生存質量[2]。現對在我院治療的200例NMIBC患者進行回顧性分析,以期為術后隨訪、風險管理提供臨床依據,總結如下。
1 資料與方法
1.1一般資料選擇2012-01—2015-12間在我院治療的200例NMIBC患者,均經病理證實。男179例,女21例;年齡45~83歲,平均66.23歲。均進行TURBT治療。排除接受靜脈化療、放射治療、經病理證實為轉移性腫瘤、資料不全、伴有嚴重的心肺疾病、無法接受常規隨訪等患者。
1.2方法行TURBT治療后,185例患者術后24 h內行膀胱灌注化療,藥物以吡柔比星(深圳萬樂藥業有限公司,國藥準字H10930105)、表柔比星(浙江海正藥業股份有限公司,國藥準字H19990280)等為主,按照藥品說明書將藥物溶解。排空膀胱后進行灌注,持續45~60 min,其間須多次變換體位或緩步行走。1次/周,連續4~8周,之后改為1次/月,連續1 a。
1.3隨訪對所有患者在術后3個月進行第一次膀胱鏡檢查,之后每3~6個月進行隨訪復查,具體時間可根據患者的風險程度而定。設定終點事件為術后首次復發或進展。當膀胱腔內出現任何新的腫瘤時均可判定為復發。TURBT術后出現腫瘤分期升高、腫瘤惡性程度增加或出現遠處轉移均可判定為進展。
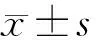
2 結果
2.1隨訪結果患者均獲得隨訪。2016-12終止隨訪,最近一次的隨訪時間為術后12~59個月,平均為33.4個月。無病生存130例,未出現任何復發或進展現象。12例非疾病特異性死亡。70例出現復發(35.00%),28例(14.00%)疾病出現進展。樣本量與風險因素個數比>20,總體數據符合生存分析需求。
2.2單因素分析結果本組單因素分析結果表明,腫瘤大小、數目、分期、分級等因素與患者復發、病情進展相關(P<0.05)。見表1。

表1 單因素分析結果
2.3多因素分析結果經多因素分析發現,腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療并非導致患者病情進展的獨立危險因素(OR<1),見表2。

表2 多因素分析結果
3 討論
NMIBC的生物學特點以多中心發生為主,且易于復發與進展,臨床準確預測腫瘤的復發、進展相關因素有利于NMIBC患者的風險管理與治療決策,避免發生錯誤治療[3-4]。但目前臨床對于NMIBC的復發、進展等生物機制尚未完全清晰,臨床醫師只能從腫瘤的臨床特性去判斷患者的預后,并未發現能夠應用于臨床的特異性的預后標記物[5]。影響NMIBC預后的風險因素多而復雜,且各因素之間可能還存在混雜重疊,簡單的臨床特性難以準確預估腫瘤復發或進展風險,臨床應進一步加強此方面的研究[6]。
我們對NMIBC患者的臨床資料進行了回顧性分析,結果顯示,腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療等因素與患者復發具有相關性。單發腫瘤、2~5個腫瘤以及5個以上腫瘤復發風險依次遞增,腫瘤數量越多復發的風險越高。其原因為數量增加會導致腫瘤負荷的增加,且腫瘤數目較多時,TURBT難以完全切除腫瘤,以致復發率升高。腫瘤大小對復發、進展的作用機制還未清晰,但在多發腫瘤中,較大腫瘤通常發生于早期或生長迅速,具有極高的惡變風險,通常分期、分級較高,另外腫瘤體積過大對TURBT手術操作也會造成影響,加大切除難度,增高殘留風險。腫瘤的不同分級主要反映腫瘤的生長潛能,高分級的腫瘤易出現局部浸潤,加大轉移風險,且根據腫瘤組織級別的增加,腫瘤進展、復發風險也有所增加[7]。腫瘤本身存在的特點對NMIBC發展、復發產生直接影響,但后期治療方式的選擇與患者的預后情況也具有直接關系。若患者實施TURBT術后即刻膀胱灌注化療,能夠殺滅殘存的腫瘤細胞,減少腫瘤細胞的種植,降低進展與復發的發生率[8]。
綜上所述,腫瘤數目、大小、分期、分級、術后是否即刻膀胱灌注化療等均是NMIBC患者復發與進展的危險因素,臨床應加以重視。
[1] Geavlete B,Multescu R,Georgescu D,et al.Innovative technique in nonmuscle invasive bladder cancer-bipolar plasma vaporization [J] .Urology,2011,77(4):849-854.
[2] 貝忠東,李瑞霞.吉西他濱膀胱灌注并高頻熱療治療膀胱癌術后復發35例臨床分析[J].中國臨床醫生雜志,2016,44(10):64-66.
[3] 王一,邢慶菲,劉曉強,等.代謝綜合征及其代謝組分與T1期高級別膀胱癌的預后關系[J].中華泌尿外科雜志,2016,37(7):498-502.
[4] 袁賀佳,吳吉濤,門昌平,等.中介體復合物亞基19在非肌層浸潤性膀胱癌中的表達及其臨床意義[J].中華實驗外科雜志,2016,33(1):217.
[5] 陳立坤,韓瑞霞,韓瑞敏,等.中西醫結合治療預防非肌浸潤性膀胱癌術后復發的臨床研究[J].中醫藥學報,2016,44(4):80-82.
[6] 李彥龍,張明剛,賀海峰,等.高齡非肌層浸潤性膀胱癌合并前列腺增生的同期微創治療[J].浙江臨床醫學,2016,18(2):340-341.
[7] 盧善明,朱文標,謝壽城.組織切片FISH技術在預測非肌層浸潤性膀胱癌復發和進展的作用[J].實用醫學雜志,2016,32(9):1497-1500.
[8] 田野.膀胱內藥物灌注對淺表性膀胱癌術后復發的影響[J].中國基層醫藥,2017,24(2):235-238.
喬保平,E-mail: zhangyaling@zzu.edu.cn
R737.14
A
1077-8991(2017)06-0020-03
(收稿 2017-05-21)

