37例二尖瓣成形術的臨床分析
盛亞運,張大發,湯天生,錢洪波,朱雪雙
(皖南醫學院弋磯山醫院胸心外科,安徽 蕪湖 241001)
新近研究顯示,二尖瓣疾病在成人瓣膜疾病中的發生率位于第2位[1]。在發達國家,由退行性二尖瓣病變引起的二尖瓣返流人群逐漸增多;而在其他欠發達地區,主要是由缺血性、風濕性、感染性引起的二尖瓣病變[2]。心臟瓣膜置換手術曾經是風險最高的手術之一,死亡率曾高達20%~30%。后來由Carpentier提出瓣環和瓣膜修復手術,具有較好的保留左心功能、術后遠期并發癥少和無需終身抗凝等諸多優點[3]。Carpentier根據瓣葉的運動情況將二尖瓣關閉不全分為四種類型,Ⅰ、Ⅱ、Ⅲa、Ⅲb型,不同類型需要施用不同方式的手術,本研究就臨床中不同類型二尖瓣關閉不全的二尖瓣瓣膜成形術做分析,現報道如下。
1 資料與方法
1.1 臨床資料 選擇2012年1月至2016年12月皖南醫學院弋磯山醫院收治的二尖瓣關閉不全患者37例為研究對象,男25例,女12例;年齡18~67歲,平均年齡(52.4±7.1)歲。病變部位:二尖瓣前葉脫垂11例,二尖瓣后葉脫垂22例,后葉合并前葉脫垂2例,瓣環擴大2例。病因:退行性心臟瓣膜病15例,風濕性心臟病10例,缺血性心臟病2例,原發性感染性心內膜炎1例,先天性心臟病7例,心臟粘液瘤2例。術前心功能(NYHA標準):Ⅳ級3例,Ⅲ級19例,Ⅱ級14例,Ⅰ級1例。同時合并有:三尖瓣關閉不全25例,心房顫動8例,高血壓病8例,主動脈輕度返流2例,腎功能不全2例,冠脈病變3例。術前超聲心動圖測量:左房直徑(49.43±6.37)mm,左室舒張末期直徑(56.43±7.26)mm。全組患者均有中重度以上的返流,其中二尖瓣返流:中~重度10例,重度27例。
1.2 手術方式 手術均采用全身麻醉,28~32℃體外循環下行二尖瓣成形術,其中正中開胸者35例,完全胸腔鏡者2例。常規采用4℃含血高鉀停跳液灌注心肌保護。依次阻斷上下腔靜脈、升主動脈,后經右房-房間隔切口,顯露二尖瓣,仔細探察瓣葉、腱索及乳頭肌。根據二尖瓣關閉不全病變的不同類型行二尖瓣修復成形術,均予以二尖瓣成形環穩定瓣環結構,術式分布見表1。實施兩種以上手術方法有:三尖瓣環縮術(DeVega法或三尖瓣成形環植入)、先天性心臟病糾治術、射頻消融術、粘液瘤清除術,術式選擇見表2。本組平均體外循環時間(123.0±30.9)min,平均主動脈阻斷時間(87.81±22.12)min。術后常規預防性應用抗生素,其中感染性心內膜炎患者抗生素用足療程。術后引流量小于200m l開始口服華法林,使國際標準化比值(INR)保持在1.5~2.5,抗凝治療維持6個月。

表1 二尖瓣成形術式

表2 患者合并手術情況
1.3 觀察指標 手術效果:術中向左心室注水試驗及經食管超聲評價成形效果,注水后示左心室膨脹滿意且二尖瓣無明顯返流,食管超聲心動圖檢查提示輕-中度以下返流,為手術成功;術后一周左右復查心臟超聲,觀察手術前后左心房、左心室舒張末期直徑大小及EF值變化,另通過門診復查隨訪等觀察,評價手術效果。
1.4 統計學方法 采用SPSS 18.0統計軟件進行統計學處理。計量資料以均數±標準差(x±s)表示,采用配對t檢驗,以P<0.05為差異有統計學意義。
2 結果
全組無死亡病例,2例患者術后出現再次換瓣情況,其中1例主動脈狹窄患者術后出現SAM現象,考慮與先天性血管畸形有關,另1例感染性心內膜炎患者術后因縫線撕脫出現急性左心衰。2例腎功能不全患者術后出現急性腎功能衰竭,經床邊血液透析后恢復尿量。余患者治療順利。患者出院后均用華法林抗凝治療6個月。35例患者(37例中2例做置換手術未獲隨訪)均獲得隨訪1~24個月,平均13個月。術后6個月患者超聲心動圖檢查提示:心功能Ⅰ級30例,Ⅱ級4例,Ⅲ級1例。二尖瓣無或微量返流23例,輕度返流10例,中度返流2例;心功能分級及二尖瓣返流程度均較術前顯著改善(P<0.05)。術后6個月左心室射血分數(LVEF)與術前比較,差異無統計學意義(P>0.05)。術后6個月左心房內徑(LAD)和左心室舒張末期直徑(LVEDD)較術前有明顯減小(P<0.05),見表3。隨訪中患者未發生二尖瓣返流進行性加重、出血、血栓栓塞、感染性心內膜炎等嚴重并發癥。
表3 手術前后心功能和心臟超聲檢查(±s,n=35)
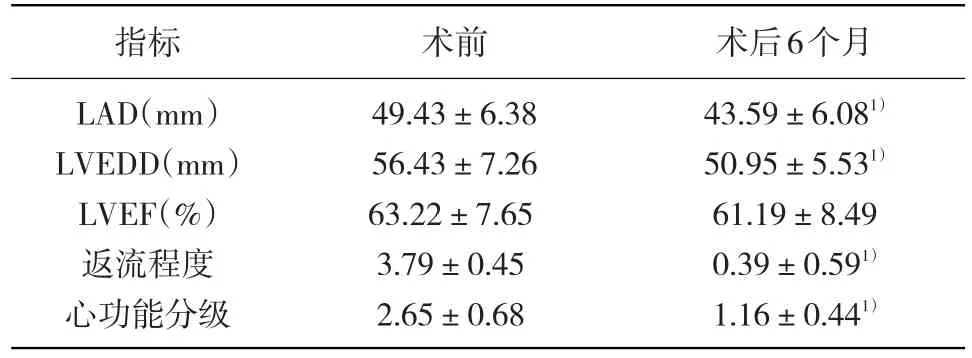
表3 手術前后心功能和心臟超聲檢查(±s,n=35)
注:與術前比較,1)P<0.05
指標LAD(mm)LVEDD(mm)LVEF(%)返流程度心功能分級術前49.43±6.38 56.43±7.26 63.22±7.65 3.79±0.45 2.65±0.68術后6個月43.59±6.081)50.95±5.531)61.19±8.49 0.39±0.591)1.16±0.441)
3 討論
Carpentier的二尖瓣關閉不全分型特點是,Ⅰ型:瓣葉運動正常;Ⅱ型:瓣葉運動受限;Ⅲa型:舒張期瓣葉運動受限;Ⅲb型:收縮期瓣葉運動受限[4]。Ⅰ型、Ⅱ型和Ⅲb型的瓣膜病變,因其瓣葉較柔軟,形態尚可,成形可能性較大,但Ⅲa型的瓣膜鈣化及瓣下結構病變往往較嚴重,所以術者在術中要根據實際情況予以評估是否行成形手術。
根據一種病變一種手術方式的理念,不同類型的二尖瓣瓣膜疾病,需要采取相應的成形術式,我科采取的成形方式主要有(1)交界折疊術:主要用于某些退行性病變引起瓣環擴大的中心性返流,用雙頭針帶墊片的尼龍線在前后瓣環交界處縫合縮小瓣環,縮小后瓣環口一般成人需通過2指寬,兒童大約1指半左右,其作用與成型環相同。(2)腱索縮短:對于一些由于腱索過長導致的瓣膜返流,腱索縮短是一種簡單有效的手術方式,主要是用4-0 proline線將過長的腱索縫至相應的乳頭肌上,注意調整腱索的長度,確保合適的對合緣。(3)三角形切除:一般適用于二尖瓣前瓣的局限性脫垂,將脫垂的瓣葉以三角形狀切除,然后縫合兩邊瓣葉,因為前瓣的面積對二尖瓣功能非常重要,所以一般角形切除的面積<10%前瓣瓣葉面積。(4)后瓣矩形切除:對于后瓣廣泛性脫垂,因為過多的多余的瓣葉組織可能導致重建后瓣葉以及腱索的張力增加,有導致復發的風險。而大的三角形切除會導致瓣葉的運動受限可能產生幕簾效應,所以我們一般采取矩形切除術。矩形切除脫垂瓣葉,縫合兩邊瓣葉。若切除范圍較大可以使用瓣葉滑行技術,減輕瓣葉張力。應注意避免后瓣高度≥20mm,以免引起SAM現象[5]。(5)瓣葉裂修補術:將瓣葉裂隙或穿孔縫合,對于面積不夠的可采用自體心包補片加大的方法修補,以保證瓣葉的對合,本文中有1例完全性心內膜墊缺損,二尖瓣先天性發育不完善采用此法,術后恢復可。(6)人工腱索:可以適合于前、后二尖瓣葉脫垂糾正,由于人工腱索可多根移植,對脫垂面積較大瓣葉的修復亦適用,所以說人工腱索的出現大大拓寬了成形手術的適應證,它可以給大量脫垂的瓣葉以有效支撐,從而保證瓣葉的對合面積,現在的最新觀點“尊重而不是切除”就是由此而來。術前根據食道超聲測定需重建腱索的數量和長度,術中將5-0 GORE-TEX線縫于相應乳頭肌上部,再將人工鍵索自脫垂瓣葉瓣緣穿出,記號筆標注確定人工腱索的長度,繼而將GORE-TEX人工腱索縫線再自瓣葉左房面回穿于左室面打結。(7)雙孔成形術:將前瓣脫垂區域與后瓣相應部位,以4-0 proline線連續縫合,縫合長度為4~6mm,形成二孔形二尖瓣。此法較簡單,但是要避免出現瓣口狹窄。這種手術技巧我們運用不多,但國內外有隨訪數據表明此法是安全有效的[6]。
成型環是二尖瓣成形手術的基石,它可以糾正瓣環擴大引起的中心性返流,不影響瓣葉的運動,穩定了瓣環結構,避免瓣環進一步擴大,已經成為絕大多心臟外科醫生成形手術的必要選擇[7]。本文中的35例患者全部使用二尖瓣成型環,術后經食道超聲檢查、心臟超聲隨訪效果良好。
我們所采取的二尖瓣成形手術患者中,退行性瓣膜病變患者占絕大多數。有研究表明,國外退行性瓣膜病變的修復率達到90%以上,并且修復后的遠期生存率與正常人群無明顯區別[8]。因此,二尖瓣成形手術對于大多數退行性瓣膜病變患者是標準的治療方法;對于風濕性瓣膜疾病,由于其病理和生理的原因,一般瓣膜病變較嚴重,而且往往伴隨著瓣膜下結構的改變。所以對于嚴重風濕性心臟病,筆者認為應直接采取換瓣手術。對于年輕的患者,如果病變時間不長,瓣膜病變不是很嚴重,建議還是盡量予以瓣膜成形手術;缺血性心肌病主要是由于冠脈狹窄或堵塞引起的心肌血供不足,進而導致瓣環、乳頭肌及左心室結構等二尖瓣裝置損壞引起的瓣膜返流,其本身瓣膜并無病變[9]。這種患者往往心功能較差,愈后不佳。對于缺血性心肌病行成形還是換瓣手術,不同人持不同觀點。有研究表明缺血性心肌病成形術后返流復發率明顯高于瓣膜置換[10]。但筆者認為換瓣手術會損壞左心室結構,進而影響患者術后心功能恢復。本文中4例采取成形手術的缺血性心肌病患者,術后短期恢復尚可,但例數較少,僅供參考;對于感染性心內膜炎患者,本文中僅有1例,術后出現縫線斷裂,急性左心衰,予以再次行換瓣手術。雖然國內外很多文獻表明成形手術,對于感染性心內膜炎患者是有效可靠的。但是由于二尖瓣裝置損壞的程度、感染控制的程度以及術后再次復發的不確定性,除外有發育需要的小孩及有妊娠需要的婦女[11],現階段我們仍考慮換瓣手術。本文中還有2例患者采取股動靜脈插管,胸腔鏡下二尖瓣成形手術,對于胸腔鏡下二尖瓣成形手術,筆者認為良好的手術視野的暴露、精細的手術操作、以及整個團隊的整體水平是手術成功的關鍵。2例患者均手術成功,術后引流較少,恢復較快。
由于時間等客觀原因,本組成形患者正在進行長期的隨訪研究,但近期的隨訪研究表明,患者術后心功能和返流明顯改善,成形效果滿意。對于二尖瓣成形手術來說,不同病變采取不同的手術方法,對于審美有較高要求的患者可以采取胸腔鏡下二尖瓣成形手術。由于二尖瓣病變的復雜性,正確地認識疾病的病因以及返流機制是成形的基礎,有時候也可能需要聯合兩種或者多種成形手段才能達到良好的成形效果。
[1] Stewart MH, Jenkins JS.The evolving role of percutaneous MitralValve Repair[J].Ochsner J,2016,16(3):270-276.
[2] Madesis A, Tsakiridis K, Zarogoulidis P, et al.Review of mitral valve insufficiency:repair or replacement[J].JThoracic Disease,2014,6(Suppl1):S39-S51.
[3] RernenyiB,WebbR,GentlesT,etal.Imbroved long-term survival for rheumatic mitral valve repair compared to replacement in the young[J].World JPediatr Congenit Heart Surg,2013,4 (2):155-164.
[4] Enriquez-Sarano M,Akins CW,Vahanian A.Mitral regurgitation[J].Lancet,2009,373(9672):1382-1394.
[5] Adams DH,Rosenhek R, Falk V.Degenerative mitral valve regurgitation:best practice revolution[J].Eur Heart J,2010,31(16):1958-1966.
[6]於文達,范阜東,邵峻,等.二尖瓣雙孔成形術后中長期隨訪[J].中國胸心血管外科臨床雜志,2015,22(1):9-14.
[7]Wan S,Lee AP,Jin C-N,et al.The choice ofmitral annuloplastic ring—beyond“surgeon’s preference”[J].Ann Cardiothoracic Surg,2015,4(3):261-265.
[8] David TE.Durability ofmitral valve repair formitral regurgitation due to degenerativemitral valve disease[J].Ann Cardiothoracic Surg,2015,4(5):417-421.
[9]Hammersting LC,Schueler R, Welz A,et al.Ischemicmitral regurgitation:pathomechanisms and current therapeutic options[J].Internist(Berl),2013,54(1):39-40,42-47.
[10] Acker MA, Parides MK, Perrault LP, et al.Mitral-valve repair versus replacement for severe ischemicmitral regurgitation[J].N Engl JMed,2014,370(1): 23-32.
[11] Mvondo CM,Pugliese M,Giamberti A,et al.Surgery for rheumatic mitral valve disease in sub-saharan African countries:why valve repair is still the best surgical option[J].Pan AfriMed J,2016,24:307.

