基于二維超聲心動圖心肌分層應變技術評估HeFH患者左心室功能
劉 琳,李嶸娟,冷昭廷,李宜嘉,王月麗,楊 婭,蒲利紅,劉國文
(首都醫科大學附屬北京安貞醫院超聲心動圖室,北京 100029)
家族性高膽固醇血癥(familial hypercholesterolemia, FH)是一種常染色體顯性遺傳性疾病,可通過低密度脂蛋白受體、載脂蛋白B或前蛋白轉化酶枯草溶菌素9型基因變異引起[1]。FH是最常見的嚴重單基因遺傳脂質代謝性疾病,患者極易早發冠狀動脈粥樣硬化性心臟病(coronary atherosclerotic heart disease, CHD)[2]。左心室壁由心內膜層、中間層及心外膜層心肌構成,其中心內膜層心肌對缺血損傷最為敏感[3]。相較于傳統基于心腔的超聲心動圖參數,如左心室容積、左心室射血分數(left ventricular enjectionfraction, LVEF)及室壁運動指數等,應變可更直接評估心肌收縮功能[4-5]。斑點追蹤超聲心動圖無角度依賴性,可有效分析心肌形變[6]。早期的斑點追蹤技術只能將左心室壁作為一個整體進行分析,心肌分層應變可分別分析心內膜層、中間層和心外膜層的心肌形變[7]。本研究旨在采用基于二維超聲心動圖的心肌分層應變技術評估雜合子型FH(heterozygous FH, HeFH)患者的左心室功能。
1 資料與方法
1.1 一般資料 收集2010年8月—2016年8月已確診的純合子型FH(homozygous FH, HoFH)先證者為一級親屬的中國大陸HeFH患者34例(HeFH組),男21例,女13例,年齡28~61歲,平均(40.2±8.1)歲。HeFH診斷標準[8]:①低密度脂蛋白膽固醇(low density lipoprotein cholesterolin, LDLC)水平大于同年齡段同性別人群的第95百分位;②一級親屬有早發CHD史;③患者本人或其一級親屬有黃色瘤;④患者一級親屬LDLC水平大于同年齡段同性別第95百分位。患者首次就診時收集臨床數據和超聲心動圖圖像,在首次篩查時均未接受降脂治療。另收集同期年齡與HeFH組相匹配的29名健康志愿者(對照組),男16名,女13名,年齡25~60歲,平均(36.4±9.7)歲;入選標準為心電圖和超聲心動圖正常,且無任何心臟及高血壓、糖尿病及心律失常等其他系統疾病。本研究經首都醫科大學附屬北京安貞醫院倫理委員會批準,所有受檢者均簽署知情同意書。
1.2 儀器與方法 采用GE Vivid 7超聲診斷儀,3-S相控陣探頭,頻率1.7~3.4 MHz。在二維狀態下取胸骨旁左心室長軸切面,測量左心室舒張末內徑(left ventricular end-diastolic diameter, LVIDd)、左心室收縮末內徑(left ventricular end-systolic diameter, LVIDs)、室間隔厚度(interventricular septum thickness, IVS)、室間隔運動幅度(IVS運動)、左心室后壁厚度(left ventricular posterior wall thickness, LVPW)及左心室運動幅度(LVPW運動)。于左心室兩腔測量并記錄左心室舒張末期容積(end-diastolic volume, EDV)和收縮末期容積(end-systolic volume, ESV),以Simpson法測量LVEF。于心尖四腔心切面記錄舒張早期二尖瓣口血流速度(E)和舒張晚期二尖瓣口血流速度(A)。于呼氣末采集包含3個心動周期的3個心尖切面(四腔心、三腔心、兩腔心)動態二維超聲圖像,幀頻40~80幀/秒。于二維心尖切面獲得縱向應變(longitudinal strain, LS)。于二維圖像的收縮期描記心內膜邊緣,確定每個心肌節段的追蹤質量,必要時通過手動調節描記邊緣。將左心室壁自動分為心內膜層、中間層及心外膜層。通過自動追蹤整個心動周期斑點,生成每一層的LS曲線(圖1),計算均值,獲得心內膜層縱向應變(endocardial LS, LSendo)、心肌層縱向應變(myocardial LS, LSmyo)、心外膜層縱向應變(epicardial LS, LSepi)。采用EchoPAC(EchoPAC Dimension 08, GE Healthcare)工作站軟件脫機分析。
1.3 統計學分析 采用SPSS 20.0統計分析軟件,符合正態分布的計量資料以±s表示,2組間比較采用獨立樣本t檢驗,計數資料比較采用χ2檢驗。分層應變、LDLC與血漿總膽固醇(total cholesterolin, TC)間的關系采用線性回歸分析。P<0.05為差異有統計學意義。
2 結果
2組一般情況及常規超聲心動圖參數見表1、2。HeFH組TC和LDLC高于對照組(P均<0.001),高密度脂蛋白膽固醇(high density lipoprotein cholesterolin, HDLC)低于對照組(P<0.001)。2組年齡、性別、血壓、心率以及常規超聲心動圖參數差異均無統計學意義(P均>0.05)。
HeFH組和對照組的分層應變結果見表3。HeFH組LSendo、LSmyo顯著低于對照組(P<0.001)。2組LSepi差異無統計學意義(P=0.38)。LSendo和LSmyo與TC呈負相關(r=-0.509、-0.448,P=0.002、0.008);LSendo和LSmyo與LDLC呈負相關(r=-0.569、-0.534,P均<0.001;圖2)。
3 討論
左心室壁由心內膜層、中間層及心外膜層心肌構成,其中心內膜層心肌對缺血損傷等有害因素最為敏感[9-10],由于心內膜層心肌主要為縱形纖維,即心內膜層的功能主要體現在LS,故本研究旨在探討HeFH患者心肌LS的改變。
超聲心動圖在臨床工作中對評估左心室功能有重要作用,但常規超聲心動圖無法有效發現早期、輕微的左心室功能損傷。本研究采用基于二維斑點追蹤超聲心動圖的分層應變技術評估HeFH患者的左心室功能。
本研究HeFH組LVEF均正常,2組差異無統計學意義,但HeFH組LSendo、LSmyo低于對照組。前期研究[9-10]證實,心內膜層應變對缺血、壓力、毒素等有害因素更加敏感。因此,推測HeFH患者的左心室功能損傷從左心室心內膜層開始,并向中間層進展。
表1 HeFH組與對照組一般臨床資料比較(±s)
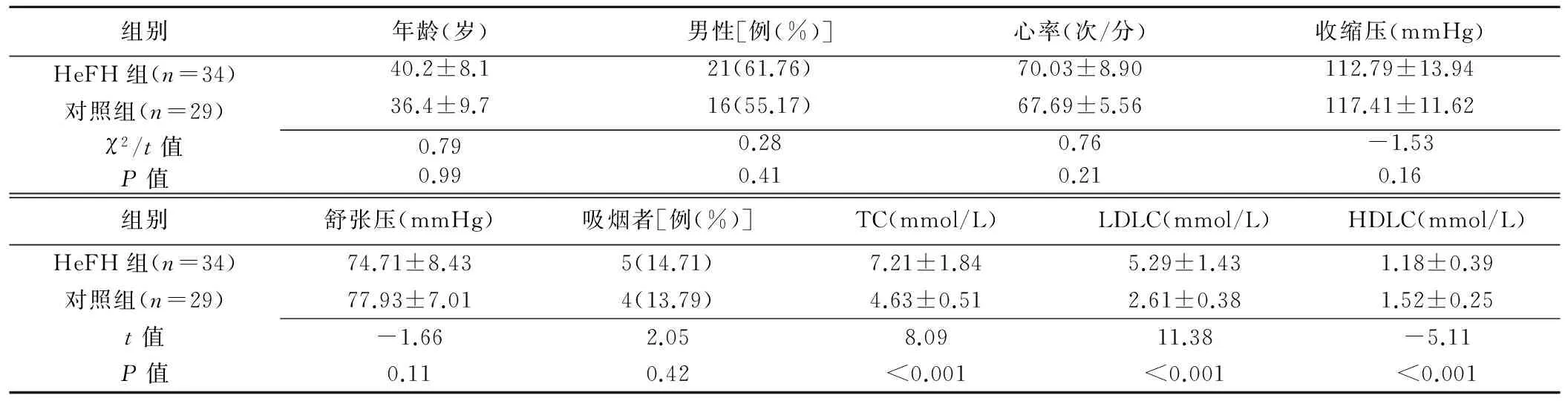
表1 HeFH組與對照組一般臨床資料比較(±s)
組別年齡(歲)男性[例(%)]心率(次/分)收縮壓(mmHg)HeFH組(n=34)40.2±8.121(61.76)70.03±8.90112.79±13.94對照組(n=29)36.4±9.716(55.17)67.69±5.56117.41±11.62χ2/t值0.790.280.76-1.53P值0.990.410.210.16組別舒張壓(mmHg)吸煙者[例(%)]TC(mmol/L)LDLC(mmol/L)HDLC(mmol/L)HeFH組(n=34)74.71±8.435(14.71)7.21±1.845.29±1.431.18±0.39對照組(n=29)77.93±7.014(13.79)4.63±0.512.61±0.381.52±0.25t值-1.662.058.0911.38-5.11P值0.110.42<0.001<0.001<0.001
表2 HeFH組與對照組常規超聲參數比較(±s)
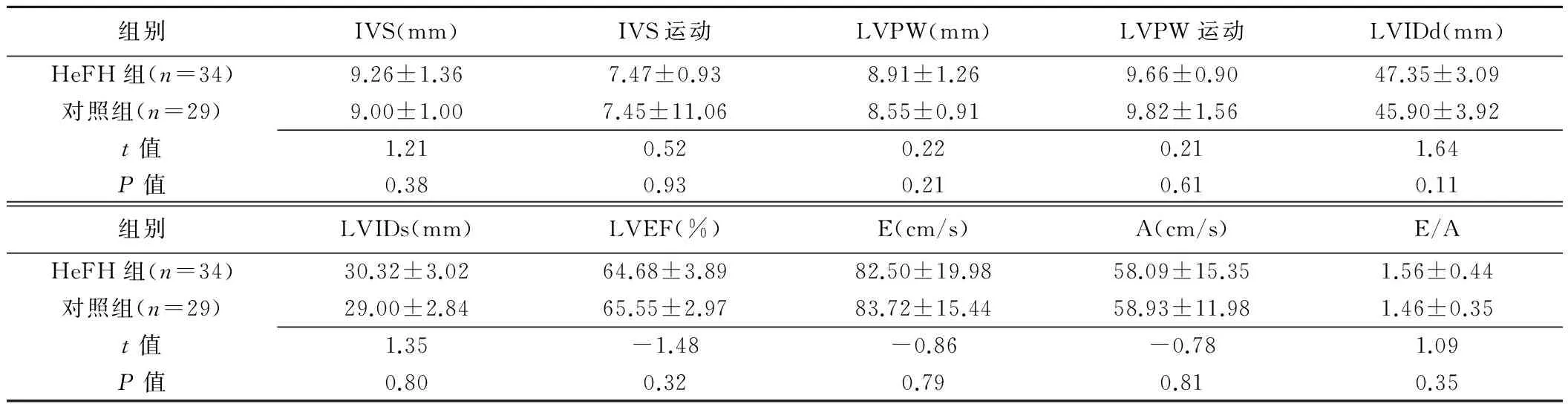
表2 HeFH組與對照組常規超聲參數比較(±s)
組別IVS(mm)IVS運動LVPW(mm)LVPW運動LVIDd(mm)HeFH組(n=34)9.26±1.367.47±0.938.91±1.269.66±0.9047.35±3.09對照組(n=29)9.00±1.007.45±11.068.55±0.919.82±1.5645.90±3.92t值1.210.520.220.211.64P值0.380.930.210.610.11組別LVIDs(mm)LVEF(%)E(cm/s)A(cm/s)E/AHeFH組(n=34)30.32±3.0264.68±3.8982.50±19.9858.09±15.351.56±0.44對照組(n=29)29.00±2.8465.55±2.9783.72±15.4458.93±11.981.46±0.35t值1.35-1.48-0.86-0.781.09P值0.800.320.790.810.35
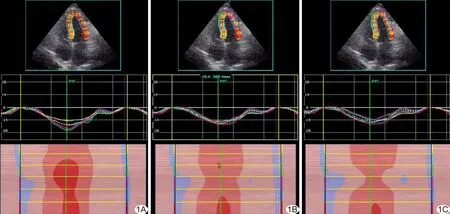
圖1 心內膜層(A)、中間層(B)、心外膜層(C)左心室LS曲線 (LSendo=19.8%,LSmyo=-17.5%,LSepi=-15.7%)
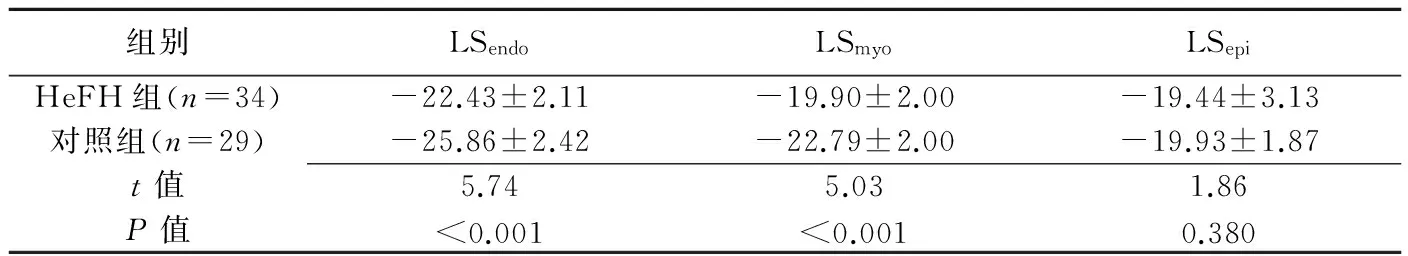
組別LSendoLSmyoLSepiHeFH組(n=34)-22.43±2.11-19.90±2.00-19.44±3.13對照組(n=29)-25.86±2.42-22.79±2.00-19.93±1.87t值5.745.031.86P值<0.001<0.0010.380
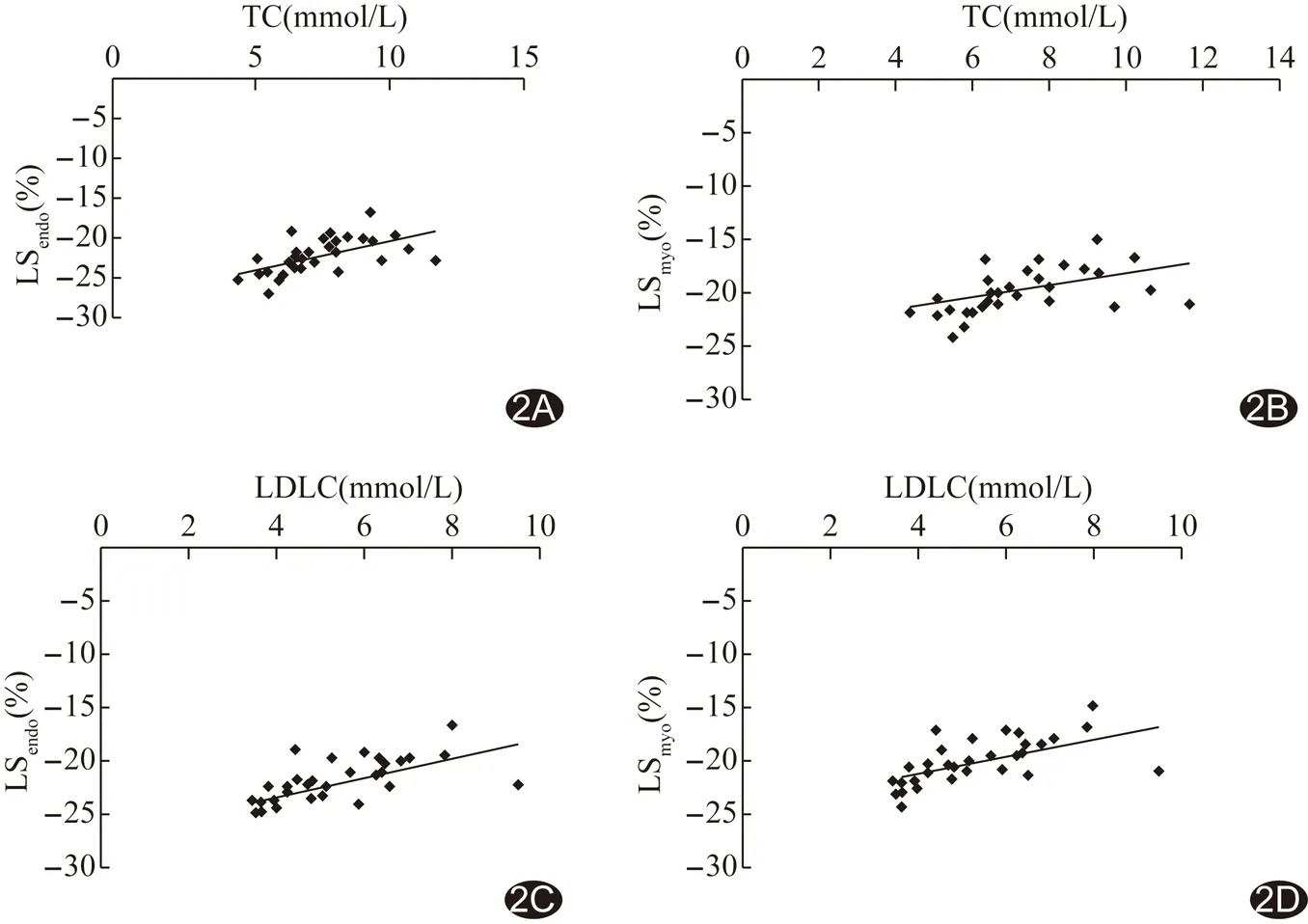
圖2 HeFH組LSendo、LSmyo與膽固醇水平的相關性 A. LSendo與TC的相關性; B.LSmyo與TC的相關性; C.LSendo與LDLC的相關性; D.LSendo與LDLC的相關性
本研究LSendo和LSmyo與TC和LDLC均呈負相關。膽固醇水平(尤其是LDLC)越高,LSendo和LSmyo受損越明顯。LDLC異常升高是FH最顯著的特征,且在決定FH的臨床表型中起重要作用[11]。在治療FH時,降低LDLC水平也是最重要的治療目標之一[12]。有研究[13]分析高膽固醇血癥與FH患兒左心室功能,排除其他因素后,發現高膽固醇狀態即可損傷左心室功能。由此可見,高膽固醇狀態除可引起冠狀動脈粥樣硬化導致心肌缺血外,高膽固醇狀態本身也可能與左心室功能受損有關。
本研究局限性:樣本量小,結果仍需擴大樣本量及多中心研究進一步驗證;由于入選的HeFH患者均為中國大陸患者,其臨床表型等與西方HeFH患者可能存在差異,因此本研究并未采用目前引用較多的診斷標準,如荷蘭診斷標準[14];一些影像學檢查,如冠狀動脈CT檢查、冠狀動脈造影等可能有助于更好地理解損傷機制,但由于本組患者均無急性冠狀動脈綜合征及其他明顯心血管系統癥狀,故未進行冠狀動脈CT等檢查。
總之,分層應變可早期發現HeFH患者左心室功能損傷,且左心室損傷開始于心內膜層。
[1] Ned RM,Sijbrands EJ. Cascade screening for familial hypercholesterolemia (FH). PLoS Curr, 2011,3:RRN1238.
[2] Austin MA,Hutter CM, Zimmern RL, et al. Familial hypercholesterolemia and coronary heart disease: A HuGE association review. 2004. Am J Epidemiol, 2004,160(3):421-429.
[3] Duncker DJ, Traverse JH, Ishibashi Y, et al. Effect of NO on transmural distribution of blood flow in hypertrophied left ventricle during exercise. Am J Physiol, 1999,276(5):1305-1312.
[4] 郭娟,郭瑞強,陳金玲,等.對比三維斑點追蹤技術和二維斑點追蹤技術評價正常人左心室心肌應變.中國醫學影像技術,2013,29(12):1961-1962.
[5] 劉利,王志剛,任建麗,等.二維斑點追蹤成像技術在心血管疾病中的應用進展.中國醫學影像技術,2011,27(1):179-182.
[6] Altiok E, Tiemann S, Becker M, et al. Myocardial deformation imaging by two-dimensional speckle-tracking echocardiography for prediction of global and segmental functional changes after acute myocardial infarction: A comparison with late gadolinium enhancement cardiac magnetic resonance. J Am Soc Echocardiogr, 2014,27(3):249-257.
[7] Kim SA, Kim MN, Shim WJ, et al. Layer-specific dyssynchrony and its relationship to the change of left ventricular function in hypertensive patients. Heart Vessels, 2015,9(1):187-195.
[8] Descamps OS, Tenoutasse S, Stephenne X, et al. Management of familial hypercholesterolemia in children and young adults: Consensus paper developed by a panel of lipidologists, cardiologists, paediatricians, nutritionists, gastroenterologists, general practitioners and a patient organization. Atherosclerosis, 2011,218(2):272-280.
[9] 馬勇,金潔,陳勇,等.縱向分層應變技術評估蒽環類藥物化療后乳腺癌患者左心收縮功能.中國醫學影像技術,2017,33(5):708-711.
[10] Kimura K, Takenaka K, Ebihara A, et al. Reproducibility and diagnostic accuracy of three-layer speckle tracking echocardiography in a swine chronic ischemia model. Echocardiography, 2011,28(6):1148.
[11] Jiang L, Gao F, Hu LB, et al. Seven-year clinical follow-up of a Chinese homozygous familial hypercholesterolemia child with premature xanthomas and coronary artery disease—A need for early diagnosis and aggressive treatment. Int J Cardiol, 2014,177(1):188-191.
[12] Goldberg AC, Hopkins PN, Toth PP, et al. Familial hypercholesterolemia: Screening, diagnosis and management of pediatric and adult patients: Clinical guidance from the National Lipid Association Expert Panel on Familial Hypercholesterolemia. J Clin Lipidol, 2011,5(3 Suppl):S1-S8.
[13] Di Salvo G, D'Aiello AF, Castaldi B, et al. Early left ventricular abnormalities in children with heterozygous familial hypercholesterolemia. J Am Soc Echocardiogr, 2012,25(10):1075-1082.
[14] Pimstone SN, Sun XM, du Souich C, et al. Phenotypic variation in heterozygous familial hypercholesterolemia: A comparison of Chinese patients with the same or similar mutations in the LDL receptor gene in China or Canada. Arterioscler Thromb Vasc Biol, 1998,18(11):309-315.

