首次熱性驚厥患兒相關危險因素分析
孫 麗
(湖南師范大學附屬湘東醫院兒科,湖南 醴陵 412200)
熱性驚厥(febrile convulsion,FC)是兒童時期較為常見的神經系統急癥,是驚厥最常見的原因,患病率在白種人中為2%~5%[1],在亞洲人群發生率為8%~10%[2-3],在我國為3%~5%[4]。該病可導致家長焦慮、緊張及不安,部分患兒在治療過程中發病,更可能導致醫療矛盾的出現。而對于該病的發病機制目前仍未完全明確,因此,如能明確可導致該病發生的相關因素而預防該病出現,對于家長、患兒及醫生均十分有益。眾多國內外學者對此展開研究,取得一定成就,但目前未有統一認識。發生首次熱性驚厥的年齡報道不一,范圍從1個月至8歲,90%的熱性驚厥發生在3歲前,發病高峰年齡為 18~24個月[1,4],因此考慮該病系年齡依賴性疾患。為此,本文對72例首次熱性驚厥患兒、139例發熱無驚厥患兒按年齡分組,探討不同年齡段患兒發病的相關危險因素,以期為該病的預防提供部分臨床依據。
1 對象和方法
1.1 研究對象
選擇2015年1月至2017年6月湖南師范大學附屬湘東醫院收治的72例出院診斷為單純上呼吸道感染合并熱性驚厥患兒為FC組,139例上呼吸道感染伴有發熱而無熱性驚厥的患兒為NFC組,按年齡將2組患兒各分為3個亞組:<1歲組、1~3歲組及>3歲組。FC組患兒均為首次發生熱性驚厥,并符合熱性驚厥相關診斷要求[5];NFC組患兒均為急性上呼吸道感染(如急性咽炎、急性扁桃體炎等)伴發熱無驚厥患兒。
1.2 研究方法
采用回顧性、描述性研究方法。收集比較2組患兒入院后相關檢查結果及新生兒期相關因素、家族史、母乳喂養等資料。1)主要指標包括白細胞數、淋巴細胞絕對值、血紅蛋白、C反應蛋白(CRP)、降鈣素原(PCT)、血鈉、血鈣、血鉀、血鎂、游離鈣、二氧化碳結合力(CO2CP)、血糖、白蛋白、球蛋白等;2)其他指標包括新生兒住院史、近1個月患病史、胎齡、出生體質量、母乳喂養時間、是否規律服用維生素AD及疫苗接種史、家族史、病程最高體溫等。
1.3 統計學方法
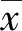
2 結果
2.1 一般情況比較
FC組患兒72例,年齡8個月至4歲5個月,平均年齡(20.65±12.87)個月;女性患兒28例,男性患兒44例;體質量4.85~18.75 kg,平均(10.48±4.17)kg。NFC組患兒139例,年齡3個月至5歲8個月,平均(20.80±14.61)個月;女性患兒47例,男性患兒92例;體質量4.50~21.30 kg,平均(9.82±3.93)kg。2組患兒的年齡(P=0.812)、性別(P=0.280)、體質量(P=0.52)比較差異無統計學意義。
2.2 FC組患兒年齡分布
FC組72例患兒,其中<1歲組 22例(30.5%)、1~3歲 組37例(51.4%)、>3歲組13例(18.1%),>3歲組構成比顯著低于<1歲組、1~3歲組(P<0.05)。
2.3 相關危險因素分析
2.3.1 <1歲亞組比較
FC組與NFC組<1歲亞組患兒的淋巴細胞計數、游離鈣水平、CO2CP、球蛋白水平、母乳喂養時間、出生體質量、新生兒住院病史比較差異均有統計學意義(P<0.05),Logistic回歸分析顯示,新生兒住院病史、母乳喂養時間及球蛋白水平是該年齡段首次熱性驚厥發作的高危因素。見表1—2。
2.3.2 1~3歲亞組比較
FC組與NFC組1~3歲亞組患兒的白細胞計數、血鈉水平、血鈣水平、血糖水平、病程最高體溫、母乳喂養時間、近1月患病史比較差異均有統計學意義(P<0.05),Logistic回歸分析顯示,病程最高體溫及母乳喂養時間是該年齡段首次熱性驚厥發作的高危因素。見表1—2。
2.3.3 >3歲亞組比較
FC組與NFC組>3歲亞組患兒的血鈣水平、血紅蛋白水平、家族遺傳史、規律疫苗接種史比較差異均有統計學意義(P<0.05),Logistic回歸分析顯示,家族遺傳史與血鈣水平是該年齡段首次熱性驚厥發作的高危因素。見表1—2。

表1 2組各年齡亞組相關因素比較
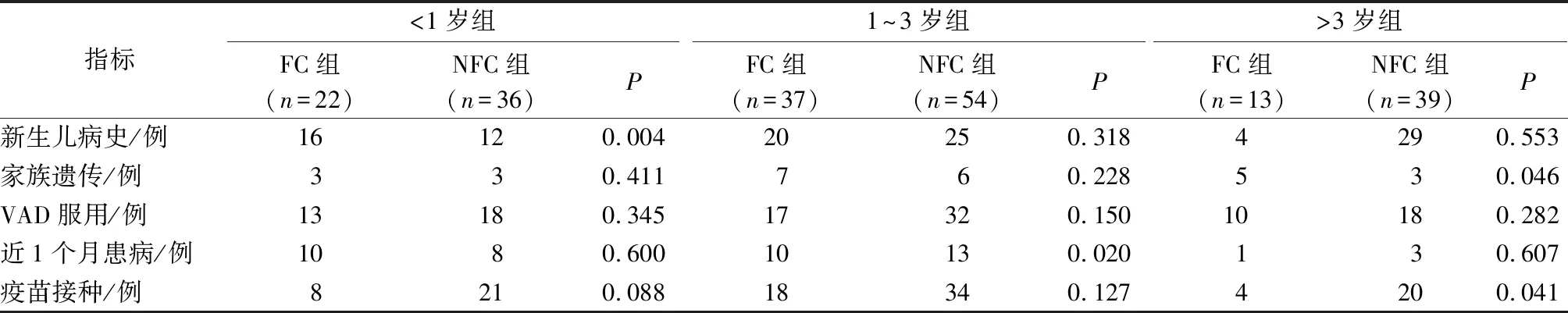
表1(續)

表2 熱性驚厥危險因素Logistic回歸分析
3 討論
熱性驚厥是兒童最為常見的驚厥原因之一,也是兒科急診常見疾病,對其確切的發病機制目前多數學者認同系腦發育未成熟、發熱及遺傳易感性等多方面因素共同作用的結果;為明確該病的發病機制,近幾年眾多學者對該病的基因易感性、遺傳位點、免疫學、離子通道及神經遞質等方面進行深入研究[6-8]。
熱性驚厥患兒電解質變化(如本文中血鈉、血鈣、游離鈣)與對照組之間的差異性在眾多文獻中均被證實;目前對熱性驚厥患兒的易感基因與遺傳位點研究表明熱性驚厥可能系離子通道類疾病[9];值得思考的是各研究所測電解質或血生化結果均是驚厥發生后,驚厥的發生對于機體環境的影響是存在的,有學者對熱性驚厥患兒的血清腦鈉肽水平進行測定發現,熱性驚厥可刺激腦鈉肽的產生,進而影響血鈉水平[10];血鈣水平降低也可能因為驚厥缺氧,導致鈣泵功能抑制,鈣內流所致[11]。因此,熱性驚厥患兒電解質及相關生化結果與熱性驚厥的因果關系目前仍難以明確。許多學者[12-14]不推薦熱性驚厥患兒早期測定血常規、血生化等檢查,國內最新專家共識[15]提示熱性驚厥后測相關血生化、電解質等檢查以便排除其他原因所致驚厥,有利于明確診斷,但均未明確提示相關結果可能導致熱性驚厥的發生。因此,作者認為首次熱性驚厥患兒相關生化結果的改變更多可能是因為驚厥而產生。
有動物實驗[16]表明CO2可縮短熱性驚厥發作的時間,Schuchmann等[17]認為在發熱過程中各種原因導致呼吸性堿中毒可提高神經系統的整體興奮性而出現驚厥。體溫升高、呼吸增快出現呼吸性堿中毒,可能因為消化道癥狀、畏寒寒戰耗氧氣過多,出現代謝性酸中毒、精神差,可有代償性呼吸堿中毒進而易導致熱性驚厥的發生。本研究在1~3歲年齡組患兒的最高體溫比較中發現,驚厥組的體溫較高,與該觀點相符,但文章所收錄的是病程中最高體溫而非熱性驚厥發作時體溫,因此,結論的準確性仍需要更多的研究來支持及驗證。
母乳對嬰幼兒的價值已眾所周知,提倡母乳喂養也是目前所有醫生的責任之一;母乳有利于大腦成熟及免疫功能建立;熱性驚厥的發生與患兒大腦功能未成熟密切相關,有研究[18]表明男性更容易出現熱性驚厥,可能因為男性神經系統成熟速度較女性晚所致,因此熱性驚厥的發生與母乳喂養是否存在相關性應該值得重視。本研究發現,母乳喂養時間在<1歲組及1~3歲組的熱性驚厥患兒中是有明顯差異性的,母乳喂養時間較無驚厥組少,而>3歲組之間差異無統計學意義,回歸分析結果也表明母乳喂養時間是該年齡段患兒的熱性驚厥發生的高危因素。盧琴紅等[19]學者通過對母乳喂養兒、混合喂養及人工喂養兒童的追蹤隨訪,發現非母乳喂養患兒更容易發生高熱驚厥、腹瀉等相關疾病。而患兒在新生兒期住院病史系影響母乳喂養的重要因素之一[20]。筆者認為圍生期、新生兒期相關因素對患兒生長、發育及疾病預防的影響應值得重視。
遺傳因素被認為是熱性驚厥發生的基礎,多數學者認同熱性驚厥系多基因多因素遺傳,少有病例證實其系單基因遺傳。在許多學者的研究[21-23]中表明家族遺傳熱性驚厥的發生率高達20%~35%,也是該病復發及轉變為癲癇的重要危險因素;但本研究結果顯示,家族遺傳史僅在>3歲組的分析中差異有統計學意義,在其余2組的統計中無明顯差異,表明遺傳因素是3歲以上患兒首次熱性驚厥的危險因素,而對嬰幼患兒的首次熱性驚厥的發生無明顯相關性;有學者[24]通過對熱性驚厥患兒依照年齡分組后比較發現家族遺傳史對熱性驚厥的發生在各個年齡段均沒有明顯的相關性;遺傳因素對各年齡段熱性驚厥患兒的影響還需進一步研究。
對首次熱性驚厥患兒是否規律接種疫苗進行統計發現,在<1歲組及1~3歲組中規律接種疫苗并不會提高熱性驚厥的發生率;而>3歲組的分析表明,未規律接種疫苗患兒的熱性驚厥發生率更高;雖然有統計[25-27]表明相關疫苗接種可能導致發熱而出現熱性驚厥,尤其是百白破、麻腮風疫苗;但多因素回歸分析發現是否規律疫苗接種并不是首次熱性驚厥危險因素;據統計[28]發現2歲以前HPV-6感染系熱性驚厥的獨立危險因素;也有研究[29-30]表明,多種疫苗同時接種較分次接種更容易出現熱性驚厥;然而這并不是疫苗本身所致,可能與本身遺傳易感性關系更密切[31]。且疫苗對于相關疾病的預防是極其重要的,應提醒家長如未進行疫苗接種可能會導致更為嚴重的后果[32]。當然,如能每次單種疫苗接種可能會兩全其美。
最近一份土耳其學者[33]對當地該病的流行病學調查發現,在25萬余兒童中本病的患病率為4.3%,再發率為25.4%;國內趙娟等[34]對該病的流行病學調查顯示發生率為4.06%(37/912),復發率達40.54%(15/37);首次發生熱性驚厥的患兒中有1/3會再發,而再發患兒中有50%會發生第三次熱性驚厥,超過3次以上者少見,不足5%[35];首次熱性驚厥發作時的年齡是患兒多次發作最為關鍵的危險因素,首次發作時年齡越小再發風險越大,首次發作1歲以內有50%以上再次出現,而3歲以上者再發不足20%[36];首次熱性驚厥的類型及持續時間均與熱性驚厥再發無相關性[37]。
綜上所述,年齡是首次熱性驚厥患兒最為重要的因素,不同年齡段熱性驚厥患兒相關影響因素不同,因此對以后熱性驚厥相關研究應該考慮年齡因素的存在。

