不同創傷程度手術對圍手術期患者胰島素抵抗等指標的影響
梅 琦,馬向明,付慶江,曹立瀛
胰島素抵抗(insulin resistence,IR)是指肝臟、肌肉、骨骼肌、脂肪組織等外周胰島素作用靶組織對胰島素的敏感性下降,導致生理劑量胰島素的生物學效應低于正常水平[1-2]。圍手術期,由于麻醉、手術創傷、失血等因素刺激,機體可以出現強烈應激反應,從而導致胰高血糖素、糖皮質激素、腎上腺素等胰島素拮抗激素分泌增多,促進肝糖原分解和糖異生,導致糖代謝降低,外周組織葡萄糖利用能力下降,引起IR,最終導致非糖尿病患者出現“外科糖尿病”現象[3-4]。短期的IR是損傷應激反應保護性狀態,而持續進展的IR是導致患者嚴重后果的重要危險因素,成為大型手術、危重患者僅次于感染的死亡原因,嚴重影響手術患者的預后[5]。因此,對圍手術期IR的處理顯得尤為重要。本研究通過觀察不同創傷程度手術患者圍手術期不同時間IR等指標,分析其與患者手術創傷程度、預后之間關系,為臨床圍手術期采取恰當的處理以降低術后IR、高血糖或縮短時間提供理論依據。
資料與方法
1一般資料
選取2016年3月—2016年12月在開灤總醫院、饒陽縣醫院及張北縣醫院行擇期肝膽、胰腺手術患者100例(其中肝臟手術30例,膽囊手術38例,胰腺手術32例);年齡18~76歲,平均48.4歲。納入標準:無循環、呼吸、泌尿、內分泌代謝等系統性疾病;無糖尿病或糖尿病家族史;無嗜阿片類藥物癮;體重在標準體重±10%以內;術前均未使用任何藥物。分別記錄患者的性別、年齡、體重指數(BMI)、收縮壓、血紅蛋白等12項指標,應用生理學和手術嚴重度評分系統(POSSUM 評分系統)進行術前生理學評分(PS)。由手術類別、術中失血量、手術污染程度等6項手術創傷程度指標計算手術創傷程度評分(OSS評分)。并根據OSS 評分將患者分為輕度創傷:OSS評分≤7分;中度創傷:OSS評分8~10分;重度創傷:OSS評分>10分[6,7]。根據OSS評分,將100例患者分為輕度創傷組、中度創傷組、重度創傷組。輕度創傷組36例,其中男性21例,女性15例;年齡18~72歲,平均47.8歲。中度創傷組33例,其中男性20例,女性13例;年齡20~76歲,平均49.2歲。重度創傷組31例,其中男性18例,女性13例;年齡21~75歲,平均48.5歲。三組患者年齡、性別、BMI、PS等一般情況差異均無統計學意義(P>0.05),具有可比性。
2研究方法
分別于患者麻醉前(T0)、術后拔出氣管導管時(T1)、術后第1天空腹(T2)及術后第3天空腹(T3)采集患者外周靜脈血5mL,于開灤總醫院、饒陽縣醫院及張北縣醫院生化實驗室送檢空腹血漿葡萄糖(FPG),血漿胰島素(FINS),穩態模式評估法(HOMA-IR)計算IR指數=FINS×FPG/22.5[8],定量胰島素敏感性檢測指數法(QUICKI)測定胰島素敏感性指數(ISI)=1/(log FPG+log FINS)[9],并計算不同時段△ISI變化(△ISI=ISI術前-ISI術中或術后/ISI術前×100%)。
3統計學分析
結 果
1三組患者圍手術期不同時間血漿FPG、FINS水平比較
T0,三組患者血漿FPG、FINS水平比較,差異均無統計學意義(P>0.05);T1、T2及T3,三組患者血漿FPG、FINS水平比較,差異均有統計學意義(P<0.05),且重度創傷組血漿FPG、FINS水平最高;同組患者,T0、T1、T2及T3血漿FPG、FINS水平比較,差異均有統計學意義(P<0.05),且T2血漿FPG、FINS水平最高。見表1、2。
2三組患者圍手術期不同時間IR指數、ISI比較
T0,三組患者IR指數、ISI比較,差異均無統計學意義(P>0.05);T1、T2及T3,三組患者IR指數、ISI比較,差異均有統計學意義(P<0.05),且重度創傷組IR指數最高,ISI最低;同組患者,T0、T1、T2及T3IR指數、ISI比較,差異均有統計學意義(P<0.05),且T2IR指數最高,ISI最低。見表3、4。
3三組患者圍手術期不同時段△ISI值比較
△ISI1(T0~T1)、△ISI2(T0~T2)及△ISI3(T0~T3),三組患者同時段△ISI值比較,差異均有統計學意義(P<0.05),且重度創傷組最高;同組患者不同時段△ISI值比較,差異均有統計學意義(P<0.05),且△ISI2最高。見表5。
4圍手術期IR指數與手術創傷程度的相關性
Pearson相關分析顯示,圍手術期IR指數與OSS評分之間呈正相關(r=0.938,P<0.001)。
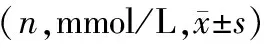
表1 三組患者圍手術期不同時間血漿FPG水平比較
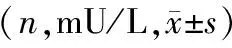
表2 三組患者圍手術期不同時間血漿FINS水平比較
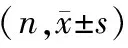
表3 三組患者圍手術期不同時間IR指數比較
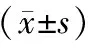
表4 三組患者圍手術期不同時間ISI比較
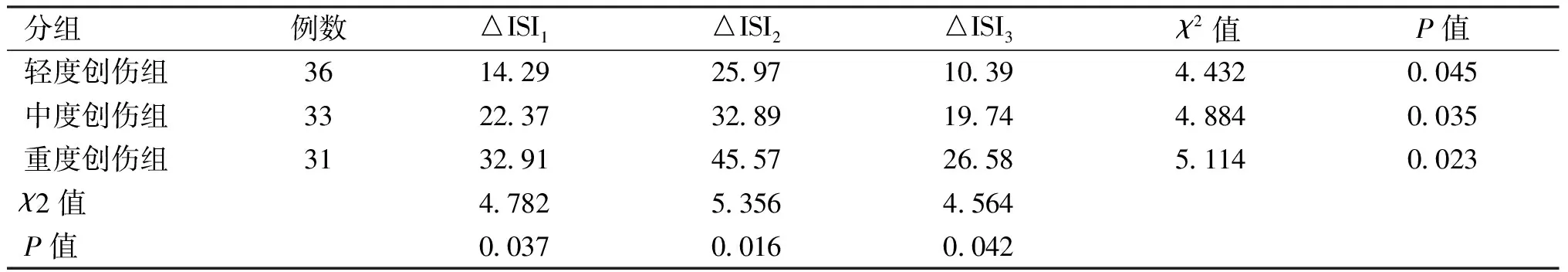
表5 三組患者圍手術期不同時段△ISI比較(%)
討 論
手術是外科治療中不可缺少的重要手段之一。但手術作為一把雙刃劍,在治療的同時也會給患者帶來創傷與應激等,使機體一系列激素水平發生改變,出現IR。最終,健康非糖尿病患者行擇期手術時,即使無相關并發癥情況下也會在術中和術后存在高血糖狀態,導致“外科糖尿病”現象出現,其本質就是手術創傷與應激引起的IR。IR和糖代謝異常是手術預后不良的重要指標。持續的IR和高血糖狀態會導致機體分解代謝增強,負氮平衡,傷口愈合不佳及增加術后感染可能。延長患者住院時間及影響預后[10]。因此,了解掌握圍手術期IR等指標的變化情況,對縮短患者住院時間及改善預后具有重要意義。
Blixt等[11]研究顯示:IR在外科手術麻醉開始時即出現,嚴重的IR可持續到術后1周,甚至更長。而ISI則要到術后20d左右才能恢復正常。本研究結果顯示:同組患者,T0、T1、T2及T3血漿FPG、FINS水平、IR指數、ISI比較,差異均有統計學意義(P<0.05),且T2血漿FPG、FINS水平、IR指數最高,ISI最低。同組患者不同時段△ISI值比較,差異均有統計學意義(P<0.05),且△ISI2最高。結果表明:圍手術期患者在麻醉開始后即出現不同程度的IR,并且隨著手術進程逐漸加重,術后第1天達高峰。之后,隨著患者病情的恢復,IR也逐漸下降。
此外,手術創傷程度的不同,IR等指標也表現出不同。本研究結果顯示:T1、T2及T3,三組患者血漿FPG水平、FINS水平、IR指數、ISI比較,差異均有統計學意義(P<0.05),且重度創傷組血漿FPG、FINS水平、IR指數最高,ISI最低。三組患者同時段△ISI值比較,差異均有統計學意義(P<0.05),且重度創傷組最高。Pearson相關分析顯示,圍手術期IR指數與OSS評分之間呈正相關(r=0.938,P<0.001)。結果表明:手術創傷程度越重,血漿FPG水平、FINS水平、IR指數、△ISI值越高,ISI越低。IR與手術創傷程度呈正相關。
綜上,不同手術創傷程度患者不同時間有不同程度的血漿FPG水平、FINS水平、IR指數、ISI的變化。以術后第1天變化顯著。IR出現時間早且隨著手術創傷程度的加深而增強,隨著時間及患者恢復,逐漸下降。IR與手術創傷程度密切相關。恰當的圍手術期處理,如:術前口服或靜滴葡萄糖代替禁食,術中盡可能減少出血和縮小創面,術后及時合理的抗感染、早期腸內營養和及早活動等,均可以改善IR等指標,從而縮短患者住院時間及改善預后。
參考文獻:
[1] Subramanian S,Pallati PK,Sharma P,et al.TREM-1 associated macrophage polarization plays a significant role in inducing insulin resistance in obese population[J].J Transl Med,2017,15(1):85.
[2] 高貝貝,郭雯,龔穎蕓,等.2型糖尿病患者葡萄糖負荷后氨基酸水平變化及其與胰島素抵抗的關系[J].中國糖尿病雜志,2017,25(1):19-24.
[3] Pedziwiatr M,Pisarska M,Matlok M,et al.Randomized clinical trial to compare the effects of preoperative oral carbohydrate loading versus placebo on insulin resistance and cortisol level after laparoscopic cholecystectomy[J].Pol Przegl Chir,2015,87(8):402-408.
[4] 劉少杰,朱宣進,劉杰,等.腹部手術圍手術期胰島素抵抗指數波動與預后的關系[J].廣東醫學,2013,34(14):2213-2215.
[5] 張巖,田素禮.普外科患者圍手術期應激性高血糖及胰島素抵抗的診斷與處理[J].中國現代普通外科進展,2013,16(9):747-749.
[6] 姚華雄,王超,李崠健.POSSUM評分系統預測高齡患者胰十二指腸切除術風險的價值[J].中國普通外科雜志,2013,22(9):1122-1125.
[7] 馬柱,李德生,阿不都艾尼·吐爾洪,等.生理學和手術侵襲度評分在肺癌手術風險預測中的應用[J].中國胸心血管外科臨床雜志,2012,19(1):31-35.
[8] Fujino H,Itoda S,Sako S,et al.Reliability of HOMA-IR for evaluation of insulin resistance during perioperative period[J].Masui,2013,62(2):140-146.
[9] Motamed N,Miresmail SJ,Rabiee B,et al.Optimal cutoff points for HOMA-IR and QUICKI in the diagnosis of metabolic syndrome and non-alcoholic fatty liver disease: a population based study[J].J Diabetes Complications,2016,30(2):269-274.
[10] 黃勇,朱宣進,劉建偉.腹腔鏡與開腹結直腸癌根治術對患者圍手術期胰島素抵抗的影響[J].實用醫學雜志,2015,31(9):1508-1510.
[11] Blixt C,Ahlstedt C,Ljungqvist O,et al.The effect of perioperative glucose control on postoperative insulin resistance[J].Clin Nutr,2012,31(5):676-681.

