HBsAg陰轉的慢性乙型肝炎并發肝癌的危險因素分析
陳定貴,鄭中偉,龍春梅,錢賢峰,陳曉奇(江蘇省常州市第三人民醫院消化內科,江蘇 常州 213001)
慢性乙型肝炎(乙肝)患者血清HBsAg陰轉往往提示臨床預后良好,是最接近治愈的狀態,但部分患者仍可進展為原發性肝癌(HCC)。對我院診治的40例HBsAg陰轉的慢性乙肝炎并發HCC患者臨床資料進行回顧性分析,旨在探討此類患者發生HCC的危險因素,為臨床的預防提供研究思路。
1 資料與方法
1.1一般資料:收集2009年6月~2017年1月我院收治的40例HBsAg陰轉的慢性乙肝并發HCC患者為觀察組,其中男36例,女4例,平均年齡(60.9±8.2)歲。慢性乙肝及乙型肝炎肝硬化的診斷符合2015年修訂的《慢性乙型肝炎防治指南》診斷標準[1],HCC的診斷符合2001年修訂的《原發性肝癌的臨床診斷與分期標準》[2]。選取同期的33例HBsAg陰轉的非HCC患者為對照組,其中男22例,女11例,平均年齡(50.1±11.8)歲。
1.2方法:肝功能采用Olympus AU2700全自動生化分析儀檢測,甲胎蛋白(AFP):采用化學發光法檢測。HBV血清學標志物檢測采用ELISA法檢測,試劑盒購自中山大學達安基因定量試劑檢測。血清HBV DNA采用熒光定量PCR法檢測,以HBV DNA <103copies/ml為陰性標準。腹部彩超采用美國GE公司彩色多普勒超聲診斷儀檢測。

2 結果
2.1兩組患者臨床資料比較:單因素分析表明,男性、HBsAg陰轉年齡>50歲、肝硬化史、肝癌家族史、HBV DNA(+)等5個因素與肝癌的發病具有相關性(P<0.05)。見表1。
2.2兩組患者臨床資料比較:多因素logistic回歸分析表明,肝癌的獨立危險因素包括HBsAg陰轉年齡>50歲、肝硬化史及肝癌家族史(P<0.05),見表2。
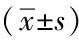

組別例數男性[例(%)]HBsAg陰轉年齡>50歲[例(%)]長期飲酒史[例(%)]糖尿病[例(%)]抗病毒治療[例(%)]肝硬化史[例(%)]肝癌家族史[例(%)]觀察組4036(900)30(750)26(650)8(200)18(450)22(550)14(350)對照組3322(66.7)12(36.4)20(60.6)6(18.2)22(66.7)8(24.2)1(3.0)P值0014000106990844006400080001組別抗-HBs(+)[例(%)]HBVDNA(+)[例(%)]ALT(x±s,U/L)AST(x±s,U/L)ALB(x±s,g/L)觀察組21(52.5)15(37.5)827±928893±902386±61對照組24(72.7)5(15.2)924±1067891±314393±21P值00770033067909890513
表2多因素logistic回歸分析結果

變量BWaldP值OR95%CI男性11232345012630740730~12943HBsAg陰轉年齡>50歲-12134140004202970092~0956肝硬化史-12724535003302800087~0904肝癌家族史-25634687003000770008~0785HBVDNA(+)-02800151069807560184~3109
注:B為標準化回歸系數;Wald為檢驗值;OR優勢比;CI為可信區間
3 討論
國內外多個指南均將慢性乙肝的抗病毒治療終點分為三種:理想的終點、滿意的終點與基本的終點,其中HBsAg消失,伴或不伴HBsAg血清學轉換屬于理想的治療終點[1,3]。HBsAg陰轉后大部分患者預后良好,通常表現為生化學、病毒學及肝臟組織學的改善,但近年來也有臨床證據表明部分患者會發生HCC。據報道[4],慢性乙肝患者HBsAg陰轉后發生HCC比例在西方國家約0%~0.31%,在亞洲國家為1.3%~20%。因此,對HBsAg陰轉的慢性乙肝并發HCC患者的高危因素進行分析,有助于臨床開展有針對性的篩查工作。
Yuen MF等對298例HBsAg陰轉的慢性乙肝患者研究后指出,HBsAg陰轉的年齡與HCC密切相關[5]。如果患者HBsAg陰轉的年齡小于50歲,則發生HCC的風險性顯著下降,進一步分析其原因,他們發現50歲以上HBsAg陰轉患者的肝臟硬度顯著增加,提示HBsAg陰轉前已進展為肝硬化。Simonetti J等研究也發現,肝硬化患者在HBsAg陰轉多年后仍存在發生HCC的風險[6]。本研究納入40例HBsAg陰轉的慢性乙肝并發HCC患者,經過單因素及多因素條件Logistic回歸分析,發現HBsAg陰轉年齡>50歲、合并肝硬化與肝癌的發病是相關的(P<0.05),是肝癌發病的獨立危險因素,與文獻報道的結果一致。
文獻報道[7]HBsAg陰轉的慢性乙肝患者HBV DNA陽性率為0.9%- 37%。Simonetti J等對HBsAg陰轉患者的HBV DNA進行中位時間為3.6年的監測,結果顯示28例(17.7%)患者血清仍可檢測到HBV DNA[6]。近年來許多研究,包括海門隊列研究和REVEAL研究均表明,基線HBV DNA水平與HCC顯著相關。本研究單因素分析結果顯示,HBV DNA(+)與HCC發生明顯相關,但并非獨立危險因素(P=0.698;95%CI:0.184~3.109)。此外,本研究顯示,男性、肝癌家族史是HBsAg陰轉的慢性乙肝患者發生肝癌的危險因素,多因素條件Logistic回歸分析顯示肝癌家族史是HBsAg陰轉的慢性乙肝患者發生肝癌的獨立危險因素(P=0.030;95%CI:0.008~0.785),與相關研究一致[8]。關于肝癌家族史的遺傳病因尚不明確,尚需要進一步探討。
總之,HBsAg陰轉的慢性乙肝患者仍有可能進展為HCC,HBsAg陰轉年齡>50歲、存在肝硬化基礎、肝癌家族史是并發肝癌的獨立危險因素,對于此類患者,應定期檢測AFP、腹部彩超等檢查,以排除HCC可能性。
4 參考文獻
[1] 中華醫學會肝病學分會、感染病學分會.慢性乙肝防治指南(2015更新版)[J].中華肝臟病雜志,2015,23(12):888.
[2] 中國抗癌協會肝癌專業委員會.原發性肝癌的臨床診斷與分期標準[J].中華肝臟病雜志,2001,9(6):324.
[3] European Association For The Study Of The Liver.EASL clinical practice guidelines:Management of chronic hepatitis B virus infection[J].J Hepatol,2012,57(1):167.
[4] Kim JH,Lee YS,Lee HJ,et al. HBsAg seroclearance in chronic hepatitis B:implications for hepatocellular carcinoma[J]. J Clin Gastroenterol,2011,45(1):64.
[5] Yuen MF,Wong DK,Fung J,et al.HBsAg Seroclearance in chronic hepatitis B in Asian patients:replicative level and risk of hepatocellular carcinoma[J].Gastroenterology,2008,135 (4):1192.
[6] Simonetti J,Bulkow L,McMahon BJ,et al.Clearance of hepatitis B surface antigen and risk of hepatocellular carcinoma in a cohort chronically infected with hepatitis B virus[J]. Hepatology,2010,51(5):1531.
[7] Kim JH,Lee YS,Lee HJ,et al.HBsAg Seroclearance in Chronic Hepatitis B Implications for Hepatocellular Carcinoma[J]. J Clin Gastroenterol,2011,45(1):64.
[8] Tong MJ,Nguyen MO,Tong LT,et al.Development of Hepatocellular Carcinoma After Seroclearance of Hepatitis B Surface Antigen[J].Clin Gastroenterol Hepatol,2009,7(8):889.

