孕婦產后抑郁風險現狀及影響因素分析*
王 萱,許 婷,田建麗,杜杰樸,張新宇,王 耐
(承德醫學院,河北承德 067000)
產后抑郁通常于產后2周內發病,是指以睡眠/飲食障礙、持續和嚴重的情緒低落、悲傷、哭泣和懷疑、對嬰兒的嚴重擔憂、對日常活動缺乏興趣等一系列癥狀為特征的心理障礙性疾病。它是與生育有關的最常見的非產科并發癥之一,研究顯示產后抑郁在世界范圍內的發生率為5%~60.8%[1-2],而國內產后抑郁的發生率約為18.33%~46.63%[3-4]。產后抑郁不僅嚴重影響產婦的身心健康,影響母嬰關系及嬰幼兒情感、行為、認知等的正常發展,而且還可能影響整個家庭,導致婚姻不和諧,嚴重者甚至會出現自殺或殺嬰傾向[5-6]。近年來,關于產后抑郁發病情況及影響因素的研究越來越受到重視,但在產前評估孕婦產后抑郁風險及有關影響因素的調查研究相對較少。為此,本研究對承德地區2所三甲醫院120例孕婦在產前進行了調查,分析本地區孕婦產后抑郁風險的現狀及相關影響因素,以期為有效降低產后抑郁發生的風險及制定有效的干預措施提供依據。
1 對象與方法
1.1 研究對象采用便利抽樣的方法,選取2017年4月-10月在承德市2所三甲醫院產科門診建檔的120名孕婦進行問卷調查。納入標準:妊娠24+周,自愿參加,在承德市2所三甲醫院進行分娩和產后復查;排除標準:患有嚴重精神疾病者。
1.2 研究方法
1.2.1 研究工具:①一般情況調查表:目前,較多的文獻致力于探索產后抑郁預測因素的研究,并歸納總結認為包括個人因素(人格特征、產前情緒及心理狀態等),環境因素(人際關系、社會支持、經歷等),產科因素(合并癥及并發癥等)及新生兒因素等[7]。據此,本研究在參照文獻[7-10]的基礎上自編一般情況調查表,包括年齡、居住地、是否為獨生女、文化程度、工作性質、職業、吸煙、飲酒情況、人均月收入、居住條件、孕產次、夫妻關系、婆媳關系、不良妊娠史、妊娠合并癥、家族遺傳病史、是否為計劃妊娠、對自身合并癥或并發癥的擔憂、對胎兒健康的擔憂、對孩子性別的期望、懷孕后的感受、懷孕對工作和生活的影響、對分娩是否感到害怕、性格特征、是否善于與人交往、家庭支持的情況、是否了解孕期保健知識、到孕婦學校上課的次數、是否接受過產后抑郁的相關宣教、對孕期保健服務的滿意程度共30個條目。②產前風險問卷(ANRQ)[11]:由澳大利亞Austin教授等人研制,內容包括心理健康史、社會支持水平、與公婆和母親的關系、近幾年的壓力等9個社會心理學方面的條目,用于預測產婦產后抑郁的風險程度,得分范圍0~67分。其內部一致性Cronbach'sα系數為0.783,內容效度比為0.895。篩查標準:問卷總分≥23分為高風險,且分數越高表明發生產后抑郁的風險越大。
1.2.2 資料收集方法:由研究者采用統一指導語向研究對象解釋調查的目的和問卷內容,調查問卷采取當場發放并回收的方式,收回前對問卷進行核查,如有漏填題項,及時補填。本調查共發放問卷127份,回收有效問卷120份,有效回收率為94.49%。
1.3 統計分析 采用SPSS 22.0統計軟件進行數據分析。計數資料用百分率表示,組間比較采用卡方檢驗。P<0.05表明差異有統計學意義。
2 結果
2.1 研究對象的一般人口學資料120例孕婦年齡20~43(28.23±4.52)歲;受教育程度,高中、中專及以下51例(42.5%),本科及大專63例(52.5%),碩士及以上6例(5.0%);事業單位工作者23例(19.2%),公務員4例(3.3%),工人9例(7.5%),農民17例(14.2%),家庭主婦67例(55.8%);有家族遺傳史為3例(2.5%),無家族遺傳史的為117例(97.5%);計劃內懷孕為71例(59.2%),意外懷孕為49例(40.8%)。
2.2 孕婦產后抑郁的相關影響因素分析120例孕婦ANRQ得分平均(12.35±7.45)分。根據標準,14例產婦(占11.7%)存在產后發生抑郁的風險。
120例孕婦發生產后抑郁與近12個月內的重大變故、文化程度、婆媳關系、是否擔憂胎兒健康、家庭支持和是否了解孕期保健有關(P<0.05)。見附表:
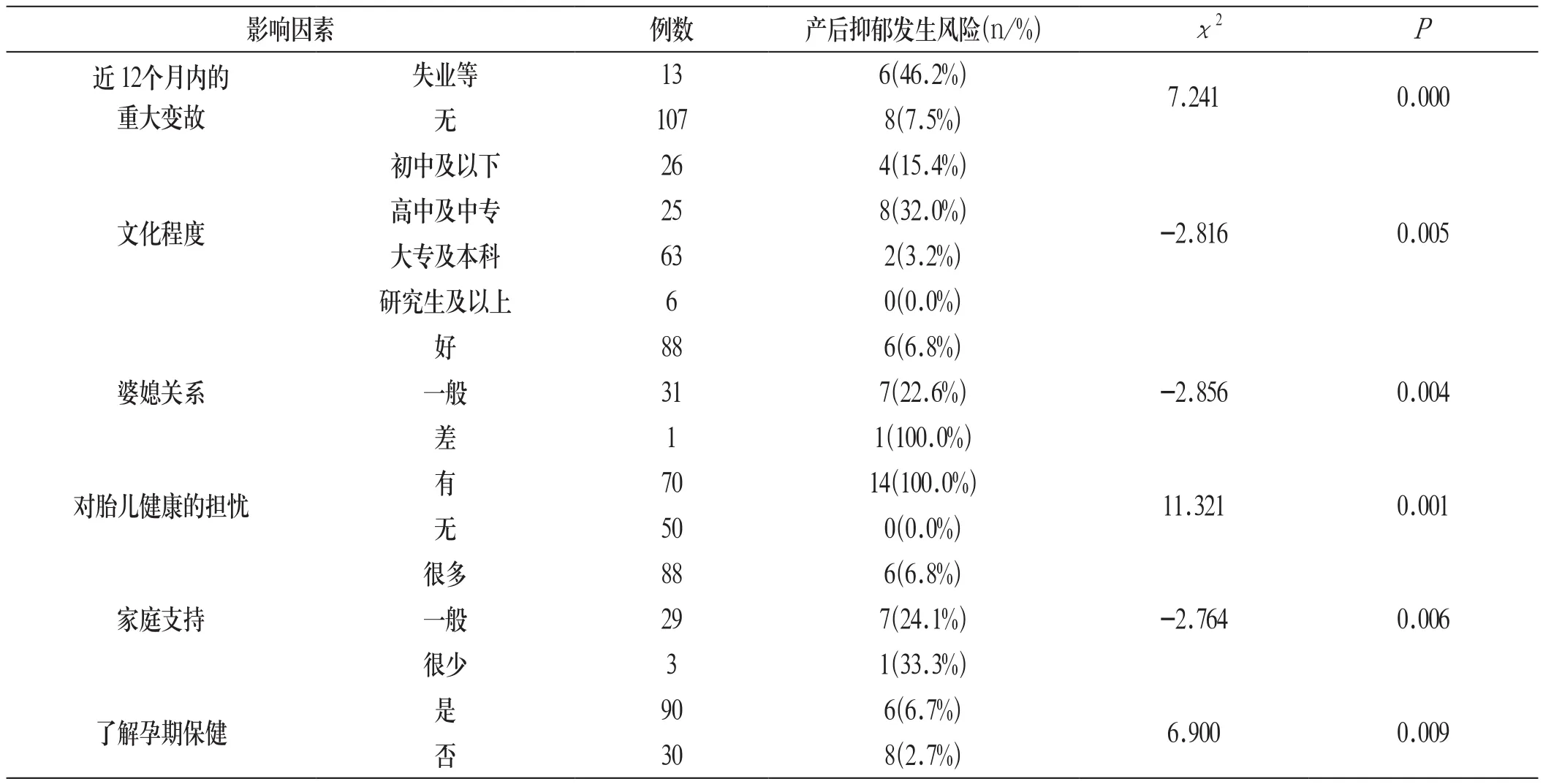
附表 120例孕婦產后抑郁風險影響因素分析
3 討論
近年來,國外學者對于產后抑郁風險的預測研究已較為成熟,但在我國鮮有預測孕婦產后抑郁風險現狀的研究報道。本研究使用ANRQ量表,以總分≥23分作為預測孕婦產后抑郁風險的臨界值,結果顯示,120例孕婦中存在產后抑郁風險比例為11.7%(14/120),與國外研究結果[11]基本一致。
本調查顯示,近12個月內發生重大變故(如失業等)的孕婦發生產后抑郁的風險明顯高于無重大變故者,與Wilding[12]的研究發現類似,他的研究顯示近12個月內發生工作變故的孕婦產后抑郁的發生率是無變故者的2~4倍。原因可能是現代女性在家庭、社會環境中承擔的角色越來越重要,但懷孕導致她們工作、生活發生明顯變化,尤其是失業的孕婦缺少同事、朋友的支持,加上家庭收入的減少,都可能導致孕婦發生產后抑郁的風險升高。本研究還發現,文化程度、婆媳關系也是孕婦產后抑郁風險的影響因素,與已有研究結果[13]一致。黃健[14]的研究發現,對胎兒健康擔憂等因素是影響孕婦產前心理狀態的主要因素,其也是產后抑郁風險的影響因素之一。本次調查發現的孕婦發生產后抑郁的風險與是否擔憂胎兒健康有關,與黃健的研究一致。此外,本研究中缺少家庭支持的孕婦發生產后抑郁的風險更高,與王欲曉[15]的研究結果相似。且國外研究表明[16],家庭及社會支持是防止孕婦發生焦慮和抑郁情緒的保護性因素之一。妊娠使孕婦的需求出現新的變化,女性的脆弱性和依賴性會在此期間充分體現,她們會比以往任何時候更需要家人的關心,以排解內心的焦慮與不安。如果家人不能及時了解孕婦的這些變化,并給予相應的照料和關心,孕婦就會出現緊張心理,進而導致產生焦慮、抑郁等不良情緒。因此,應在產前對孕婦的家庭成員進行心理衛生方面的宣教,幫助他們處理好與孕婦的關系,從而減輕孕婦的心理負擔。錢耀榮等[17]的研究發現,產后抑郁的發生可能與該地區的婦幼保健工作等有關,婦幼保健工作越完善,孕婦發生產后抑郁的風險越低。本次調查中,不了解孕期保健知識的孕婦占25%(30/120),并且是否了解孕期保健知識亦是發生產后抑郁的影響因素之一。因此提示,應加強本地區的婦幼保健工作及加強孕期保健知識的宣教,以降低孕婦發生產后抑郁的風險,促進孕婦的身心健康。
隨著社會的進步及現代醫學模式的轉變,孕婦的心理健康已經成為醫學保健工作中不可忽視的重要組成部分,且隨著2016年我國二胎政策的開放,高齡及高危孕產婦將會逐漸增多,孕產婦產前、產后抑郁等心理健康問題將會逐漸凸顯。加強孕婦產后抑郁風險的篩查及相關影響因素的識別,并進行早期干預,以降低孕婦產后發生抑郁的風險,對提高孕婦的心理健康水平將具有重要意義。

