技驚四座的“娘胎里做手術”
孩子還沒出生,卻已經“有一個多月的心臟病史”,被醫生診斷為心臟主動脈瓣狹窄,這可愁壞了這位準媽媽。所幸的是,上海交通大學醫學院附屬新華醫院(以下簡稱“新華醫院”)近日為這位“還沒來得及起名”的胎兒做了一臺特殊的手術——母親躺在手術臺上,醫生的手術對象則是她腹中的寶寶,醫生們穿透孕婦的腹壁、子宮,直達孩子那顆還沒鴿子蛋大的小心臟。術后,孕婦和胎兒均順利度過了危險期,這名準媽媽現已出院。
這種在娘胎里做的手術名叫宮內心臟介入術,1991年由美國波士頓的Maxwell醫生首先報道,當時5例胎兒只有1例存活,所以并未引發醫學界的關注。直到2004年,該技術才在西方發達國家發展成熟,其中主動脈瓣球囊擴張術占大多數,技術成功率在50%以上。截至目前,國際上已相繼報道超過200例臨床病例,卻未有亞洲地區的醫療機構報道完成過這一手術。
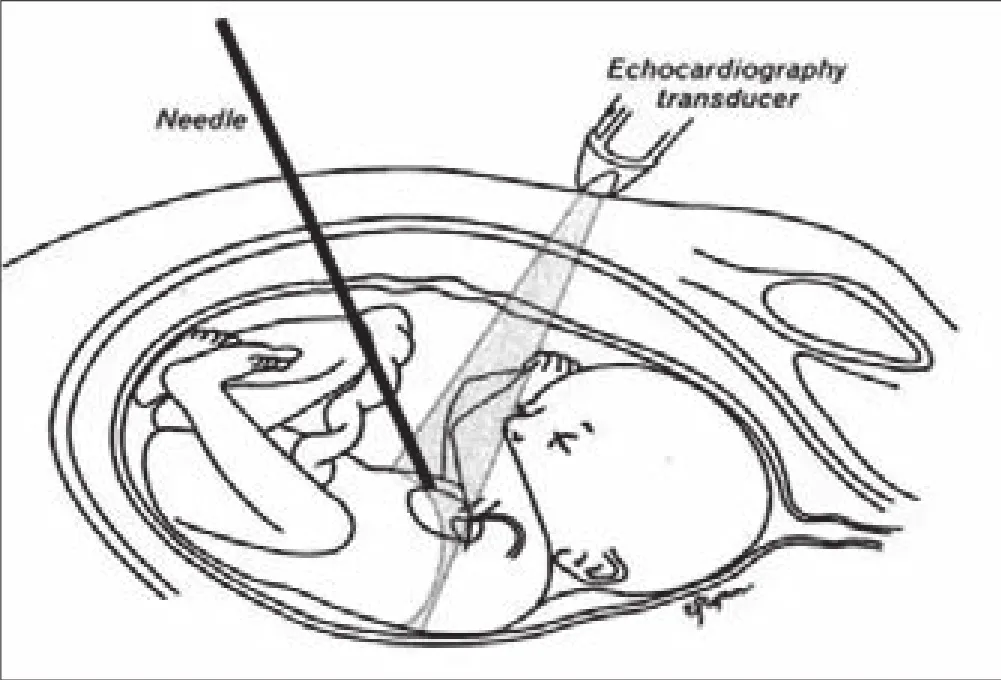
1 宮內心臟介入術原理。
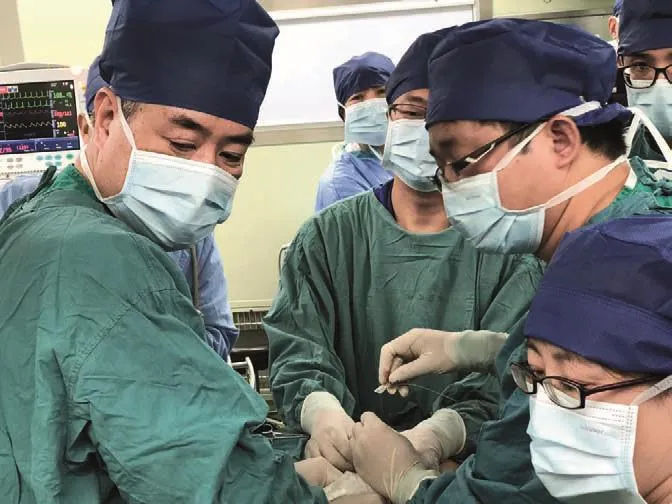
2 7月17日上午,宮內心臟介入術在新華醫院開始。
新華醫院院長、小兒心血管學科帶頭人孫錕說道:“這是亞洲首例單中心獨立完成的胎兒先天性重度主動脈瓣狹窄宮內球囊擴張手術。標志著新華醫院正式完成從胎兒期、兒童期至成人期的先天性心臟病診治和研究的全生命周期醫學體系建設,這是寫進醫院發展史冊的新技術。”
三年準備
對于先天性心臟病的胎兒來說,隨著孕周的增長,左心室由于充盈血量持續降低,最終可能導致進行性發育不良和衰竭,形成左心發育不良綜合征(HLHS)。HLHS的胎兒出生后只能選擇Norwood分期手術或Hybrid分期手術,才有可能長期存活。不過,這兩種手術方式的一期死亡率仍在20%以上,即使完成了三期手術,也只能建立以右心室供應體循環的單心室循環,并且手術后患兒的遠期預后不佳。所以,國內很多醫院選擇放棄治療,終止妊娠。
新華醫院是全國最早提出圍產醫學概念的醫院,全國首任圍產醫學主任委員和第一版圍產醫學教材的主編都來自新華醫院。而小兒心臟內外科更是醫院的優勢學科,早在1974年,新華醫院就為先心病幼兒在體外循環下完成室間隔缺損修補術,開創了我國嬰兒先心病外科治療的先例。這兩個學科的多年合作,為宮內心臟介入術的研究奠定了堅實的技術基礎。
在上海市“公共衛生三年行動計劃”的資助下,由新華醫院牽頭,聯合復旦大學附屬婦產科醫院、國際和平婦幼保健院、上海市第一婦嬰保健院、仁濟醫院及長寧婦幼保健院,建立了上海市圍產期先心病診治中心。
新華醫院小兒心血管科主任陳筍告訴記者,通過三年時間,醫院完成了該中心的建設項目,建立了胎兒先心病篩查轉診的規范方案,并篩查胎兒將近30000例,診斷胎兒心臟病將近1000例,其中對300余例患兒進行了干預和治療,效果顯著。在此期間,新華醫院多個學科的專家開始了長達三年的對宮內心臟介入術的探索和準備。
經過大量的研究,陳筍認為,宮內心臟介入術的適用范圍主要有三種:一是嚴重的左心梗阻疾病,即嚴重的主動瓣狹窄,甚至閉鎖,這類胎兒不進行干預可能會造成左心發育不良,或者是左心室嚴重的纖維化,如果明顯的左心功能不良,那么出生以后就沒辦法進行雙心室修補,需要多次手術,而且手術效果欠佳;二是存在不同程度的右心室發育不良的患者,可以考慮在胎兒期進行宮內干預;三是房間隔存在嚴重交通限制的患兒,可考慮宮內心臟介入術,由于胎兒期房間隔是打開的,所以血流應該從右心房到左心房,如果心房之間的這個流量太小,甚至關閉的話,將造成左心室發育不良,甚至是心衰或者死亡。
針對以上三種疾病的宮內心臟介入治療方法,新華醫院小兒心血管科、麻醉科、產科等科室專家定期舉行討論會,制定手術方案和具體流程,并進行了許多次超聲引導下的胎羊心臟介入治療試驗。同時,制定了幾套應急預案,保證在胎兒心臟介入不順利的情況下,使胎兒能在30秒到1分鐘之內分娩出來,然后再第一時間對胎兒進行心臟手術治療。
就在宮內心臟介入術一切準備就緒后不久,新華醫院便迎來了第一個適用患者。
通過三年的準備,30分鐘的手術,新華醫院終于補齊了先心病全生命周期治療體系的“最后一塊拼圖”。
一朝成功
據陳筍介紹,這位孕婦是在孕二十四周時,被查出胎兒主動瓣狹窄。在隨訪的過程中,醫生發現胎兒的左心室越來越小,出現心包積液和心臟功能不全的問題。陳筍和這位孕婦及其家屬反復溝通了宮內心臟介入術的效果和風險后,孕婦及其家屬堅決要求醫院進行手術。幾天后,載入新華醫院史冊的手術開始了。
7月17日9:05,這位準媽媽躺上了手術臺,首先由麻醉科醫生準確穿刺臍血管進行麻醉,然后由產科醫生將穿刺針通過孕婦的肚皮、子宮、羊水、胎兒胸壁,最終把穿刺針送到胎兒左心室,緊接著小兒心臟科醫生將擴張導絲和球囊送至左心室,微調導絲順利通過嚴重狹窄的主動脈瓣,把擴張球囊送到位置以后,擴張狹窄的主動脈瓣,最后再把穿刺針和球囊等撤出胎兒心臟。
在多學科專家團隊的通力合作下,整臺手術僅用時30分鐘。手術過后,胎兒主動脈瓣狹窄由極重度減輕為輕到中度,極大地促進了胎兒左心發育,減輕了胎兒心臟負荷,為出生后的進一步手術治療提供了有利條件。
陳筍表示,該手術有三個難點:一是胎兒要保持合適的體位;二是穿刺針要準確地通過心尖到達左心室;三是球囊和導絲要通過熟練的手法送到主動瓣的位置。此外,手術過程中要注意胎兒的心跳和心包積液的情況,大多數胎兒死亡是因為心率太慢或心包積血。
“宮內心臟介入術是圍產醫學發展的一個方向,但該技術本身卻并不適宜推廣。由于宮內心臟介入術的病例相對較少,所以很少有廠家愿意投入資金,進行專業醫療器械的研發。”陳筍認為,該技術存在一個學習曲線,需要更多的臨床案例來總結經驗教訓,特別是病例的選擇和操作,仍需要進一步研究和規范。例如,對于多胎妊娠、子宮頸關閉不全、對子宮收縮抑制劑不良反應等孕婦,理論上并不適合做宮內介入治療。如果有些醫療機構確定要開展,那么應該基于醫學倫理和干預效果,遵循以下三個手術原則。
一是如果不進行宮內介入手術,可能會影響胎兒的生命,或者胎兒出生后心血管系統可能會出現不可逆的病變;二是對于重癥胎兒來說,如果不及時進行宮內治療,可能將失去進一步治療的機會;三是必須明確宮內治療,不能對母親造成明顯傷害,或是有危及生命的風險。

