螺內酯聯合纈沙坦對腹膜透析患者心臟及殘余腎功能的影響
王超超,林永強,趙潤英,蔡小巧,袁菲菲
(溫州市中西醫結合醫院 腎內科,浙江 溫州 325000)
血管緊張素轉換酶抑制劑(angiotensin conversion enzyme inhibitor,ACEI)/血管緊張素受體拮抗劑(angiotensin receptor antagonists,ARB)對心血管和腎臟的保護作用已是不爭的事實,然而即使聯用ACEI和ARB也不能完全長期抑制醛固酮產生,即“醛固酮逃逸”現象。研究表明醛固酮受體拮抗劑可延緩腎臟病進展、逆轉心肌纖維化、降低心血管事件的死亡率,同ACEI/ARB共同保護RRF和心血管功能,但對腹膜透析(peritoneal dialysis,PD)患者的研究較少。本研究通過觀察螺內酯聯合纈沙坦對PD患者心臟及RRF的影響,探索醛固酮受體拮抗劑保護PD患者心臟功能及延緩RRF下降的新方案。
1 資料與方法
1.1 選取標準 選取2015年1月—2017年5月在我院規律進行PD的ESRD患者,納入標準:①我院規律PD至少3個月以上;②RRF≥2mL/min.1.73m^2,尿量>400mL/d,③血清鉀<5.5mmol/L;④血壓>120/70 mmHg;⑤知情同意。排除標準:①隨訪期間腹膜炎者;②合并嚴重心衰與感染者;③近3個月內有ACEI/ARB服用史或近2周之內有螺內酯服用史;④疑惡性高血壓或腎動脈狹窄者;⑤無法耐受ACEI/ARB及螺內酯者;⑥合并消化道出血、惡性腫瘤、活動性狼瘡、活動性肺結核及嚴重性肝臟疾病者。
1.2 一般資料 共68例患者入選,隨機分為對照組及實驗組各34例;對照組1例因腹膜透析相關性腹膜炎,1例因急性冠脈綜合征退出研究;實驗組1例轉血液透析,2例失訪,1例腹膜透析相關性腹膜炎退出研究,最后收集62例完整資料。對照組32例,男14例,女18例;平均年齡58.56±11.16歲;透析齡42.53±16.67月,其中原發病為慢性腎小球腎炎15例,高血壓性腎損害7例,糖尿病腎病5例 ,其他原因5例。實驗組30例,男12例,女18例;平均年齡61.43±6.94歲;透析齡38.77±14.33月,其中原發病為慢性腎小球腎炎14例,高血壓性腎損害5例,糖尿病腎病4例 ,其他原因7例。兩組患者上述資料差異無統計學意義(P>0.05)。
1.3 治療 對照組給予纈沙坦膠囊(北京諾華制藥有限公司,國藥準字H20040217,規格:80 mg)80 mg/d,口服。實驗組在對照組基礎上給予螺內酯片(武漢中聯集團四藥藥業有限公司,國藥準字H42020343,規格:20 mg)20 mg/d,口服。所有患者均采用美國百特公司葡萄糖腹膜透析液行持續非臥床腹膜透析治療,血壓控制欠佳時加用α受體阻滯劑、β受體阻滯劑、鈣通道阻滯劑。
1.4 觀察指標 由同一經驗豐富的超聲專家使用飛利浦HD7XE型彩色多普勒超聲儀測定治療前、治療12月兩組的心臟相關指標(LVMI、LVEF);測定RRF(以殘余腎肌酐清除率表示),由PDAdequest軟件(Baxtetr Healthcare Corp.Deerfield,IL,USA)計算,公式為:殘余腎肌酐清除率=[(尿液尿素氮濃度/血清尿素氮濃度)×(24 h尿量(mL)/1000)×7]+[(尿液肌酐濃度/血清肌酐濃度)×(24 h尿量(mL)/1000)×7]/2,以體表面積進行校正;測定治療前、治療1 周及此后每月血鉀水平。
1.5 統計學分析 采用SPSS 17.0軟件處理數據,計量資料組間比較采用t檢驗;計數資料以例數或百分率表示,組間比較采用χ2檢驗;P<0.05為差異有統計學意義。
2 結果
兩組患者血紅蛋白、白蛋白、血鉀水平在治療前后差異均無統計學意義(P>0.05)。治療前,兩組患者LVMI、LVEF、RRF差異均無統計學意義(P>0.05);治療12月時,兩組LVMI、RRF低于治療前,LVEF高于治療前,且實驗組LVMI、LVEF優于對照組,差異均有統計學意義(P<0.05)。見表1。
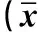
表1 兩組患者的心臟及RRF相關指標比較±s)
注:與本組治療前比較,①P<0.05;與對照組同期比較,②P<0.05。
3 討論
世界范圍內約有200萬終末期腎病(end-stage renal disease,ESRD)患者接受透析[1], 其中PD約占15%[2],每年死亡率約20%,心血管疾病(cardiovascular disease,CVD)是最常見的死因[3]。殘余腎功能(residual renal function,RRF)是PD患者生存率和技術生存率的重要影響因素,因此ESRD的治療應重視預防和逆轉心室肥厚(left ventricular hypertrophy,LVH)及保護RRF[4]。
“醛固酮逃逸”這一現象原因分析有:①非血管緊張素Ⅱ(angiotensin,AngⅡ)依賴的醛固酮合成途徑 :低鈉、高鉀、低血漿高密度脂蛋白和兒茶酚胺均能促使醛固酮分泌;②心肌、血管、腦等組織也可合成醛固酮,腎臟的醛固酮合成酶mRNA的合成與血漿AngⅡ的水平無相關性,當發生腎臟疾病時腎臟局部合成的醛固酮水平較血漿中高數倍;③遺傳因素也起到了一定的作用。
報道顯示醛固酮本身是中小動脈損傷和腎臟疾病的獨立危險因素,醛固酮參與高血壓的發生發展、心肌細胞肥大、心力衰竭、心臟和腎臟等器官纖維化。研究發現醛固酮受體拮抗劑不依賴于對RAS的阻斷作用,且獨立于降壓效應之外逆轉或改善臟器的纖維化。Gross等[5]研究證明螺內酯可降低無尿血液透析患者的血壓,且沒有高鉀血癥風險。Shimizu等[6]發現螺內酯可一定程度上保護殘余腎模型大鼠RRF。某一RCT研究[7]提示即使進行PD的ESRD患者,阻斷RAAS治療仍可延緩RRF的下降。本研究顯示PD患者應用螺內酯聯合纈沙坦治療12月,超聲心動圖顯示LVMI及LVEF有顯著改善,能夠阻止 LVH 發生和LVEF下降;在保護RRF方面無協同作用,考慮原因可能為二者作用機制較為類似,但其具體的長期的作用機制有待更大的隊列研究。
PD患者發生低鉀血癥的發生率為10%~37%[8-9]。血鉀水平升高可能不會成為螺內酯治療PD患者的風險。在一項納入20例CAPD患者的RCT臨床研究中,給予螺內酯25 mg/d治療 4 周,監測血鉀水平未見升高,也未影響尿液和透析液排泌的鉀水平[10]。本研究顯示僅有1例患者在第一周中監測血鉀水平為5.6 mol/L,通過低鉀飲食,未再出現高鉀血癥,沒有嚴重的副作用。
本研究初步證實,螺內酯聯合纈沙坦可有效改善PD患者的心臟功能,在保護RRF作用上二者無協同效應,對血鉀影響小,安全性良好,但應用過程仍需密切監測血鉀水平的變化,未觀察到藥物的其他不良反應,值得推廣。但本研究病例數較少,未行雙盲對照試驗,有待進一步深入研究。

