強化護理干預對ICU老年患者術后譫妄轉歸的影響
繆愿戍,周曉梅,張燕
(南通市腫瘤醫院,1.ICU;2.外科,江蘇 南通 226361)
術后譫妄(postoperative delirium,POD)是外科術后較為常見的急性精神錯亂狀態,其發病具有顯著的時間特點,多在術后24~72 h內發生,且病情呈波動性。患者以意識、注意力、認知及知覺障礙為臨床基本特征[1]。受軀體功能和精神防御機制退化影響,ICU老年患者已成為POD的主要發病人群,有流行病學報道[2]指出年齡≥65老年患者POD為5%~50%。POD可增加患者靜脈血栓、肺部感染、壓瘡等并發癥發生甚至死亡風險,延長ICU住院時間和增加醫療費用,需引起臨床高度重視[3]。但目前,醫學上尚無治療POD的有效手段,比如藥物治療存在適用范圍嚴格、副作用多的弊端,并非老年POD的治療首選[4],因此臨床更傾向于采用合理有效的護理干預幫助POD轉歸。本研究對60例ICU老年POD患者分析,旨在探討強化護理干預對老年POD患者病情轉歸的影響,現報告如下。
1 資料和方法
1.1 一般資料
研究對象為南通市腫瘤醫院2015年1月至2018年3月入住ICU的60例老年POD患者,納入研究后依次編號1~60。納入標準:(1)均由本院2名資深精神科醫師參照CAM-ICU量表、美國《精神疾病診斷與統計手冊》第5版(DSM-V)[5]相關標準確診;(2)年齡≥65歲;(3)術后3 d內發病。排除標準:(1)腦損傷、卒中等中樞神經系統病史;(2)癲癇、癡呆等精神疾病史;(3)神經外科手術史;(4)失明、失聰、文盲。將所有患者隨機分為對照組和觀察組,每組各30例。對照組中,男性17例,女性13例;年齡65~78歲,平均(72.1±4.8)歲;發病時間術后26~70 h,平均術后(34.6±6.7)h;受教育程度:小學~初中學歷9例,高中或中專學歷占14例,大專及以上7例;手術類型:心胸外科15例,胃腸外科占9例,其他6例。觀察組中,男性19例,女性11例;年齡65~80歲,平均(72.2±5.0)歲;發病時間術后26~70 h,平均術后(35.1±6.5)h;小學或初中學歷8例,高中或中專學歷15例,大專及以上7例;心胸外科17例,胃腸外科8例,其他5例。本研究經院倫理委員會審核批準,兩組POD患者在性別、年齡、發病時間、受教育程度及手術類型方面相較差異均無統計學意義(P>0.05),具有可比性。
1.2 方法
本組60例老年POD術后均積極治療原發疾病和手術并發癥,給予ICU病情監護等,護理措施如下。
1.2.1 對照組 給予常規POD護理干預,主要包括盡量減少患者的應激刺激,保持病房內安靜衛生,避免強光照射,溫度濕度適宜,按時查房、及時處理突發情況等。
1.2.2 觀察組 由5~6名具有≥3年ICU護理經驗的護士組成干預小組,入組時充分了解患者的相關信息,包括原發疾病、日常生活習慣、婚姻狀態、疼痛狀態(采用VAS評估)、POD程度狀態等。小組成員結合以往護理工作經驗、與患者及家屬交流等,充分討論總結POD的常見危險因素,并針對性制定強化護理干預策略,每位患者均由分配的責任護士負責,明確分工,做好觀察記錄和應急處理。小組制定的強化護理策略具體內容包括:(1)加強護患及家屬交流溝通:責任護士充當好家屬角色,多主動關心患者,詢問身體有無不適和需求等,讓患者感到溫暖、信任,減輕焦躁和孤獨感。1 d交流5~6次,每次交流≥10 min,交流時多用鼓勵性和暗示性的語言,提高POD患者治療依從性和增強戰勝疾病的信心。(2)加強睡眠周期的規律性護理:夜間22∶00至次日凌晨7∶00,利用鬧鐘提示、選用柔和燈光、盡量減少護理操作等,給患者提供良好的睡眠環境,做到按時入睡,按時起床。責任護士在規定時間對患者進行心理安撫,穩定患者情緒,若病情允許,盡量不使用約束帶,幫助患者穩定舒適入睡。(3)加強噪音管理:護理人員做到說話溫和、動作輕柔,將各種監護設備的聲音調至柔和模式,減少人員走動,盡量將治療和護理集中在一個時間段內完成,最大程度減少噪音產生和對患者的刺激。如病情允許,盡量減少親友探視的次數和探視停留時間。(4)床位之間用窗簾隔開,尤其是平時換藥、護患交流或者患者出現明顯躁動癥狀時立刻拉上簾布,減少對周圍患者的干擾和刺激,減輕患者的心理壓力。(5)加強患者的真實感知:當患者產生幻覺時用溫柔親切的語言耐心解釋,及時否定幻聽、幻覺,并積極引導患者了解目前的真實情況。同時利用日歷、收音機、眼鏡、助聽器等工作,反復對患者進行時間、地點和人物等方面的定位和定向,讓患者對周圍環境有客觀真實的感知。(6)加強疼痛護理干預:術后制定個性化的疼痛管理方案,鼓勵自控式鎮痛泵,對主訴疼痛的患者給予按壓鎮痛泵和應用鎮痛藥物等,密切觀察患者疼痛反應及情緒情感變化,并及時處理以減輕對患者的刺激。同時重視非藥物性鎮痛的作用,護理人員和患者多用安慰性語言交談,適當播放患者喜歡的音樂等,分散患者的注意力,減輕患者的主觀疼痛感。
1.3 觀察指標
住院時間密切觀察,按照CAM-ICU標準(表1)評估譫妄發生率變化,CAM-ICU量表是目前國際公認的ICU患者精神狀態量化評估工具,操作簡單,護士可在2 min內完成臨床譫妄診斷,準確度高達95%;分別于入組時、發病3 d后采用精神障礙探測量表(DDS)評估患者譫妄癥狀程度。DDS量表包括易激怒、焦慮、幻覺、定向感、癲癇發作、震顫、陣發性發汗、睡眠覺醒周期紊亂8個維度,每個維度根據癥狀的嚴重程度賦值0、1、4、7分,各項得分相加即為總分(0~56分),正常者DDS得分<7分,7~10分輕度譫妄,11~19分為中度譫妄,≥20分為重度譫妄。統計ICU住院及相關并發癥發生情況。

表1 ICU患者精神錯亂評估法—CAM-ICU量表評估細則
注:同時具有①和②,且出現③與④中任何1種或2種即可確診
1.4 統計學分析
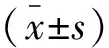
2 結果
2.1 住院期間POD轉歸情況
術后3 d觀察期內,兩組ICU老年患者POD癥狀均得到一定緩解康復,住院期間每晚CAM-ICU量表評估提譫妄發生率逐漸下降(表2),兩組發病1 d、2 d后POD發病率下降,差異無統計學意義(P>0.05),觀察組發病3 d后POD發病率低于對照組,差異有統計學意義(P<0.05)。
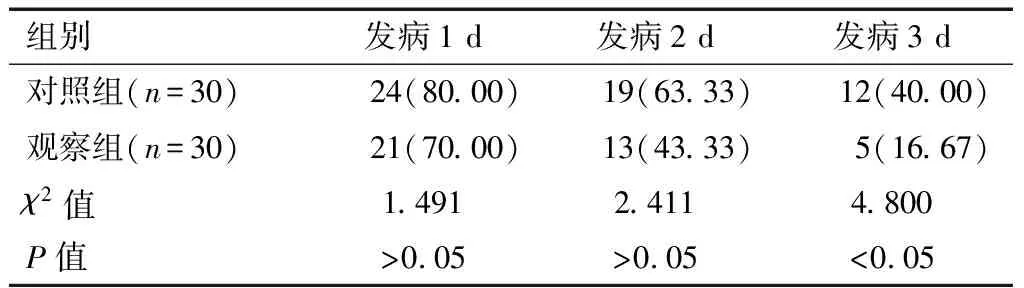
表2 兩組患者POD發病率變化比較[n(%)]
2.2 住院期間DDS量表評分變化
兩組護理干預3 d后DDS量表得分均降低,差異有統計學意義(P<0.05);觀察組護理干預3 d后DDS量表得分低于對照組,差異具有統計學意義(P<0.05),見表3。
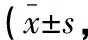
表3 兩組POD患者DDS量表得分變化分)
2.3 ICU住院及并發癥情況
本組60例ICU住院時間4~7 d,平均(4.8±0.8)d,機械通氣時間12~18 h,平均(15.7±2.3)h,組間住院時間、機械通氣時間比較,差異均無統計學意義(P>0.05)。兩組患者POD轉歸后未出現POD復發或可疑POD癥狀,ICU住院依從性較好,患者主訴疼痛感減輕,基礎治療進展順利。觀察組ICU住院期間不良事件發生率低于對照組,差異具有統計學意義(P<0.05),見表4。
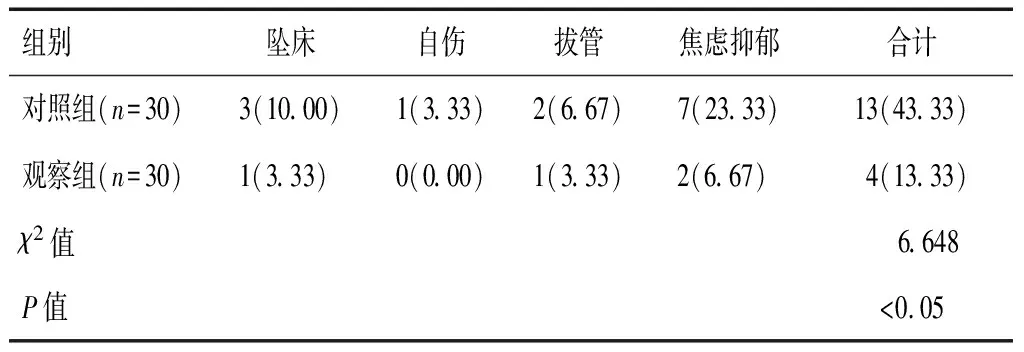
表4 兩組ICU住院期間不良事件發生率比較[n(%)]
3 討論
隨著社會老齡化進程和外科手術安全性不斷提高,臨床中老年患者接受手術的比重逐年升高,相關手術并發癥如POD也隨之凸顯,引起了臨床的高度重視。我國對POD的相關研究起步較晚,其癥狀特征及發病機制尚未充分明確,有報道[6]指出POD的發病機制可能和大腦氧化代謝尤其是額葉前部氧化代謝降低密切相關。以往多認為意識障礙是POD的核心癥狀,但較新觀點認為POD以注意力障礙為核心癥狀,即注意力的集中、持久或轉換能力下降[7]。此外POD的致病危險因素十分復雜,主流觀點將POD的危險因素分為易患因素和誘發因素兩大類,其中易患因素常不可逆轉,如高齡、認知功能障礙、合并多種內科疾病、視聽障礙、酗酒等,在此基礎上機體內外環境的紊亂已成為POD的誘發因素,如術后疼痛、抑郁等負性心理、低糖血癥、低血壓、全身麻醉等[8~9]。因此臨床POD護理應結合上述危險因素進行針對性防治干預。
本研究ICU60例POD均為老年患者,老年患者腦供血隨生理退化呈下降狀態,術后缺氧更加敏感,較易出現腦功能障礙。老年患者的應激抵抗力衰弱和中樞膽堿能神經元減少,對異常代謝的適應性也隨之減弱,感知能力下降,成為POD的高發人群[10~11]。本研究結合本組POD患者的危險因素,在ICU基礎治療和常規護理基礎上,開展針對性的強化護理干預手段取得滿意效果,內容主要包括:加強護患及家屬心理輔導交流、加強睡眠周期的規律性護理、加強噪音管理、病床間簾布隔開、加強患者的真實感知護理、加強疼痛護理干預共6個方面。CAM-ICU量表評估顯示,與對照組相比,觀察組截至發病后3 d POD陽性降至16.67%(5/30),DDS量表總分也有下降(P<0.05),患者精神狀態突變、注意力障礙、思維混亂以及意識狀態改變得到有效緩解,這與文獻報道[12]相吻合。同時觀察組ICU住院及基礎治療進展順利,患者未出現因POD導致的意外事件,患者主訴疼痛感減輕,ICU住院期間不良事件發生率為13.33%(4/30),低于對照組的43.33%(13/30),說明本次強化護理干預對減少POD相關并發癥效果顯著,對促進老年患者POD轉歸和ICU住院治療穩定進行效果滿意。
結合本研究及以往護理工作經驗,本課題組對ICU老年POD患者有護理體會有:(1)老年POD發病的潛在因素較多,術前及術后應積極應用CAM-ICU量表評估POD發生風險,及時發現并糾正誘因[13]。(2)老年患者圍手術期盡量避免使用新處方膽堿酯酶抑制劑、抗驚厥藥物、三環類抗抑郁藥等可能導致POD的藥物,因病情需要時可考慮相應替代療法。若POD患者出現激越,且非藥物手段難以緩解時,可適當聯合抗精神藥物干預,,用藥遵循短期、小劑量、單藥治療、及時停藥的原則[14]。(3)非藥物手段是防治POD的關鍵,對已經確診的POD患者,醫護人員應全面評估患者,及ICU住院可能存在的問題,結合相關POD危險因素和患者資料,開展針對性的護理干預[15]。以本研究為例,POD患者身體不自由且思維狀態情緒大,甚至出現幻覺幻聽等,護理人員通過不使用約束帶和反復對患者進行時間、地點、人物的定位定向指導,有利于患者自由支配身體,對外部環境有客觀的真實認知,幫助大腦恢復對正確信息的收集和反饋,促進大腦功能的恢復等。
綜上所述,盡管ICU老年患者是POD的高發危險人群,但通過針對性的強化護理干預,能充分消除POD發病的危險因素和緩解相關癥狀,對促進POD轉歸和穩定ICU住院治療等均有重要意義。

