HR-HPV和TCT聯合電子陰道鏡檢查對宮頸病變的診斷價值研究
韓亞琴,張玲玲,周惠民,陸惠菊*
(江蘇省南通市第六人民醫院婦產科,江蘇 南通 226011)
隨著近年來人們生活方式的改變,使得宮頸癌發病率呈現逐年上升趨勢,成為我國當前高發的婦女惡性腫瘤。臨床上針對宮頸癌的篩查以液基細胞學(TCT)、感染高危型人乳頭狀瘤病毒(HR-HPV)以及陰道鏡檢查等方式為主,盡管上述篩查手段能夠顯著地提高準確性與靈敏度,但在單一應用時易受到各種因素影響[1]。為進一步分析對宮頸病變患者予以HR-HPV與TCT聯合電子陰道鏡檢查的臨床應用價值,總結臨床經驗,選取本院于2018年3月~2019年3月期間收治的118例宮頸病變患者為研究對象,分成兩組后分別予以HR-HPV聯合電子陰道鏡檢查、TCT聯合電子陰道鏡檢查,比較其臨床診斷價值。現將研究結果報告如下:
1 資料與方法
1.1 一般資料
選取本院于2018年3月~2019年3月期間收治的118例宮頸病變患者為研究對象,年齡30~56歲,平均年齡(39.16±11.05)歲;孕次1~6次,平均孕次(1.93±0.57)次;產次1~4次,平均產次(1.36±0.42)次。納入標準:①既往有性生活史;②檢查前3 d內未服用性激素類藥物及無性生活;③所有患者均知情同意本次研究。排除標準:①外陰道假絲酵母菌與陰道毛滴蟲等病原體感染及妊娠;②全子宮切除或宮頸環切手術史。
1.2 一般方法
所有患者均予以HR-HPV并TCT聯合電子陰道鏡檢查,具體方式為:檢測前大棉簽擦拭干凈患者宮頸外口分泌物,采用一次性無菌宮頸采樣拭子部分插入宮頸內,并停留5 s后順時針轉動采樣旋轉拭子對患者的宮頸與頸管細胞進行采集,然后再將所采集到的標本放置于無菌細胞保存液中送檢。采用PCR熒光法進行檢測,HPV陽性結果為HRHPV≥5.0×102copy。對于診斷結果陽性者,進一步聯合電子陰道鏡下宮頸活檢。但需要注意的是,受檢者需在月經干凈3~7天方可檢查,并且在檢查前的24 h內不得予以陰道用藥與沖洗。TCT聯合電子陰道鏡檢查:采用宮頸刷對標本進行采集,需要注意的是在檢測前需要利用大棉簽對患者宮頸分泌物進行擦拭干凈,然后再將宮頸刷長毛部分插入其宮頸內的10 mm處,宮頸外口則接觸到短毛部分。在此過程中停留10 s,然后按照順時針方式進行大于5圈的旋轉,旋轉完畢后將其置入康柏氏細胞保存液中,將液體進行充分的搖勻后再送檢。在檢測前需通過自動細胞制片機對其進行標本制片,在制片時需確保上皮覆蓋率大于10%。同時對于檢測結果(陰性與陽性)需采用TBS分級系統進行描述性診斷,陰性表明良性改變或者完全正常;而非典型鱗狀上皮細胞(ASCUS)及以上均可視為陽性。采用電子陰道鏡檢查時,需對病灶部位、形態、顏色以及大小等指標進行重點觀察,并且對病變部位的醋白與碘反應等指標進行觀察。所有單一方法檢測陽性患者行病理檢測確診。
1.3 統計學分析
數據均經SPSS 20.0軟件統計學計算。計量指標計算百分比,行x2檢驗;計數指標以計算均數和標準差,行t值檢驗。以P<0.05時有統計學意義。
2 結 果
2.1 單一指標檢測陽性率比較
HR-HPV檢測陽性率明顯高于TCT檢測陽性率,TCT檢測敏感度明顯高于HR-HPV檢測,差異都有統計學意義(P<0.05)。見表1。
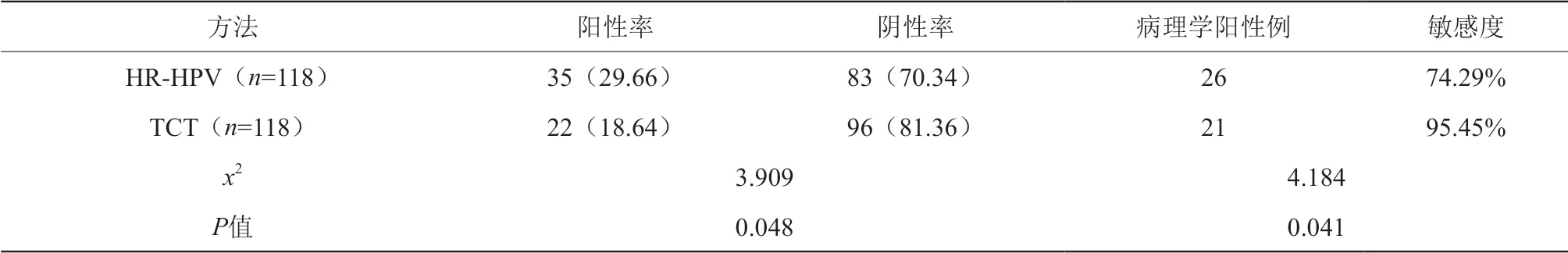
表1 單一指標檢測陽性率比較[n(%)]
2.2 電子陰道鏡進一步檢測陽性率分析
35例HR-HPV檢驗陽性者經電子陰道鏡活檢26例顯示陽性,陽性率為74.29%(26/35);HR-HPV聯合電子陰道鏡檢測陽性率22.03%(26/118);22例TCT檢驗陽性者經電子陰道鏡下活檢21例顯示陽性95.45(21/22),TCT聯合電子陰道鏡檢測總陽性率為17.79%(21/118)。
3 討 論
如臨床醫師的閱片經驗、取材以及制片質量等人為因素[8]。因此,在單獨采用上述兩種檢測方式時,會產生較大的漏診率與誤診率,應用時要發揮各自的優點,聯合應用,再針對檢驗結果異常者再次采用陰道鏡下宮頸活檢,提高確診率。
綜上所述,針對宮頸病變者采用HR-HPV與TCT聯合電子陰道鏡下宮頸活檢可以顯著地提高診斷準確率,達成及早發現病變早治療目的。
研究表明,適齡女性定期入院進行宮頸癌篩查可顯著降低宮頸癌的患病率,降低程度在70%以上[2]。通常臨床上針對宮頸癌主要采用的是TCT、HPV、陰道鏡檢查等篩查方式,在上述篩查診斷方式中因TCT檢測的方便、準確、敏感及HPV檢測簡單、方便、無創等特點而廣泛應用于臨床[3]。有研究表明。HPV感染與宮頸癌發病之間具有較為密切的關系,因而臨床學者在診斷宮頸癌發病時將HPV感染作為其中的必要條件[4]。與傳統的巴氏涂片相比,TCT檢查在臨床應用中具有制片均勻、易于判斷以及圖片清晰等多種優點[5];加上應用TBS分級系統能夠顯著地提高檢查的準確性與特異度,進而降低臨床誤診與漏診率;這一特點便使得TCT檢查成為當前臨床上對宮頸癌及癌前病變主要篩查手段之一[6]。
本研究中,HR-HPV檢測陽性率為29.66%,明顯高于TCT檢測陽性率的18.64%,差異具有統計學意義(P<0.05)。但TCT檢測敏感度為95.45%,明顯高于HRHPV檢測的74.29%,差異具有統計學意義(P<0.05)。這說明,HR-HPV與TCT兩種篩查診斷方法在臨床應用中各具優缺點,HR-HPV單獨應用時,檢出率高但敏感度較低,其準確率不高;TCT單獨應用檢出率不高,但敏感度高,較準確。有觀點認為HR-HPV檢查敏感度較低可能是由于HPV檢測時操作方法有誤、DNA被污染或提取量不足等多種因素,進而對檢測的準確率造成了影響[7]。盡管TCT檢查敏感度更高,但TCT檢查的準確度受到多種主觀因素的影響,例

