早期食管基底細胞型鱗癌的內鏡下特征*
李 楠 張 瑋 呂 瑛
南京大學醫學院附屬鼓樓醫院消化內科(210008)
背景:食管基底細胞型鱗癌(BSCC)是一類罕見的特殊類型鱗狀細胞癌,惡性程度高、預后差,早期根治性切除術可顯著改善患者預后。內鏡檢查和活檢是診斷早期食管癌的主要手段,但目前對早期食管BSCC的內鏡下特征尚無系統研究。目的:總結早期食管BSCC的內鏡下特征。方法:回顧性收集2016年6月—2019年3月在南京大學醫學院附屬鼓樓醫院行內鏡黏膜下剝離術、術后病理證實為早期食管BSCC的5例患者,采集其臨床、內鏡和病理資料進行總結分析。結果:5例早期食管BSCC患者均為男性,平均年齡61歲,病灶多位于胸中段(3/5), 長徑多≥3 cm(4/5),環周均約1/2周,內鏡分型均為Ⅱb型。病灶白光內鏡下多僅表現為黏膜粗糙;窄帶成像常無明顯邊界和背景顏色改變;放大內鏡下上皮乳頭內毛細血管襻(IPCL)以B1型為主,密集度不高;碘染色均提示不染或淡染。術后病理提示浸潤深度均為T1a期。結論:早期食管BSCC的內鏡下表現較隱匿,多僅表現為無明顯特異性、黏膜粗糙的平坦型病變,放大內鏡下微血管形態呈B1型、密集度不高可能是其特征性表現。
食管基底細胞型鱗癌(basaloid squamous cell carcinoma, BSCC)是一類罕見的特殊類型鱗狀細胞癌,腫瘤分化程度低,增殖活性高,具有高度侵襲性、廣泛轉移性等生物學特性[1-6],明確診斷主要依靠病理學特征,治療方法與普通鱗癌類似,預后類似于中低分化鱗癌[7],患者總生存率(OS)較低。最初,食管BSCC常被誤認為腺樣囊性癌、腺鱗癌、低分化鱗癌等,1986年由Wain等[8]首次報道后才逐漸為大眾所熟知。既往研究報道食管BSCC僅占食管癌的0.068%~4%[3],近年來,隨著對該病認識的深入和診斷方法的提高,其檢出率逐漸升高。大量研究表明內鏡檢查和活檢是診斷早期食管癌的主要手段,然而目前尚無研究系統性地描述早期食管BSCC的內鏡下特征。本研究回顧性分析5例早期食管BSCC患者的內鏡資料并總結其內鏡下特征,以期為早期發現食管BSCC、選擇合適的治療方法,進而改善患者預后提供幫助。
對象與方法
一、研究對象
回顧性連續收集2016年6月—2019年3月在南京大學醫學院附屬鼓樓醫院內鏡中心發現病變后行內鏡黏膜下剝離術(ESD)并經術后病理證實的早期食管BSCC病例。納入標準:術后病理符合早期食管BSCC,完善碘染色和窄帶成像聯合放大內鏡檢查(NBI-ME),臨床和內鏡資料完整,性別、年齡不限。排除標準:術后病理提示病變浸潤超過黏膜層;資料不完整。
二、方法
采集入選早期食管BSCC患者的臨床、內鏡和病理資料,內鏡資料包括白光內鏡、碘染色、NBI-ME圖像,總結早期食管BSCC的內鏡下特點。
三、相關定義
1.食管癌的病理分類和定義[9]:①早期食管癌:局限于黏膜層的食管浸潤性癌,無論有無區域淋巴結轉移。②表淺食管癌:局限于黏膜層或黏膜下層的食管浸潤性癌,無論有無區域淋巴結轉移。
2.早期食管癌內鏡分型[9]:根據巴黎分型標準及其更新版,將表淺食管癌和癌前病變分為0-Ⅰ(隆起型)、0-Ⅱ(平坦型)和0-Ⅲ(凹陷型)三型,其中0-Ⅱ型又分為0-Ⅱa(淺表隆起型)、0-Ⅱb(淺表平坦型)和0-Ⅱc(淺表凹陷型)三個亞型。
3.NBI-ME下黏膜微細結構分型[10]:上皮乳頭內毛細血管襻(intrapapillary capillary loop, IPCL)是黏膜表面微血管的基本單位。根據日本食管學會(JES)表淺食管鱗癌浸潤深度的放大內鏡分類標準,IPCL分為A、B兩型,其中B型又分為B1、B2、B3三個亞型。A型:微血管形態無或僅有輕微改變,為非癌病變;B型:微血管形態明顯不規則,為癌性病變;B1型:環狀血管;B2型:非環狀血管;B3型:高度擴張的綠色血管。無血管區域(avascular area, AVA)指B型血管圍繞的無血管區域,可分為三型:AVA-s,直徑≤0.5 mm;AVA-m,直徑0.5~3 mm;AVA-l,直徑≥3 mm。
4.食管鱗癌內鏡治療適應證[9]:①絕對適應證:a.病變局限于上皮層(M1)或黏膜固有層(M2)的T1a期食管鱗癌,未發現淋巴結轉移的臨床證據;b.癌前病變。②相對適應證:a.病變浸潤黏膜肌層(M3)或黏膜下淺層(T1b-SM1,黏膜下浸潤深度<200 μm),未發現淋巴結轉移的臨床證據;b.范圍大于3/4環周、切除后狹窄風險大的病變、同時有手術禁忌證者,應向患者充分告知術后狹窄等風險。③超適應證:黏膜下浸潤深度超過200 μm,內鏡下難以根治,常需追加后續治療。
5.局部復發:手術6個月后在原切除部位及其周圍1 cm內的黏膜發現腫瘤病灶。
四、統計學分析
結 果
一、一般資料
共5例早期食管BSCC病例納入分析,均為男性,年齡(61.00±7.25)歲。4例患者存在胸骨后不適(疼痛、燒灼感等)或上腹部不適(隱痛、飽脹感等)等明顯臨床癥狀,1例患者無明顯臨床癥狀,由體檢發現病變。2例患者有食管、胃腫瘤史。入選患者基本臨床、內鏡和病理資料見表1、表2。
二、內鏡下特征分析
對本組5例患者內鏡資料的分析顯示,胸中段為早期食管BSCC的好發部位(3/5),病灶長徑多≥3 cm(4/5),環周均約1/2周。白光內鏡下病灶顏色多無明顯改變(4/5),多僅表現為黏膜粗糙(4/5),而無其他明顯特異性改變,內鏡分型均為Ⅱb型(5/5;圖1)。NBI-ME下病灶常無明顯邊界和背景顏色改變(4/5;圖2),IPCL以B1型為主(4/5;圖3),密集度不高,B2型血管少見(1/5),多不伴AVA改變(4/5)。碘染色均提示不染或淡染。
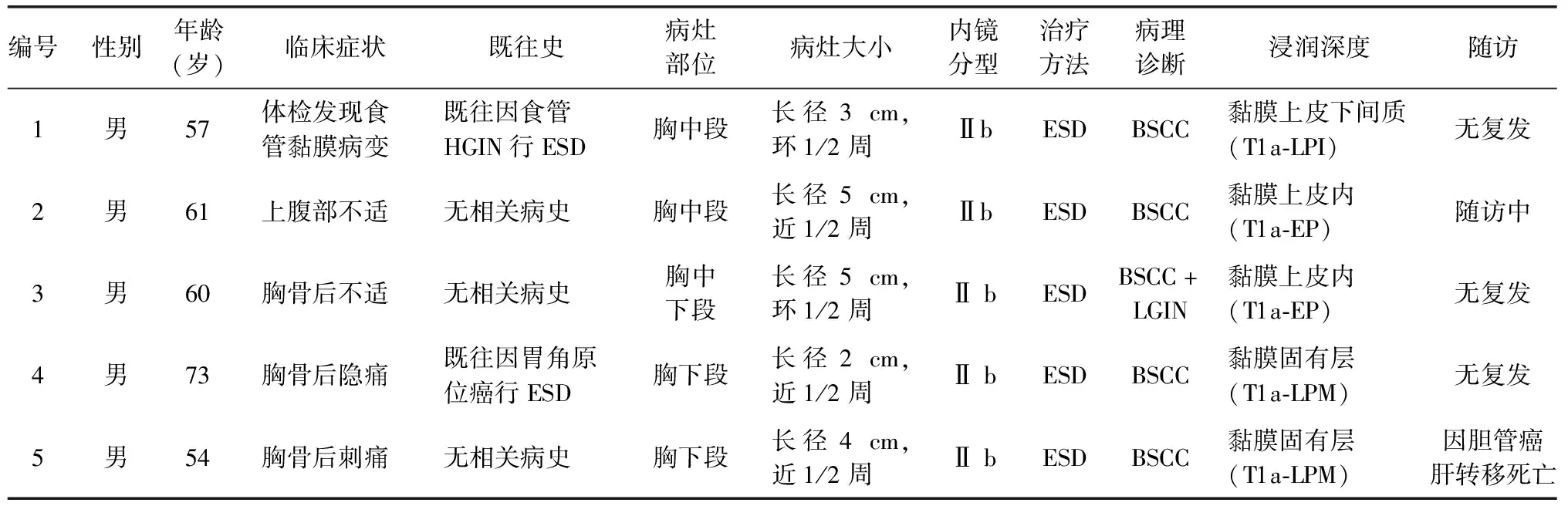
表1 5例早期食管BSCC患者基本臨床、內鏡和病理資料
LGIN:低級別上皮內瘤變;HGIN:高級別上皮內瘤變
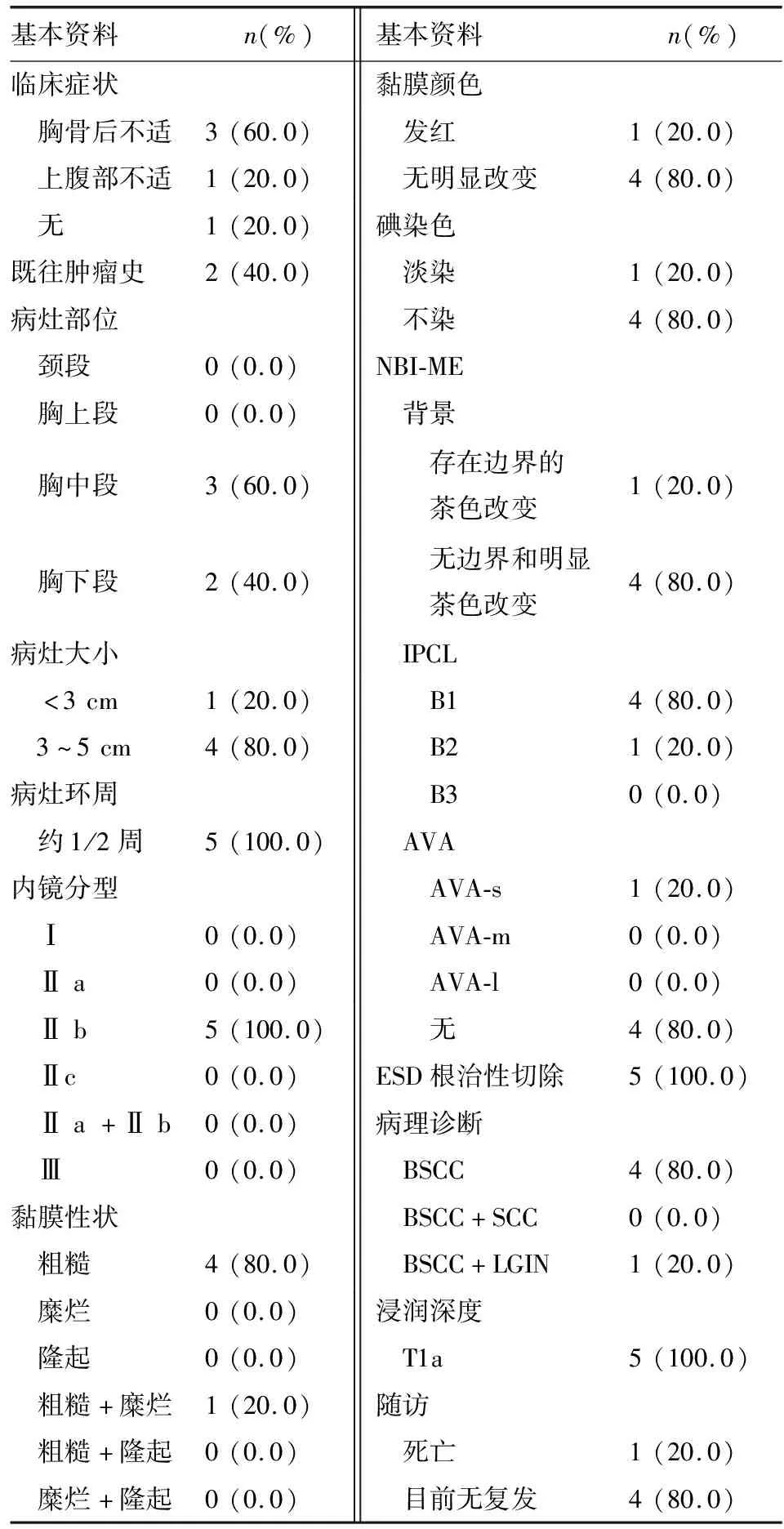
表2 5例早期食管BSCC患者基本臨床、內鏡和病理資料統計
SCC:鱗癌;LGIN:低級別上皮內瘤變
三、治療和隨訪
5例患者均接受ESD治療(圖4)。3例患者術后無復發;1例術后隨訪未滿6個月,不能確定是否復發;1例因膽管癌肝轉移死亡(表1、表2)。
討 論
鱗癌是食管癌最主要的病理類型[11],BSCC是一種特殊的變異型鱗癌,發生率極低,易與低分化鱗癌相混淆。BSCC侵襲力強、進展快、預后差,一經發現即應給予積極治療。大部分食管BSCC患者因出現明顯臨床癥狀而就診,據報道,約55%~80%的食管BSCC患者就診時已存在局部淋巴結轉移,20%~70%在治療過程中發生遠處轉移[12]。有研究[13]對142例食管BSCC患者進行回顧性分析,結果顯示其中位OS為32個月,1、3、5年OS分別為81.4%、46.8%和31.0%,TNM Ⅰ、Ⅱ期患者的5年OS顯著長于TNM Ⅲ/Ⅳ期患者(60.3%、36.1%對10.9%,P=0.001)。一項研究[1]納入17例食管BSCC和133例典型食管鱗癌患者,所有患者均行根治性切除術(無遠處轉移,無殘余病灶),分析顯示兩組OS無明顯差異。因此,早期發現并盡早行根治性手術對食管BSCC患者有顯著的預后改善作用。
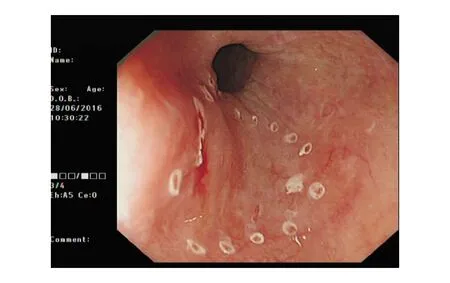
圖1 白光內鏡下食管距門齒26~29 cm處黏膜粗糙,無明顯顏色改變,無糜爛和隆起型病灶
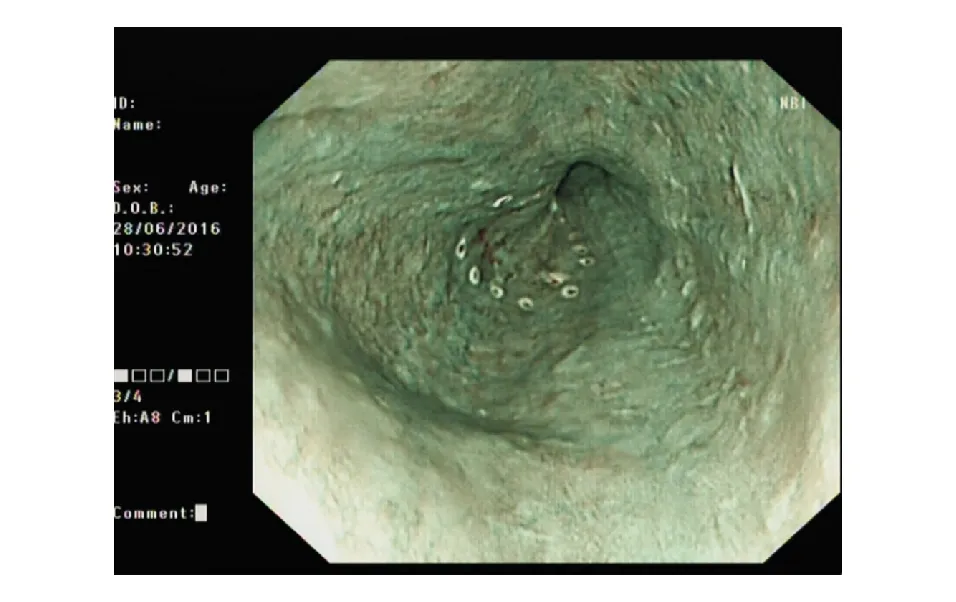
圖2 NBI下未見明顯邊界和背景顏色改變
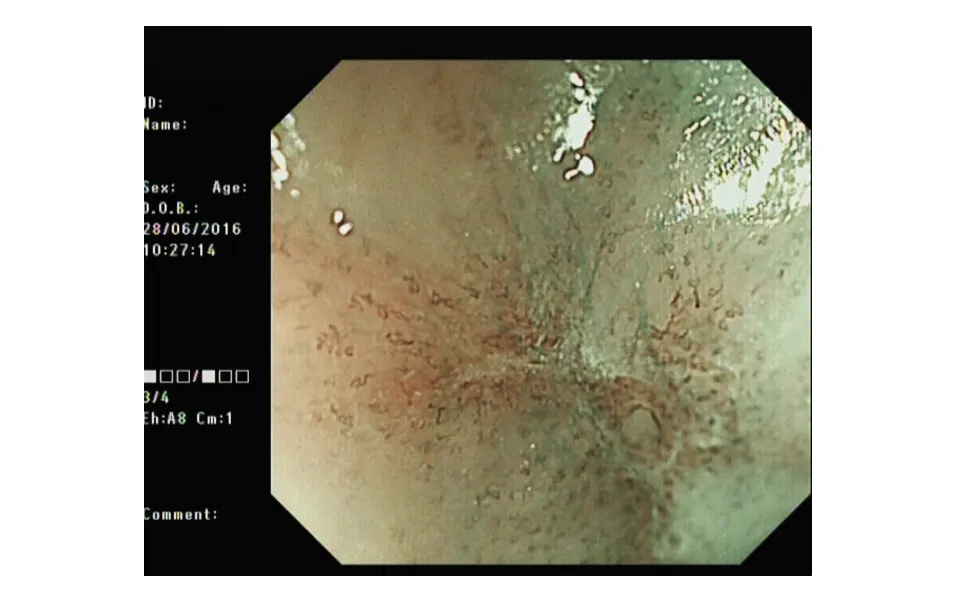
圖3 放大內鏡下IPCL以B1型為主
內鏡檢查和活檢是診斷早期食管癌的主要手段,近年來,隨著內鏡超聲、NBI-ME等新興技術的發展,早期食管癌的檢出率大大提升。腫瘤淋巴結轉移率與其浸潤深度有關,黏膜下浸潤深度超過200 μm的病變發生淋巴結轉移的比例增高,內鏡下難以根治,病變局限于上皮層或黏膜固有層的T1a期食管鱗癌且無淋巴結轉移證據則是行內鏡治療的絕對適應證。因此,預測食管鱗癌的浸潤深度對于判斷患者是否可接受內鏡治療至關重要。NBI-ME對于早期食管癌浸潤深度的預測具有重要意義[14]。Oyama等[10]納入211例表淺食管鱗癌患者的前瞻性研究驗證了NBI-ME下微血管模式與腫瘤浸潤深度之間存在密切聯系,JES放大內鏡分類B型微血管形態預測腫瘤浸潤深度的準確性達到90.5%。然而,迄今僅有2例病例報道詳細描述了表淺/早期食管BSCC包括NBI-ME下表現在內的內鏡下特征性表現[15-16],尚無研究系統描述其內鏡下特征。
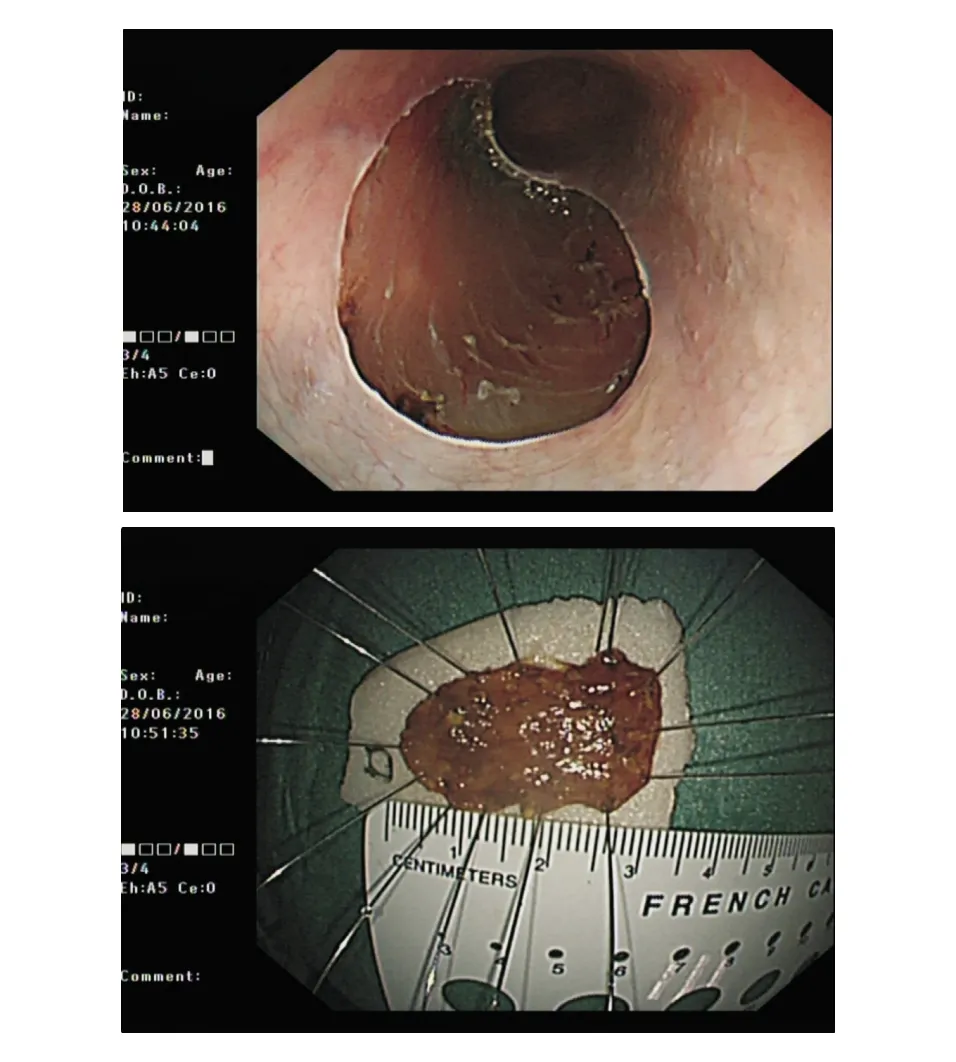
圖4 ESD切除病灶和手術標本
2014年Kai等[15]首次以個案報道形式詳細描述了表淺食管BSCC的NBI-ME下表現,該例患者為胸中段直徑5 mm、黏膜發紅的上皮下腫瘤樣輕微隆起型病變,NBI下表現為邊界清晰的茶色病變,放大觀察提示B1或B2型微血管,未見明顯AVA,ESD術后病理提示病灶浸潤至黏膜下320 μm。2019年Di等[16]的個案報道描述了迄今發現的最早期食管BSCC,病變位于胸中段,白光內鏡下見黏膜粗糙并覆白斑的平坦型病變,NBI下表現為邊界模糊的茶色改變,放大觀察顯示伴小AVA的B1型微血管,ESD術后病理提示病變局限于黏膜固有層。盡管上述2例個案詳細描述了表淺/早期食管BSCC的內鏡下表現,但均未系統總結其內鏡下特征。因此,本研究收集5例經術后病理證實的早期食管BSCC病例的內鏡資料,旨在系統描述并總結早期食管BSCC的內鏡下特征,以期為早期發現食管BSCC提供線索。本研究涉及的BSCC病灶多缺乏特異性改變,僅表現為黏膜粗糙的Ⅱb型病變,NBI下無明顯邊界和背景顏色改變,病灶較隱匿,與Di等[16]病例報道中的相應描述(黏膜粗糙、NBI下無明顯邊界)基本一致,不同的是本研究中的BSCC病灶并未在NBI下表現出明顯茶色改變。本組BSCC病灶放大內鏡下IPCL多為B1型,亦與既往病例報道類似。研究結果驗證了Oyama 等[10]得出的IPCL模式與腫瘤浸潤深度密切相關的結論。因此,胃鏡檢查時應高度懷疑無明顯特異性改變的黏膜粗糙性病灶,這可能有助于提高早期食管BSCC的檢出率,并實現對初期病灶的內鏡下根治性切除。
綜上所述,食管BSCC進展快、預后差,了解早期食管BSCC的內鏡下特征,可提高其早期檢出率,減少漏診、誤診,并及時采取適當治療措施,從而改善患者預后。早期食管BSCC的內鏡下表現較隱匿,無明顯特異性,黏膜粗糙的平坦型病變、NBI下無明顯邊界和背景顏色改變、放大觀察微血管形態呈B1型、密集度不高可能是其特征性表現。本研究的不足之處在于回顧性研究可能存在選擇偏倚,且因早期食管BSCC臨床罕見而導致納入病例數較少,后期擬繼續擴大樣本量,進一步完善相關內鏡資料,對本研究結論進行驗證,從而為食管BSCC的早期發現、早期診斷和內鏡治療提供更充分的依據。

