臨床控制支氣管哮喘對睡眠呼吸障礙的影響
程銳
(江蘇省無錫市第八人民醫院,無錫,214000)
呼吸內科疾病中支氣管哮喘具有極高的發生率,患者臨床表現為胸悶、氣促、喘息等[1]。大部分支氣管哮喘患者病情在夜間呈加重的趨勢,且部分患者均集中在夜間發病。目前臨床尚未明確支氣管哮喘夜間發病的相關因素,而有資料顯示,臨床控制支氣管哮喘的病情和睡眠呼吸障礙發生的關系相對密切[2]。本文對我院收治的支氣管哮喘患者臨床控制以及睡眠呼吸障礙的相關性進行全面分析,現報道如下。
1 資料與方法
1.1 一般資料 選取2016年12月至2018年12月江蘇省無錫市第八人民醫院收治支氣管哮喘患者92例作為研究對象,按照測試結果分成對照組(未控制組)和觀察組(控制組),每組46例。其中男48例,女44例,年齡30~75歲,平均年齡(59.65±8.95)歲。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 所有患者符合支氣管哮喘疾病臨床診斷的相關標準。
1.3 排除標準 慢性阻塞性肺疾病、腦血管疾病等患者。
1.4 研究方法 2組患者均開展肺功能監測、夜間血氧監測等,實際操作流程如下:1)肺功能監測:完成肺活量1秒率(FEV1/FVC%)、呼吸峰流量占預計值百分比(PEF%)、FVC占預計值的百分比(FVC)、FEV1占預計值的百分比(FEV1%)等指標的測定工作;2)夜間血氧飽和度監測:指導患者通過便攜式脈搏血氧儀在夜晚入睡前記錄相關數值至第2天早上,通過醫護人員下載相關數據,對氧飽和度指數ODI4(血氧飽和度每小時降低4%的頻率)、血氧飽和度<90%的時間占睡眠總時間的占比(SIT90%)、血氧飽和度平均值(MsaO2)、血氧飽和度最低值(LSaO2)等數值進行記錄。
1.5 觀察指標 記錄2組患者呼吸睡眠障礙的發生率。按照睡眠呼吸暫停低通氣綜合征會議確診睡眠呼吸障礙的標準進行判定,主要體現如下:1)無法入睡,時間>30 min;2)睡眠狀態異常;3)睡眠節律紊亂;4)夜醒次數多。若與以上條件互相符合,每周出現的次數超過3次,則能確診為睡眠呼吸障礙。分別比較2組患者的肺功能指標以及夜間血氧飽和度數值,主要對LSaO2、MsaO2、SIT90%、ODI4、FVC、BIM等6項指標進行比較。
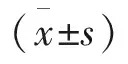
2 結果
2.1 2組患者呼吸睡眠障礙的發生率比較 對照組中出現呼吸睡眠障礙8例,觀察組中出現呼吸睡眠障礙2例,對照組呼吸睡眠障礙的病例明顯多于觀察組,2組比較差異有統計學意義(P<0.05)。見表1。
2.2 2組患者肺功能指標以及夜間血氧飽和度比較 與對照組比較,觀察組LSaO2、MsaO2、FVC等數值明顯較高,SIT90、ODI4、BIM等數值明顯較低,2組比較差異均有統計學意義(P<0.05)。見表2。

表1 2組患者呼吸睡眠障礙的發生率比較
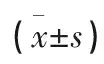
表2 2組患者肺功能指標以及夜間血氧飽和度比較
注:與對照組比較,*P<0.05
3 討論
支氣管哮喘主要是因為多種類型的炎性反應細胞參與過后引起的氣道慢性炎性反應性疾病,由于該疾病容易反復發作,若不有效的控制疾病進展,會在極大程度上影響患者的生命質量[3]。最近幾年,臨床開始指出支氣管哮喘患者較為常見并發睡眠呼吸障礙,若2種疾病共同存在,則會導致患者的身心健康、生命質量受到影響。所以支氣管哮喘的防治需要開展臨床控制干預,通過有效的監測夜間血氧飽和度的方式,根據獲得的監測結果,開展哮喘防控。采用有效的措施對患者實施防控,不但可使患者夜間血氧指標明顯改善,還能使肺功能明顯改善,還可有效降低睡眠呼吸障礙綜合征[4]。據分析本組研究結果得知,觀察組睡眠呼吸障礙的發生率明顯低于對照組(P<0.05),主要是由于睡眠呼吸障礙會引起夜間低氧癥狀,從而造成支氣管痙攣在夜間出現,導致哮喘有所加重,若能夠改善夜間呼吸障礙,可促進哮喘的發作得到有效緩解。大部分支氣管哮喘患者常主訴睡眠質量較差的情況,表明患者可能會出現夜間支氣管痙攣癥狀,而大部分身體健康的人夜間支氣管收縮較為輕微,與正常人比較,哮喘患者呼氣流速的峰流速值、生理節律改變基本相同,但是哮喘病例其峰流速值具有較大的變異[5]。據分析本組研究結果得知,觀察組LSaO2、MsaO2、FVC等數值明顯高于對照組(P<0.05);觀察組SIT90、ODI4、BIM等數值明顯低于對照組(P<0.05);由此可知,臨床是否能有效控制哮喘患者的臨床癥狀主要是受到夜間低氧、肺通氣功能以及體型等因素的影響。
綜上所述,支氣管哮喘患者不但要開展哮喘控制測試工作,還需要加強肺功能、夜間血氧飽和度的控制以及監測工作,從而明顯增強臨床控制支氣管哮喘的效果,從而提升患者的整體治療效果。

