胎膜早破和難產之間的相關性研究及臨床處理分析
宋建玲
【摘 要】 目的:分析胎膜早破同難產間的關系,并論述臨床處理措施。方法:本次研究選擇2015年1月至2018年12月本院收治的35例胎膜早破產婦作為觀察組,同期選擇35例未發生胎膜早破產婦作為對照組,對比兩組產婦發生難產的概率,統計并計算各組產婦產后感染率、新生兒患病率及窒息率差異。結果:觀察組產婦發生難產概率明顯高于對照組(P<0.05),同時產婦產后感染概率31.43%、新生兒患病概率28.57%、新生兒窒息概率22.86%均較對照組相比高(P<0.05)。結論:胎膜早破與難產之間存在密切聯系,同時會增加產婦產后感染、新生兒患病、窒息等發生率,增高了分娩風險,需及時予以處理。
【關鍵詞】 胎膜早破;難產;相關性研究;臨床處理
胎膜早破屬于臨床孕婦分娩前較為常見的并發癥之一,主要因為產婦分娩前羊膜腔壓力相對增高,腹內胎兒先娩出部位同產婦骨盆入口處銜接不佳,至早產概率增高,誘發母嬰感染問題[1]。如果未及時采取適當處理,很容易危及產婦及新生兒安全。本文作者以2015年1月至2018年12月本院收治的35例胎膜早破產婦為觀察目標,選擇同期35例未發生胎膜早破情況產婦為對照目標,分析難產與胎膜早破間的關系,具體如下。
1 資料與方法
1.1 一般資料
本次研究選擇2015年1月至2018年12月本院收治的35例胎膜早破產婦作為觀察組,產婦最小年齡為23歲,最大年齡為38歲,平均年齡為(28.5±1.2)歲;孕周短則35周,長則40周,平均孕周(38.6±1.1)周;其中包括初產婦21例,經產婦14例。同期選擇35例未發生胎膜早破產婦作為對照組,產婦最小年齡為22歲,最大年齡為38歲,平均年齡為(28.7±1.1)歲,孕周短則35.5周,長則40周,平均孕周(38.4±1.2)周;其中包括初產婦22例,經產婦13例。以專業統計軟件對兩組產婦基本資料進行分析,結果無明顯差異(P>0.05),可對比分析。本研究經倫理委員會許可。
1.2 納入、排除標準
納入標準:1)全體產婦孕周均≥35周;2)全體產婦均自愿參與本次研究,簽署同意書;3)觀察組孕婦均為胎膜早破,陰道液體PH>6.5,患者出現漏尿、外陰濕潤等情況。
排除標準:1)排除患其它婦科疾病患者;2)排除患嚴重精神方面疾病的患者。
1.3 方法
觀察組產婦發生胎膜早破情況需及時處理,認真查看產婦頭盆與胎位,記錄子宮厚度、胎盤附著位置等信息,結合產婦自身狀況判斷是否自然分娩。若產婦能夠自行分娩,則做好待產相應準備,同時分娩期間實時關注產婦分娩進程及身體狀況,便于及時更換分娩方式,預防異常情況。若產婦孕周不足,且本身陰道未發生感染,需調整產婦體位至左側臥位,查看羊水、胎心情況,分析相應指標,輔以適當抗生素藥物預防感染,同時以藥物促使胎盤成熟。若產婦孕周超過37周,但短時間內無法分娩,為確保母嬰安全,可通過引產分娩,參照產婦特征選擇剖宮產或靜脈滴注縮宮素引產。
1.4 觀察指標
記錄兩組產婦難產發生情況,計算發生率。難產發生率=產鉗助產率+剖宮產率。統計產婦產后感染概率、新生兒患病概率及新生兒窒息概率。
1.5 統計學分析
以SPSS 21.0專業統計軟件對兩組產婦分娩情況進行分析,以卡方值檢驗難產發生率、產后感染率、新生兒患病率、新生兒窒息率等計數資料,以P值檢驗組間差異情況,P<0.05表示差異具有統計學意義。
2 結果
2.1 難產發生率比較
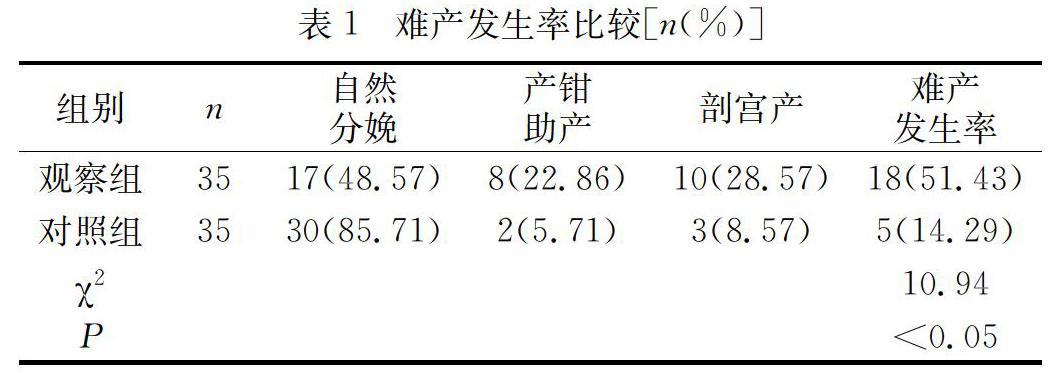
觀察組35例產婦中,17例為自然分娩,占比48.7%;8例為產鉗助產分娩,占比22.86%;10例為剖宮產分娩,占比28.57%;難產發生率51.43%明顯高于對照組的14.29%(P<0.05)。見表1。
2.2 產婦產后感染概率、新生兒患病概率、新生兒窒息概率比較
觀察組中,11例產婦發生產后感染,占比31.43%明顯高于對照組的11.43%,同時,10例新生兒患病,占比28.57%,8例新生兒發生窒息情況,占比22.86%均明顯高于對照組的5.71%、2.86%(P<0.05)。見表2。
3 討論
胎膜具有維持羊水正常、保護腹內胎兒的重要作用,一旦出現胎膜早破情況,對孕婦及腹內胎兒均造成嚴重危害[2]。造成胎膜早破的因素較多,并且存在協同作用。一旦胎膜出現外來張力,或者回縮能力下降,胎膜逐漸變薄,很難抵抗宮內壓力,進而發生破裂。那么,就需深入分析致胎膜早破的因素。大致包括以下幾點:1)外力作用:因腔內壓力升高,宮頸內口松弛,形成外力作用致胎膜早破;2)生理結果:胎膜的生理結構出現變化,致胎膜破裂;3)感染作用:產婦陰道出現感染后,病菌致子宮內膜發生炎癥,感染胎膜,使胎膜的脆性加大。同時,若產婦營養不足,維生素C、鋅、銅等元素不足,造成宮頸口松弛,亦可造成胎膜早破[3]因而,需注重孕婦的健康教育工作,幫助其養成良好生活習慣,保證個人衛生清潔,孕期保證營養攝入充足、平衡,進而提高胎膜彈性,防止破裂問題。
一旦孕婦出現胎膜早破,應迅速調整體位至平臥位,將臀部抬高,且及時就診[4]。臨床處理胎膜早破孕婦時,應重點關注其體征指標變化,如溫度、血壓、脈搏等,分析C反應蛋白及血沉,一般胎膜破裂后24h內產婦會出現臨產癥狀,宮頸逐漸成熟,發生宮縮。若孕婦無明顯頭盆不稱情況,可通過縮宮素引產,且胎膜破裂12h后需未產婦注射抗生素,預防感染[5]。分娩屬于一項較復雜的過程,同多項因素均存在關聯,尤其是胎膜早破產婦,羊水量相對較少,宮內易出現感染,極容易造成宮縮乏力問題,致使腹內胎兒呼吸窘迫,需以剖宮產形式分娩。本文分析胎膜早破同難產間的關系,結果顯示,觀察組孕婦發生難產概率明顯高于對照組(P<0.05),該結論與李錚[6]發表文章結論一致。
總之,胎膜早破與難產之間存在密切聯系,同時會增加產婦產后感染、新生兒患病、窒息等發生率,增高了分娩風險,需及時予以處理。
參考文獻
[1] 張慧慧.胎膜早破和難產之間的相關性以及臨床處理方法[J].實用婦科內分泌電子雜志,2018,05(29):29,31.
[2] 孫琳,杜雯慧,綦萍.胎膜早破與難產的關系分析和護理評價[J].中外女性健康研究,2016,(07):124,119.
[3] 何海常.胎膜早破與難產的關系和護理觀察[J].中國衛生標準管理,2016,07(23):224-226.
[4] 王海艷.淺析胎膜早破與產婦發生分娩困難及圍生期并發癥之間的相關性[J].中國醫藥指南,2018,16(15):104-105.
[5] 陳靜.淺談足月后胎膜早破對產婦分娩結局及母嬰健康的影響[J].當代醫藥論叢,2017,15(06):90-91.
[6] 李錚.胎膜早破和難產之間的相關性以及臨床處理方法[J].中外女性健康研究,2017,(07):67,74.

