阻塞性睡眠呼吸暫停低通氣綜合征伴咽喉反流性疾病采用奧美拉唑聯合多潘立酮治療的臨床效果研究
劉立明
(山東省肥城市人民醫院耳鼻喉科,肥城,271600)
阻塞性睡眠呼吸暫停(Obstructive Sleep Apnea,OSA)即睡眠期間無法對上氣道正常開放性予以維持,會降低患者血氧飽和度,終止OSA事件的途徑為睡眠中短暫覺醒并對上氣道開放性予以重新維持。阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive Sleep Apnea-hypopnea Syndrome,OSAHS)為睡眠呼吸紊亂性疾病,后果嚴重,睡眠時上氣道完全塌陷或反復性部分塌陷為其臨床特征,表現為盡管努力吸氣但口鼻氣流仍然完全停止或下降,進而導致高碳酸血癥、間歇性低氧血癥及睡眠結構紊亂等,嚴重影響身心健康。咽喉反流性疾病(Laryngopharyngeal Refulx Disease,LPRD)即胃食管反流,導致胃內容物抵達咽喉部位,其中包含胃蛋白酶與胃酸,抵達咽喉后會損傷咽喉組織進而誘發相關疾病。近年來臨床醫學領域開始重視OSAHS與LPRD,且研究證實二者關系密切,反流程度正相關于OSAHS嚴重程度[1]。目前主要采取藥物療法,多潘立酮與奧美拉唑為常用藥物,本研究選取患者40例,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2018年1月至2019年1月山東省肥城市人民醫院耳鼻喉科收治的阻塞性睡眠呼吸暫停低通氣綜合征伴咽喉反流性疾病患者40例作為研究對象,其中男29例,女11例,年齡26~65歲,平均年齡(43.7±6.5)歲。
1.2 治療方法 所有患者餐前0.5 h均口服20 mg奧美拉唑腸溶膠囊(悅康藥業,國藥準字H20056577),2次/d;口服10 mg多潘立酮片(西安楊森制藥,國藥準字H10910003),3次/d,療程為8周。
1.3 觀察指標 于治療前及治療8周后分別開展反流體征評分(Reflux Finding Score,RFS)與反流癥狀指數評分(Reflux Symptom Index,RSI)。接受喉鏡檢查,據此開展RFS評估:假聲帶溝、聲帶水腫、喉室消失、喉內黏膜附著黏稠黏液、增生與后連、紅斑及出血、肉芽腫及彌漫性喉水腫。結合病變嚴重程度按照0~4分評分,分數越高提示越嚴重,總分為26分。RSI評估包含癥狀共9項:發音障礙或聲嘶;躺下或飯后咳嗽;煩人的咳嗽;持續清嗓;藥片、食物或水吞咽時有阻塞感;咽喉異物感;鼻涕倒流或痰過多;胃痛、燒心及胸痛;呼吸不暢。每項分值為0~5分,總分為45分,分數越高提示越嚴重。同時所有患者于治療前及治療8周后接受多導睡眠監測(Polysomnography,PSG),OSAHS診斷依據即睡眠呼吸暫停低通氣指數(Apnea Hypopnea Index,AHI)≥5次/h。
2 結果
治療前及治療8周后癥狀比較:治療8周后RSI評分>13分、RFS評分>7分占比明顯低于治療前,治療8周后AHI明顯低于治療前,差異有統計學意義(P<0.05)。見表1。
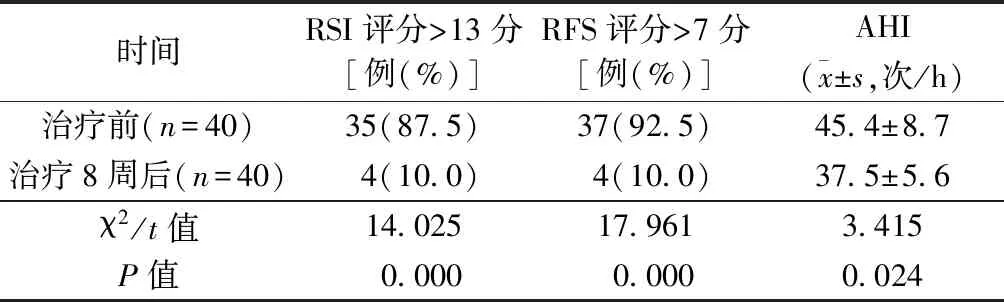
表1 治療前及治療8周后癥狀比較
3 討論
近年來臨床將LPRD與OSAHS的關系作為關注重點。OSAHS為臨床常見疾病,人們愈發重視其與其他全身性疾病的關聯。OSAHS患者睡眠時有較高的氣道壓力與氣道阻力,該現象會增加食管內負壓及吸氣時胸腔負壓,導致食管中更易有胃內容物反流入。且患者吞咽動作增加,夜間微覺醒次數更多,也會異常瞬時性松弛食管上括約肌,加之仰臥時呼氣與吸氣轉換異常,都會增加LPRD患病風險,出現系列主觀癥狀包括聲嘶、咽喉異物感及咳嗽等[2]。LPRD亦為臨床常見疾病,喉部杓間黏膜增生(表現為鵝卵石樣或結節樣)及杓區黏膜水腫等為喉鏡下主要表現。以往本病無特異性,癥狀多樣,臨床并未重視。近年來研究不斷深入后發現門診耳鼻咽喉頭頸外科中有10%左右患有LPRD[3]。此類患者胃內容物易向咽喉反流后導致黏膜炎性反應水腫,甚至誘發氣道痙攣或氣道黏膜反應,最終阻塞上氣道。咽喉部黏膜保護性反射較多,但此類患者咽喉部黏膜長時間被反流物刺激會誘發黏膜下保護性神經反射功能紊亂,削弱喉部或口咽黏膜感覺功能或導致喪失,最終誘發上氣道塌陷或神經調控異常,此為誘發或加重OSAHS的主要因素。另有研究表明[4]OSAHS患者上氣道感覺與神經功能異常可能會對該部位肌肉去神經改變產生影響,而該氣道炎性細胞滲出多與神經結構改變并存,因此推斷OSAHS患者上氣道神經功能異常關聯于炎性反應。
目前臨床對LPRD與OSAHS在發生時間與嚴重程度上的相關性爭議較大,但2種疾病共患率較高,治療也存在協同性,表現為治療一種疾病會明顯緩解另一疾病病情。多潘立酮為臨床常用促胃腸動力藥,奧美拉唑腸溶片為常見質子泵抑制劑,二者聯用有利于將上氣道組織特別是咽喉部黏膜炎性反應減輕,進而有效治療OSAHS。本組結果表明治療8周后RSI評分>13分、RFS評分>7分均占10.0%,明顯低于治療前87.5%、92.5%(P<0.05);治療8周后AHI為(37.5±5.6)次/h,明顯低于治療前,差異有統計學意義(P<0.05)。
綜上所述,奧美拉唑聯合潘多立酮治療OSAHS伴LPRD臨床效果優良,可有效改善患者臨床癥狀,值得推廣。

