疑似全身播散性卡介苗病并多器官功能衰竭死亡1例及文獻復習Suspected systemic Bacillus Calmette-guerin disease and multiple organ failure: one death case and literature review
梁素桃(LIANG Su-tao),朱晨宇(ZHU Chen-yu),李智英(LI Zhi-ying),李素萍(LI Su-ping)
(中山大學附屬第一醫院 1. 兒科ICU; 2. 兒科,廣東 廣州 510080)
(1. Pediatric Intensive Care Unit; 2. Pediatric Department, The First Affiliated Hospital of Sun Yat-sen University, Guangzhou 510080, China)
卡介苗是一種用人工定向變異或從自然界中篩選所獲得的毒力高度減弱的病原微生物(即減毒活疫苗),用于預防結核病。世界衛生組織(WHO)曾指出,接種卡介苗可以有效預防兒童結核性腦膜炎和粟粒性結核[1]。其接種不良反應常見有膿腫、潰瘍、瘢痕、局部淋巴結大[2],嚴重者可出現全身播散性卡介苗病、骨髓炎、過敏性休克等。接種后出現全身播散性卡介苗病的病例較為罕見,據有關報道,其發生率占接種兒童的0.06/百萬~1.56/百萬,致死率為 0.19 /10萬~ 1.56/10萬[3]。現介紹一例疑似全身播散性卡介苗病并發多器官功能衰竭死亡病例的臨床表現及診療過程,并結合近十年國內有關該病死亡病例文獻進行復習,加深對全身播散性卡介苗病的病因、診治、疾病進展及致死因素的認識,為臨床救治提供參考。
1 病歷資料
1.1 病史 患兒,男,4個月。系G2P2,2018年6月21日足月順產,出生體重3.6 kg,出生后1分鐘Apgar評分為10分。6月22日,于左上臂三角肌下緣接種卡介苗0.1 mL(上海生物,批號:201608081)。8月16日,發現左腋下腫物,按壓無哭鬧, 10月3日于惠州市中心人民醫院行腫物切除術,術后傷口未愈,于10月28日再次行膿腫切開引流,11月8日起反復高熱,最高40℃,并全身紫色花斑紋。于2018年11月11日轉入我院,先后予頭孢哌酮鈉/舒巴坦鈉、美羅培南、氟康唑、萬古霉素、利奈唑胺、異煙肼抗感染,及創口換藥、異煙肼注射液濕敷后患兒循環改善,發熱好轉。11月16日轉胸科醫院治療,因肝脾大、血紅蛋白及血小板進行性降低,未予抗結核感染治療,11月20日熱峰升高、循環差、尿少,為進一步診治,擬以“全身播散性卡介苗病,膿毒癥”轉回我科。
1.2 入院體格檢查 全身皮膚及黏膜稍蒼白,無紫紺、黃染,左側腋窩淋巴結可捫及腫大淋巴結,與左胸壁包塊融合。胸廓正常,左胸壁傷口敷料干燥清潔,可觸及包塊大小5 cm×5 cm。見圖1。活動度差,無觸痛。雙下肺呼吸音清,心率182次/分,律齊,心音有力,腹軟,肝肋下7 cm,質軟,邊界清,脾肋下7 cm,邊界清,質軟,肢端暖。四肢活動自如,無杵狀指、趾,雙下肢輕度水腫。四肢肌力5級,生理反射正常,病理反射未引出。
1.3 實驗室及影像檢查 2018年10月惠州市中心人民醫院術后病理檢查結果為:肉芽腫性炎。PPD試驗:陰性。10月送檢靜脈血T-SPOT:陰性。11月胸科醫院膿液涂片檢查示分枝桿菌4+。病理會診:(左腋下腫物)肉芽腫性炎,伴小灶膿腫形成。本院11月13日PPD試驗:陰性。胸部CT:(1)左側腋窩多發腫塊并融合。(2)雙側胸壁脂肪密度增高,肌間隙積液,考慮炎性反應。(3)右側腋窩多發淋巴結增大。(4)雙側肺門周圍及雙肺下葉炎癥,雙側少量胸腔積液。11月15日骨髓涂片:骨髓增生活躍,粒系比例正常,紅系比例減低,見2%分類不明細胞。
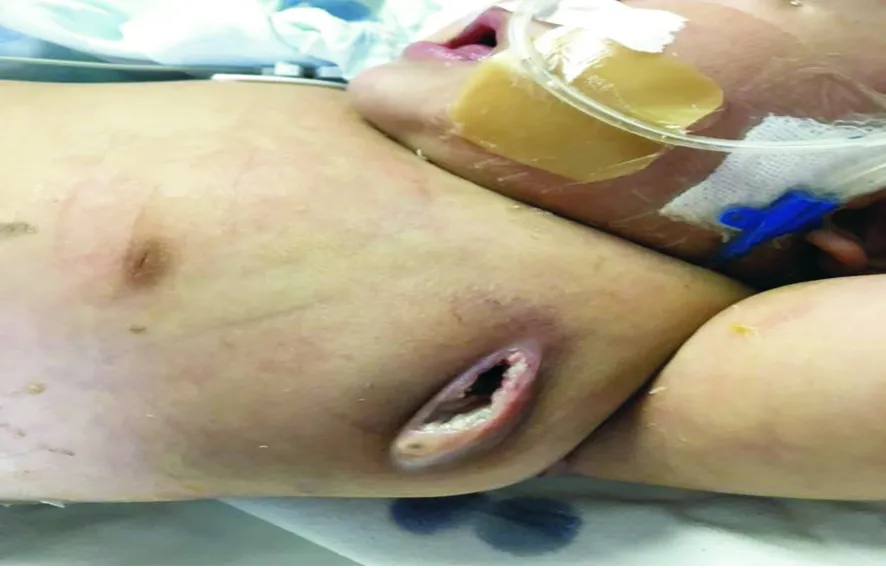
圖1 患兒左腋下膿腫傷口照片
入院后多次復查血常規,C反應蛋白(CRP)最高值255 mg/L,白細胞計數(WBC)15.38×109/L,血紅蛋白(Hb)最低值48 g/L,血小板計數(PLT)最低值24×109/L。生化檢查:血鉀最高值6.18 mmol/L,血尿素氮(BUN)15.1 mmol/L,肌酐(Cr)31 μmol/L,丙氨酸氨基轉移酶(ALT)35 U/L,天門冬氨酸氨基轉移酶(AST)352 U/L,谷氨酰轉肽酶(GGT)56 U/L,乳酸脫氫酶(LDH)1 357 U/L;清蛋白(ALB)最低值23 g/L,總膽紅素(TBIL)167.3 μmol/L,直接膽紅素(DBIL)113.4 μmol/L,間接膽紅素(IBIL)53.9 μmol/L,總膽汁酸(TBA)149.4 μmol/L。凝血常規:PT 26.9 s,INR值 2.48,APTT 78.6 s,Fbg 0.67 g/L。體液免疫五項:IgA:0.18 g/L(正常值0.11~0.45 g/L),IgM:0.18 g/L(正常值0.31~0.85 g/L),IgG:4.77g/L(正常值3.05~6.87 g/L),C3:0.41 g/L(正常值0.62~1.8 g/L),C4:0.13 g/L(正常值0.07~0.4 g/L)。細胞免疫組合:CD3+:49.3%(正常值45%~79%),CD3+CD4+:32%(正常值36%~61%),CD3+CD8+:16.9%(正常值16%~34%),CD19+:47.0%(正常值7%~18%),NK細胞:2.3%(正常值7%~18%)。膿液涂片檢查示抗酸桿菌++++。血、分泌物培養陰性,血高通量測序:可檢出牛結核分枝桿菌。
1.4 治療經過 入院后患兒反復出現反應差、全身花斑紋,予液體復蘇、先后予美羅培南、氟康唑、萬古霉素抗感染,以及異煙肼、利福平抗結核及對癥支持治療,患兒循環改善,但腹脹逐漸加重,肝脾進行性大,漸出現肝功能不全、呼吸衰竭、急性腎損傷、高鉀血癥。復查胸腹CT提示:左側腋窩區局部軟組織缺損;左側鎖骨上、左側腋窩、右側腋窩、腸系膜及腹膜后、雙側腹股溝區多發腫大淋巴結;雙肺炎癥;肝、脾大,脾梗死;腹膜增厚,腹腔、盆腔大量積液。
經院內、院外多學科會診后,告知家屬患兒多器官功能衰竭,且預后極差。2018年11月30日患兒死于以呼吸衰竭為主的多器官功能衰竭。死亡診斷:(1)全身播散性卡介苗病可能;(2)急性呼吸窘迫綜合征,Ⅱ型呼吸衰竭;(3)腹腔間隔室綜合征;(4)卡介苗接種后淋巴結炎;(5)膿毒癥;(6)肺炎;(7)肝功能不全;(8)急性腎損傷(Ⅱ期);(9)電解質紊亂(高鉀血癥,低鉀血癥,低鈣血癥);(10)脾梗死;(11)急性造血功能停滯;(12)免疫缺陷病可能。
2 討論
國內全身播散性卡介苗病死亡病例較為少見,近十年來在浙江、寧夏、山東、上海、廣東各報道1例[4-9]。該病常見病因有:(1)先天免疫缺陷病,如重癥聯合免疫缺陷(SCID)、慢性肉芽腫病(CGD)、和艾滋病(AIDS)等[10];(2)近親結婚[8];(3)家族潛在免疫缺陷遺傳,如:IFN-γRl、IFN-γR2、IL-12p40和IL-12Rβl基因的突變[4](可經IL-12/IFN-γ通路功能和基因檢測確診[11-12])。診斷標準:(1)除接種處外,全身至少有兩處通過血、骨髓培養,或病理證實有結核桿菌感染;(2)患者有與分枝桿菌感染相一致的全身綜合征,如高熱不退、體重下降、貧血或死亡等[13]。
本文病例高度懷疑全身播散性卡介苗病依據如下:(1)在未接觸結核傳染源情況下,常規接種卡介苗2個月后,接種側腋下膿腫遷延不愈,累及全身多臟器,并多發淋巴結大;(2)病灶可見肉芽腫性炎,膿液涂片檢查示抗酸桿菌4+,血高通量測序檢出牛結核分枝桿菌;(3)免疫組合中C3、CD4+、IgM、NK細胞指標偏低;(4)Hb和PLT進行性下降,反復高熱,且熱峰呈上升趨勢,最終死于以呼吸衰竭為主的多器官功能衰竭。
由于全身播散性卡介苗病多見于聯合免疫缺陷病及IL-12-干擾素-γ通路蛋白異常等免疫缺陷病,而免疫缺陷病,會進一步影響PPD試驗的結果。本案例中患兒反復PPD試驗呈陰性及病程初期T-SPOT檢查陰性,除考慮與其病情危重、一般情況差、機體免疫功能嚴重抑制有關之外,應高度警惕免疫缺陷病可能,國內外文獻[4, 11]中也曾對此有所報道,然而因家屬因素而未能行相關基因檢查。另一方面,患兒未曾進行病理組織活檢,除了接種處膿液涂片檢查示抗酸桿菌4+,血液高通量測序捕捉到牛結核分枝桿菌外,在其他血培養、分泌物(痰液)培養、骨髓涂片中均未發現感染結核的證據,所以本例最終未能明確全身播散性卡介苗病診斷。
根據本文病例,再結合國內近十年其他地區5例[5-9]死亡病例文獻報道,可以發現,全身播散性卡介苗病病程初期,癥狀常見于接種側腋下膿腫伴全身多處淋巴結大、上呼吸道感染癥狀、高熱等,而對于免疫缺陷病患者,局部膿腫和淋巴結結核常為首發表現[14],病程中期腫塊充血,后期膿腫破潰伴膿液溢出[15]。膿腫及感染癥狀遷延不愈,病程進展快,全身癥狀明顯,疾病終末期往往伴有全身多器官功能受損,以呼吸衰竭癥狀較為明顯,愈后差,病死率高。
研究[16]表明,患兒在卡介苗病早期,聯合使用異煙肼、利福平治療,能有效防止病情進展。另外,早期摘除腫大淋巴結,切除膿腫形成的竇道,也可縮短病程,減少用藥量[15]。因此,早期預防和診斷至關重要。一旦發現病灶,應積極進行組織活檢和培養快速確診[17]。
綜上所述,若夫妻婚前就雙方隱性或潛在免疫缺陷基因進行篩查,孕前進行咨詢,孕后行產前篩查,新生兒接種前可額外進行免疫功能檢查,就可以在源頭上最大程度的避免全身播散性卡介苗病。另外,醫務人員在為嬰兒接種前,也應詢問父母有無家族免疫缺陷病遺傳史,是否為近親結婚,孩子近期有無服用免疫抑制劑等,做好第二道防線。最后,由于全身播散性卡介苗病屬于罕見病,需要廣大醫務人員提高對該病的認識,做到早期確診和治療,為患兒爭取更多的治療時間,這將對改善患兒預后,提高生存質量,降低病死率有積極意義。

