糖尿病性白內障患者超聲乳化白內障吸除術后視力及黃斑變化觀察
肇莉莉,徐 曼
陜西省西安市第四醫院眼科,陜西西安 700021
白內障多見于40歲以上人群,是由于各種原因引起的晶狀體代謝紊亂、晶狀體蛋白質變性混濁[1]。對于早期白內障,藥物治療可延緩病情,但對于成熟期白內障,臨床上主張進行手術治療[2]。超聲乳化白內障吸除術、白內障囊外摘除術是目前治療白內障的2種主要方式,聯合人工晶狀體植入,可明顯改善患者癥狀、恢復患者視力。由于超聲乳化白內障吸除術切口小、組織損傷少、術后恢復快,已被臨床廣泛應用[3]。有研究表明,對于糖尿病性白內障患者,術后黃斑會出現明顯增厚,黃斑水腫發生率明顯升高[4]。曲安奈德作為腎上腺皮質激素類藥,具有抗炎、收縮血管等作用,研究證實,玻璃體腔注射曲安奈德可以治療黃斑水腫[5]。本研究對本院糖尿病性白內障患者實施超聲乳化白內障吸除術,并進行術后玻璃體腔注射曲安奈德,觀察其臨床療效,現報道如下。
1 資料與方法
1.1一般資料 選取2016年4月至2018年12月本院收治的糖尿病性白內障患者64例(64只眼)為研究對象。納入標準:(1)符合白內障的診斷標準[6];(2)非增殖期糖尿病視網膜病變伴黃斑水腫;(3)患者年齡<70歲;(4)患者知情同意,愿意采取超聲乳化白內障吸除術治療;(5)滿足超聲乳化白內障吸除術適應證。排除標準:(1)非糖尿病性白內障,如先天性、外傷性、放射性、藥物等導致的白內障;(2)既往進行過眼科手術,導致視網膜病變;(3)既往有青光眼、葡萄膜炎等眼內疾病;(4)采用白內障囊外摘除手術治療;(5)存在眼部感染;(6)超聲乳化白內障吸除術禁忌證。采用隨機數字表法將64例患者分為兩組。觀察組32例(32只眼),男14例(14只眼),女18例(18只眼);年齡為49~67歲,平均(58.76±5.22)歲;糖化血紅蛋白為6.27%~7.15%,平均(6.54±0.22)%;左眼16只,右眼16只;皮質性白內障13例,核性白內障9例,后囊下白內障10例。對照組32例(32只眼),男11例(11只眼),女21例(21只眼);年齡為45~68歲,平均(56.84±6.70)歲;糖化血紅蛋白為6.05%~7.33%,平均(6.62±0.25)%;左眼13只,右眼19只;皮質性白內障17例,核性白內障6例,后囊下白內障9例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2方法 兩組患者均進行超聲乳化白內障吸除術,植入人工晶狀體,觀察組在此基礎上行玻璃體腔注射曲安奈德。患者術前行全身檢查,并進行視力、眼壓、眼底、裂隙燈、眼部A/B超等檢查。術前1~3 d采用抗菌藥物眼藥水滴眼,每天3次,預防術后感染。手術方法如下:患者手術當天術前30 min散瞳,進入手術室后術前10 min行浸潤麻醉,軟化眼球,降低眼內壓。常規眼科消毒,使用開瞼器進行開瞼,充分暴露手術視野。鞏膜深度切口,在11點位置做一長為3.2 mm的板層切口,深度為角膜厚度的1/2。在板層下1.75 mm左右的位置將行刀方向改變,刺入前房,完成自閉式透明角膜隧道切口。將0.2 mL粘彈劑注入前房內,在3點位置周邊角膜處以15°前房穿刺刀做作角膜輔助切口(內口約1.0 mm,外口約1.5 mm),采用撕囊鑷行環形撕囊。行水分離、分層后,對晶狀體核進行超聲乳化,從12點位置開始向6點位置推進,形成縱向平行的溝槽,逐漸向深層次乳化,直到大部分核質乳化吸出。吸出殘留晶體皮質,對后囊膜行拋光,將適量的粘彈劑注入晶狀體囊袋內,在囊袋內植入折疊式后房型人工晶體,并對人工晶體位置進行調整,粘彈劑置換后,切口自閉。確認前房深度狀況良好后,包扎術眼。觀察組患者于手術結束時,在角膜緣后3.5 mm處行玻璃體腔注入曲安奈德4 mg(商品名同息通,規格1 mL:40 mg/支,昆明積大制藥股份有限公司,國藥準字H53021604)。
兩組患者術后均采用普拉洛芬滴眼液+妥布霉素地塞米松滴眼液+左氧氟沙星滴眼液,1滴/次,4次/天,連續滴眼2周。普拉洛芬滴眼液,商品名為普南撲靈,規格5 mL:5 mg/支,購自日本千壽制藥株式會社,批準文號H20130682。妥布霉素地塞米松滴眼液,商品名為典必殊,規格5 mL:20 mg/支,購自美國愛爾康眼藥廠,批準文號H20080661。左氧氟沙星滴眼液,商品名為海倫,規格5 mL:15 mg/支,購自山東博士倫福瑞達制藥有限公司,國藥準字H20020106。對于術后眼壓高的患者,降低眼內壓采用馬來酸噻嗎洛爾滴眼液,商品名為五景,規格5 mL/支,武漢五景藥業有限公司,國藥準字H42021078,1 滴/次,2次/天,直至患者眼壓恢復正常。
1.3觀察指標 記錄患者術后并發癥,主要觀察黃斑水腫。術前、術后1個月、術后3個月分別采用小數記錄視力表進行視力檢查,記錄患者最佳矯正視力。采用裂隙燈顯微鏡、直接檢眼鏡、光學相干斷層掃描(OCT)檢查患者眼底情況,記錄黃斑中心凹厚度。
2 結 果
2.1兩組患者最佳矯正視力比較 兩組患者術前視力比較,差異無統計學意義(P>0.05)。術后1、3個月,兩組患者的最佳矯正視力均高于術前,差異有統計學意義(P<0.05)。觀察組術后1、3個月的最佳矯正視力均高于對照組,差異有統計學意義(P<0.05)。見表1。
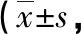
表1 兩組患者最佳矯正視力比較分)
注:與術前比較,*P<0.05。
2.2兩組患者黃斑中心凹厚度比較 兩組患者術前的黃斑中心凹厚度比較,差異無統計學意義(P>0.05)。術后1、3個月,對照組患者的黃斑中心凹厚度均大于術前,差異有統計學意義(P<0.05);觀察組患者術后1、3個月的黃斑中心凹厚度與術前比較,差異無統計學意義(P>0.05)。觀察組患者術后1、3個月的黃斑中心凹厚度均小于對照組患者,差異有統計學意義(P<0.05)。見表2。

表2 兩組患者黃斑中心凹厚度比較
注:與術前比較,*P<0.05。
2.3術后并發癥 觀察組發生黃斑水腫0例,其他術后并發癥3例,其中晶狀體后囊膜破裂1例,角膜水腫2例。對照組發生黃斑水腫6例(18.75%),其他術后并發癥2例,其中角膜水腫1例,角膜后彈力層撕脫1例。兩組患者黃斑水腫發生率比較,差異有統計學意義(χ2=4.598,P=0.032)。
3 討 論
有調查表明,我國60歲以上人群白內障患病率高達80%,90歲以上人群患病率可達90%[7],患者出現明顯視力下降,嚴重影響生活質量。糖尿病性白內障是糖尿病常見并發癥,該病與老年性白內障相似,但發病率較高,進展快速[8],患者就診時多為成熟型白內障,手術治療是唯一有效的方法。超聲乳化白內障吸除術由于手術切口小、術后恢復快,已被臨床廣泛應用。SANCHEZ等[9]研究顯示,白內障行超聲乳化白內障吸除術,并植入人工晶體,術后矯正視力可基本恢復正常,并發癥較少,安全有效。
LOMI等[10]研究表示,黃斑水腫是超聲乳化白內障吸除術的常見并發癥之一,發生率為6%~20%,發病高峰約在術后6~10周。其病理機制為眼底黃斑區發生炎性反應、液體滲入,形成水腫,造成視網膜中央靜脈阻塞、視網膜病變。BANDELLO等[11]研究指出,糖尿病是超聲乳化白內障吸除術后發生黃斑水腫的危險因素。糖尿病性白內障患者血糖代謝紊亂,造成視網膜微循環病變、視網膜血管通透性改變,實施超聲乳化白內障吸除術,黃斑明顯增厚,黃斑水腫概率明顯增加。殷英霞等[12]的研究顯示,對于黃斑水腫采用曲安奈德,可以有效減輕炎性反應,改善視網膜微循環。劉寧姝等[13]研究證實,鞏膜后注射曲安奈德治療糖尿病性黃斑水腫,患眼黃斑區視網膜神經上皮下低反射區逐漸消失,黃斑厚度明顯下降。
本研究探討超聲乳化白內障吸除術治療糖尿病性白內障的臨床效果,并對觀察組患者進行玻璃體腔注射曲安奈德,探討其對黃斑水腫的影響。結果顯示,術后1、3個月,兩組患者的最佳矯正視力均高于術前,說明該手術可以有效改善患者視力,這與胡珊等[14]研究結果一致。觀察組最佳矯正視力高于對照組,說明應用曲安奈德對患者視力并無不利影響,在一定程度上還可以改善視力。此外,比較患者黃斑厚度,可以發現,術后1、3個月,對照組患者的黃斑中心凹厚度均大于術前,且發生黃斑水腫6例,說明糖尿病白內障術后易出現黃斑水腫。而觀察組術后1、3個月的黃斑厚度與術前比較,并無明顯差異,且觀察組并未發生黃斑水腫,提示曲安奈德可以有效減輕黃斑增厚,減少黃斑水腫的發生。這一結果與OZGE等[15]研究報道相符。GOYAL等[16]研究也發現,曲安奈德能有效減輕黃斑厚度,但由于注射劑量、注射部位的不同,其效果略有差異。
綜上所述,糖尿病性白內障患者應用超聲乳化白內障吸除術,可以有效改善視力,但黃斑水腫發生率較高。術后進行玻璃體腔注射曲安奈德,能改善黃斑增厚情況,有效減少黃斑水腫的發生,可供臨床借鑒。

