歸脾湯加減治療心脾兩虛型乳腺癌患者失眠療效觀察
王青蘭 黃碧波
(福建醫科大學附屬泉州第一醫院,福州,362000)
乳腺癌在我國具有較高的發病率。臨床研究指出,對于乳腺癌患者來說,有超過80%的患者同時存在失眠癥狀[1]。進一步研究指出,乳腺癌失眠患者大約有60%會轉化為慢性失眠,患者在發生失眠后,失眠會加重乳腺癌患者的疲乏、焦慮、抑郁及其他生理功能障礙,從而加重乳腺癌患者的生理和心理負擔,對患者的生命質量具有較大的危害[2]。本研究針對我院收治的心脾兩虛型乳腺癌失眠患者80例作為研究對象,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2018年1月至2019年6月福建醫科大學附屬泉州第一醫院收治的心脾兩虛型乳腺癌失眠患者80例作為研究對象,按照其治療方式分為觀察組和對照組,每組40例。觀察組患者均為女性;年齡35~72歲,平均年齡(53.5±6.2)歲;病程3個月至6年,平均病程(3.1±0.8)年。對照組患者均為女性;年齡37~70歲,平均年齡(54.7±6.5)歲;病程5個月至6年,平均病程(3.2±0.9)年。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 1)經臨床診斷確診為心脾兩虛型乳腺癌的患者;2)符合失眠診斷標準而確診為失眠的患者;3)入院時匹茲堡睡眠質量指數(PSQI)評分>7分的患者;4)對本次研究內容知情且同意自愿參與的患者。
1.3 排除標準 1)患病前即有失眠疾病史的患者;2)合并心、肺、肝、腎等嚴重臟器功能衰竭或其他嚴重疾病的患者;3)合并有抑郁癥、焦慮癥或其他精神障礙疾病的患者;4)入院前2周內應用過鎮靜、安眠類藥物或其他影響睡眠藥物的患者;5)對本次研究用藥過敏的患者;6)同時參與其他臨床試驗的患者;7)存在意識障礙、聽力障礙、智力障礙或溝通障礙的患者。
1.4 治療方法 對照組患者采用艾司唑侖片(常州四藥制藥有限公司,國藥準字H20050637)進行治療,每日睡前1 h口服2 mg。觀察組則采用歸脾湯加減進行治療,歸脾湯組方:黨參20 g、黃芪30 g、白術10 g、當歸10 g、棗仁15 g、遠志10 g、木香15 g、茯神15 g、甘草10 g。在此基礎上,對于肝陽上亢者加珍珠母、生牡蠣、生龍骨,對于脾胃濕寒者加黃連、黃芩,對于陰虛者加知母、牡丹皮、熟地黃;對于肝氣郁滯者加郁金、川楝子、香附。每日1劑水煎,分別在中午和睡前服用。2組患者均連續治療20 d的時間。
1.5 觀察指標
1.5.1 患者的睡眠質量和中醫證候積分 患者的睡眠質量應用匹茲堡睡眠質量指數(PSQI)進行評估。患者的中醫證候積分參照《中醫病證診斷療效標準》進行評估,患者的積分越低則表明其中醫證候恢復越好[3]。
1.5.2 患者的不良反應 統計患者治療期間的不良反應發生率,主要包括頭暈、盜汗、嘔吐。
1.6 療效判定標準 顯效:經治療后,患者的失眠多夢、全身無力、頭暈目眩、少食多便、氣短心悸等臨床癥狀均消失,患者面色紅潤、精神飽滿、氣色好;有效:經治療后,患者的以上各項臨床癥狀均基本消失,且面色較為紅潤、精神狀態良好;無效:經治療后,患者的以上各項臨床癥狀均無明顯改善,且精神狀態較差,面無血色、黑眼圈嚴重[4]。
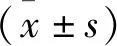
2 結果
2.1 2組患者失眠治療效果比較 觀察組的失眠治療總有效率(97.5%),顯著高于對照組(75.0%),2組比較差異有統計學意義(P<0.05)。見表1。

表1 2組患者失眠治療效果比較
2.2 2組患者睡眠質量和中醫證候積分改善情況比較 2組患者治療前的PSQI評分和中醫證候積分比較,差異無統計學意義(P>0.05);觀察組患者治療后的PSQI評分和中醫證候積分,均顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
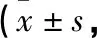
表2 2組患者睡眠質量和中醫證候積分改善情況比較分)
2.3 2組患者不良反應發生率比較 觀察組的頭暈、盜汗、嘔吐等不良反應發生率(97.5%),顯著低于對照組(75.0%),差異有統計學意義(P<0.05)。見表3。

表3 2組患者不良反應發生率比較
3 討論
中醫將失眠歸屬為“不寐”,中醫認為失眠主要是由于七情失調、勞逸適度使人體陰陽失調、臟腑功能紊亂、神氣不寧而導致的。對于心脾兩虛型乳腺癌患者,一方面由于患者情志不暢、另一方面由于心血氣虛不足、脾肺虛弱、導致供血不足,身心因素共同作用引起失眠[5]。
綜上所述,歸脾湯加減治療心脾兩虛型乳腺癌失眠,能夠顯著提高患者的治療效果,有效改善患者的睡眠質量,且不良反應更少,應用價值較高。

