生大黃聯合生長抑素治療急性胰腺炎的臨床觀察
劉冠岐,丁婷婷,王 平*
(南通大學醫學院附屬南京江北醫院,江蘇 南京 210048)
發生急性胰腺炎后,常見膽道系統癥狀,如腹痛、惡心、黃疸、嘔吐等,結合病變程度,可分為輕型急性胰腺炎與重癥急性胰腺炎兩種,其中輕型病變約占80%[1]。急性胰腺炎具有起病急、病程長等特征,且疾病進展過程中并發癥風險較高,具有一定死亡率。臨床治療急性胰腺炎多以生長抑素治療,可抑制胰酶分泌及其生物活性,同時可消除體內炎性因子,保護胰腺細胞,但單藥療效不佳,臨床嘗試聯合生大黃治療。生大黃進入人體后,可抑制胰酶活性、保護腸黏膜、發揮抗炎作用,用于急性胰腺炎治療中效果良好。本文以80例急性胰腺炎患者為樣本,探究生大黃與生長抑素應用療效,報告如下。
1 資料與方法
1.1 一般資料
收集2017年11月~2020年11月樣本,共計80例,隨機分組。A組,男24例、女16例,年齡34~72歲,平均(55.94±8.75)歲;B組,男25例、女15例,年齡35~73歲,平均(55.99±8.77)歲。選入樣本均符合急性胰腺癌診斷標準,且入院前未采取生長抑素治療,剔除伴糖尿病、高血壓、冠心病或腎功能不全者;剔除入院前3月伴手術病史者。
1.2 治療方法
指導患者健康飲食,給予解痙止痛、緩解胃腸壓力藥物,同時給予營養支持,必要時給予抗生素類藥物進行抗感染治療,并維持機體水、電解質平衡。
A組行生大黃與生長抑素聯合治療,生大黃用藥方案如下:生大黃液口服給藥治療,結合患者病情控制給藥劑量10g,每日2次,病情嚴重者增至每日3~4次,也可進行生大黃液灌腸治療,控制插管深度25~30 cm,每次持續30 min,每日早晚給藥。生長抑素用藥方案如下:準備6 mg生長抑素,置入48 mL 0.9%氯化鈉內,靜脈給藥,維持24 h治療。B組行生長抑素治療,給藥方案同A組。
1.3 療效評判
急性胰腺炎患者經藥物干預后,癥狀消失,且胰腺在影像學檢查下未見炎性滲出液為顯效;癥狀好轉,且胰腺在影像學檢查下可見輕微炎性滲出液為有效;癥狀及影像學檢查未改善為無效。
1.4 統計學方法
2 結 果
2.1 急性胰腺炎患者療效對比
A組行生大黃與生長抑素聯合治療,29例(72.50%)顯效、10例(25.00%)有效,有效率達97.50%;B組行生長抑素治療,26例(65.00%)顯效、7例(17.50%)有效,有效率達82.50%,差異有統計學意義(P<0.05)。如表1。

表1 療效分析表[n(%)]
2.2 各項癥狀緩解時間對比
生大黃與生長抑素聯合治療,A組腹脹、腹痛、首次排便時間均顯著縮短,對比B組數據,差異有統計學意義(P<0.05)。如表2。
3 討 論
消化系統疾病中,急性胰腺炎發病率較高,但目前臨床尚未明確其發病機制。相關學者認為,急性胰腺炎發病期間,可激活胰酶,誘發炎癥,病情嚴重者發生胰腺缺血性壞死,危及生命健康[2]。此外,發生急性胰腺炎后,由于體液滲漏、胰腺缺血,加上腸黏膜屏障異常,細菌、病毒移位風險較高,可進一步加重胰腺組織壞死性感染,促進炎性介質釋放,誘發炎性反應綜合征或臟器障礙綜合征。相關研究表明,急性胰腺炎具有一定致死率,分析原因主要與胰腺或周圍組織發生繼發感染有關,導致體內臟器衰竭引發死亡,而超過90%感染源均為腸源性,因此推測腸道細菌移位為誘發感染重要因素[3]。臨床治療急性胰腺炎患者多選取生長抑素治療,是由下丘腦分離肽類激素,可調節體內多種激素,還可降低毛細血管血流灌注,調節紅細胞流速,抑制胰腺血液循環。此外,生長抑素進入人體還可抑制胰腺、小腸、膽囊分泌液體,進而保護胰腺細胞,但單藥效果不佳,臨床嘗試聯合生大黃治療[4]。中醫理論中,認為胰腺發病在于肝膽,多與飲食不節導致肝氣郁結有關,累及腸胃,可致脾胃功能失和,進而發病,因此中醫多以清熱、燥濕、排毒法治療,以調節肝臟功能、疏通肝氣。本文選用生大黃治療,藥效成份為蒽醌類化合物,可抑制腸內細菌,減少機體吸收毒素,還可保護胃腸黏膜屏障,促進胃腸蠕動,保持膽汁、胰液暢通,具有解毒燥熱之效[5]。結合本次研究分析,A組療效97.50%優于B組82.50%,且腹脹、腹痛、首次排便時間明顯縮短,提示生大黃聯合生長抑素治療,可有效抑制胰酶活性,改善臨床癥狀,預后良好。
表2 腹脹、腹痛、排便時間分析表(d,±s)
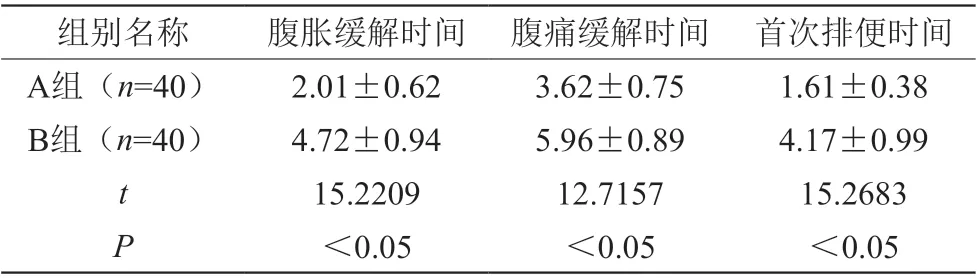
表2 腹脹、腹痛、排便時間分析表(d,±s)
組別名稱腹脹緩解時間 腹痛緩解時間 首次排便時間A組(n=40)2.01±0.623.62±0.751.61±0.38 B組(n=40)4.72±0.945.96±0.894.17±0.99 t 15.220912.715715.2683 P<0.05<0.05<0.05
綜上所述,生大黃與生長抑素聯合方案治療急性胰腺炎,可抑制體內炎癥,恢復胃腸正常功能,具備推廣價值。

