廣東省新冠肺炎疫情下神經外科臨床診治及流程管理工作指引
廣東省醫學會
廣東省腦顱外科醫療質量控制中心
本《工作指引》依據國家衛生健康委員會有關規范性文件、指南和標準,結合對新冠肺炎發生發展的認識和疫情防控工作經驗而制定,作為在疫情期間指導廣大醫護人員診療行為的專業性指引,為省內各醫療機構神經外科醫務人員參考。
1 神經外科面臨的疫情防控挑戰與對策
神經外科是以手術為主要手段,醫治中樞神經系統(腦、脊髓)、周圍神經系統和植物神經系統疾病的一門臨床外科專科。神經外科診治疾病臨床癥狀復雜多變,病情進展快,急、危、重癥多,急危重癥患者入院前均存在顱內壓增高表現和不同程度意識障礙,詳細病史收集困難,因患者合并嘔吐、誤吸導致肺炎及發熱癥狀常見,此外,神經外科手術需行插管呼吸機輔助通氣,手術時間長,患者術后臥床時間長、意識不清、咳嗽反射差等,因此患者術后墜積性肺炎發生與發熱時間長。客觀說,神經外科患者,特別是急危重癥患者,新冠肺炎疫情下面臨著篩查難度大、風險高等問題,與疫情防控要求存在客觀現實的沖突,一方面這些患者入院前多有肺炎、發熱等需嚴格排除新型冠狀病毒(coronavirus disease 2019,COVID?19)感染的可疑癥狀表現,另一方面“爭分奪秒”的患者搶救時間又不能滿足醫務人員完善嚴格的疫情篩查環節。
當前仍處于新冠肺炎疫情防治的關鍵階段,如何更好地開展神經外科工作、如何處理需要緊急救治的急危重癥顱腦疾病患者已經成為目前亟需解決的問題。在當前形勢下的神經外科醫療工作中,應該在遵循疫情防控原則的基礎上更嚴格地把握手術指征,開展必要的診治流程管理,推薦進行網絡多學科協作(multidisciplinary team,MDT)診療,以達到符合疫情防護背景下的個體化治療目的,可執行如下策略:
1.1對于先天性或功能性神經疾病,顱骨修補以及良性顱腦腫瘤等擇期手術患者,建議暫不考慮手術治療,待疫情控制后再擇期手術。
1.2對于顱內惡性腫瘤,梗阻性腦積水或存在顱內壓增高等表現的限期手術患者,在不影響病情控制和治療效果的前提下可酌情延遲手術,如病情進展快、臨床癥狀重或患者、家屬手術意愿強烈時,充分溝通后嚴格執行新冠肺炎疫情篩查排查COVID?19 感染風險后,考慮盡快安排手術。
1.3對于重型顱腦損傷、腦出血、梗阻性腦積水、后顱窩腫瘤、腫瘤卒中或出現腦疝早期表現等急需入院的危重患者,必須門診或急診排除COVID?19 感染可能后才能收入院手術。對已確診或無法排除可疑COVID?19 感染又必須入院的患者,及時向醫院醫務部門報告,經多學科專家會診討論后決定進一步的診療方案,如確需急診手術應與手術室、麻醉科等相關科室溝通后,在嚴格的防護下進行手術,操作過程中嚴格執行三級防護措施。手術過程盡量簡化,盡量縮短手術時間,必要時可考慮先行姑息性手術,如梗阻性腦積水腦室外引流、去骨瓣減壓術等。對于急診開放性顱腦損傷的患者,可先在急診科行清創縫合,操作過程嚴格執行三級防護措施。術后病情穩定患者可嚴格按照COVID?19 感染患者規程轉運到定點醫院接受進一步治療,無法轉運患者采取單間隔離病房嚴格按照三級防護要求進行監護。術后對直接或者間接可能接觸過患者的醫護人員,都予以隔離觀察和排查。
2 神經外科門診診療管理
近1 個月來在黨中央的正確領導和全國各族人民的共同努力下,目前COVID?19 疫情蔓延勢頭得到初步遏制,疫情形勢開始出現積極變化,但全國疫情發展拐點尚未到來,疫情總體形勢仍然嚴峻復雜。隨著全國各地復工復產開始走入“進行時”,各級醫院正常醫療工作也將逐步恢復,就診人員開始陸續增加,盡管各級醫院對就診人員目前采取了嚴格的疫情篩查措施,仍有可能漏過一些潛在的無癥狀COVID?19 感染患者,他們是醫院疫情防控中的潛在風險。在當前形勢下各級醫院可通過官方網站、微信公眾號、門診大廳等渠道強化患者及家屬的診前宣教,鼓勵輕癥患者通過網絡平臺就診,減少神經外科非急診和慢性病的門診活動,既往的患者如有用藥方面的疑問可通過在線問診平臺進行;對門診患者要加強宣教,診室張貼COVID?19 感染的防護知識,保障門診工作安全開展。神經外科門診可參考下述流程管理(見圖1)。
2.1 門診醫護人員防控策略
2.1.1 預檢分診制度所有患者就診,必須先經門急診預檢分診處分診,詳細詢問患者及其他接觸者起病前兩周的旅游史、接觸史等內容。嚴格執行門診預約制,分時間段診療,減少交叉感染。每次接診一例患者,每例患者最多允許1 名家屬陪護。提醒患者與陪人必須佩戴口罩。
2.1.2 發熱患者的鑒別和分流是關鍵[1]門診應該設立專門的快速測溫設備,對疑似或有呼吸道癥狀、發熱或在兩周內與COVID?19 患者有密切接觸患者都需要經過發熱門診進行排查,確診的病人盡快轉運至衛健委指定的醫院就診。
2.1.3 感染性疾病防控分級三級標準普通患者在神經外科專科門診進行就診時,接診醫生采取感染防控分級標準一級防護(分級標準見表1)。如非必需情況,接診醫生與患者盡量維持1.5 ~2 m開展診療工作,同時盡量減少接觸的時間,在必須使用聽診器、叩診錘、手電筒等接觸檢查時,應避免與患者的分泌物接觸;醫護人員接觸患者、患者體液或污染品后及時更換手套,使用速干手消毒劑消毒,嚴格遵守《醫務人員手衛生規范》相關規定[2]。
2.2 門診設備及環境消毒神經外科門診侵入性檢查設備相對較少,但仍需注意相關體檢設備,如聽診器、叩診錘及手電筒每次使用后即刻進行擦拭消毒。建議門診開始前及結束后,使用次氯酸鈉消毒液對桌面、椅子、檢查床及使用物品表面進行擦拭消毒。對門診空氣的凈化消毒,在診室內有人的情況下以通風為主。在門診結束后,診室無人時需采用紫外照射消毒法或超低容量噴霧法等方式對診室進行徹底消毒。

表1 感染性疾病防控分級三級標準
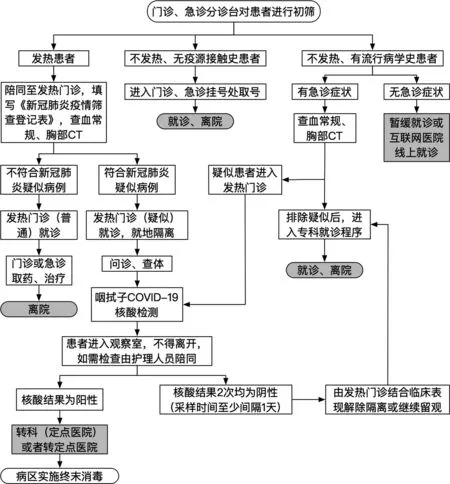
圖1 新冠肺炎疫情期間門急診患者就診流程
2.3 門診診治流程管理
2.3.1 重視流行病學史的采集對所有就診患者,應常規詢問流行病學史,并進行詳細記錄,并填寫新冠肺炎疑似病例初步篩查登記表。包括:發病前14 天內有武漢市及周邊地區,或其他有病例報告社區的旅行史或居住史;發病前14 天內與新型冠狀病毒感染者(核酸檢測陽性者)有接觸史;發病前14 天內曾接觸過來自武漢市及周邊地區,或來自有病例報告社區的發熱或有呼吸道癥狀的患者;聚集性發病。
2.3.2 提高疾病識別能力發熱伴有呼吸道癥狀為COVID?19 患者的典型表現,但少數患者以惡心、腹瀉等為首發癥狀,缺乏COVID?19 的典型表現。所有接診醫護人員都應該加強對COVID?19 感染的認識,提高警惕性。COVID?19 發病早期外周血白細胞總數正常或減少,淋巴細胞計數減少,在鼻咽拭子、痰和其他下呼吸道分泌物、血液、糞便等標本中可檢測出新型冠狀病毒核酸。胸部影像學早期呈現多發小斑片影及間質改變,以肺外帶明顯。進而發展為雙肺多發磨玻璃影、浸潤影,嚴重者可出現肺實變。考慮到神經外科患者后續治療的復雜性,如需近期住院治療患者,建議把血常規及胸部影像學檢查列為常規檢查,如有異常,可進一步行咽試子核酸檢測,確保不漏診一例COVID?19 患者。
2.3.3 嚴格把握診療指征正確評估患者顱腦病情與COVID?19 疫情風險,根據患者病情采取分層、個體化治療策略。對疑似或確診為COVID?19的患者,應當立即進行單人間隔離治療,院內專家會診或主診醫師會診,仍考慮疑似病例,在2 小時內進行網絡直報,并采集標本進行新型冠狀病毒核酸檢測,同時在確保轉運安全前提下立即將疑似病例轉運至定點醫院[3]。若生命體征不平穩、不具備轉診條件或需急診手術者,應立即采取隔離措施,啟動二級以上防護,并上報醫院相關部門,以聯合感染科、呼吸科、麻醉重癥科等多學科診療。
4 神經外科病區診療管理
4.1 病區防控布置
4.1.1 病區分層管理,避免交叉感染所有病房試行分級管理制度,為避免新入院患者處于COVID?19 感染潛伏期或無癥狀COVID?19 感染,而與其他患者或家屬發生院內交叉感染,建議在疫情嚴重期間病區內所有病室設置為單人單間,便于后續隔離管理。已排除過COVID?19 感染風險的老住院患者可以安排普通病房合住。加強對住院患者和陪護人員的健康教育,要求病區內必須戴口罩,病區門口張貼COVID?19 的防護知識。
4.1.2 設置應急隔離病室每個病區應當設置至少2-3 間應急隔離病室,用于疑似或確診患者的應急隔離與救治,建立相關工作制度及流程,備有充足的應對急性呼吸道傳染病的消毒和防護用品。病區(房)內發現疑似或確診患者,啟動相關應急預案和工作流程,按規范要求實施及時有效隔離、救治和轉診。
4.1.3 重癥患者應當收治在重癥監護病房或者具備監護和搶救條件的病室收治重癥患者的監護病房或者具備監護和搶救條件的病室不得收治其他患者。嚴格探視制度,原則上不設陪護。患者轉出后按《醫療機構消毒技術規范》對其接觸環境進行終末處理。
4.1.4 做好病區空氣與地面的消毒病房在有人的情況下,每天至少2 次開窗自然通風,每次不能少于1 h;病房無人的情況下,可用紫外線消毒,每天1 ~2 次,每次照射時間不能少于30 min,消毒時密閉門窗,消毒充分后開窗通風;無窗房間及儲物間應定時機械排風,并用紫外線消毒;治療室、換藥室、恢復室紫外線消毒由過去的每天1 次改為每天2 次。
4.1.5 做好病區物品的消毒病房內患者高頻接觸的物品表面(如床欄、床頭、床尾、桌子、呼叫器、監護儀、門把手等)應每天消毒,用有效含氯濃度1000 mg/L 的消毒液擦拭消毒,擦拭30 min 后再用清水擦拭干凈;不耐腐蝕的物品使用75%乙醇擦拭消毒,擦拭兩遍。體溫計、聽診器、血壓計等醫療器具和物品(如無明顯污染的護目鏡等)使用后用75%乙醇擦拭消毒,擦拭兩遍。
4.1.6 床鋪及污物處理對確診或疑似感染CO?VID?19 患者使用后的床單、被罩等紡織物,使用雙層黃色垃圾袋密封,貼上“COVID?19”標識統一消毒清洗,并做好交接記錄。對確診或疑似感染COVID?19 患者使用過的一次性物品、嘔吐物和糞便均應使用雙層黃色垃圾袋密封,并貼上“COVID?19”標識,按感染性醫療廢物處理。
4.2 醫護人員個人防護神經外科術后患者病情重,發熱、肺炎等并發癥常見,患者常合并意識障礙,病房醫療與專科護理操作多,如吸痰、霧化吸入、留置胃管、尿管、傷口換藥、拔除引流管等操作均存在暴露于患者血液、體液及排泄物風險,醫護人員個人防護尤其重要。
4.2.1 培訓及演練科室應集中展開針對醫護人員的COVID?19 知識培訓及防護隔離知識培訓以及必要的演練,做到所有崗位醫務人員掌握感控相關知識并運用到位。醫護人員應在正確佩戴一次性口罩、帽子和手套的前提下完成日常醫療工作,在接觸疑似/確診病例時應及時正確提高防護級別。護理氣道開放的患者,除了要做好三級防護外,還建議加用頭罩,避免患者痰液飛濺到臉部和頸部。同時,要加強吸痰的次數,避免患者咳痰后痰液飛濺。正確的手衛生是減少接觸傳播的有效措施,接觸患者前后及脫手套后醫護人員應按要求完成個人手衛生。嚴格把握5 個手衛生指征,落實七步洗手法。
4.2.2神經外科臨床工作任務重,壓力大,科室需合理排班,實行輪班制,保證醫務人員能得到充分休息時間。醫護人員應每日監測體溫并記錄,體溫升高的人員要及時通知匯報,以盡早采取必要的觀察及隔離措施。根據新冠病毒傳播途徑,采取正確、嚴格的消毒隔離措施。
4.2.3科室常用的血壓計、體溫計、聽診器等物品,不同級別病房采取不同的物品,如果數量不足或者緊急情況需要借用時,每次使用后必須進行徹底的消毒。各項專科操作時應依據國家衛生健康委員會《醫療機構內新型冠狀病毒感染預防與控制技術指南(第一版)》標準做好個人防護。
4.2.4咽拭子核酸檢測是確診COVID?19 感染的重要步驟,但取樣過程有較大風險,應該采用固定、高年資且經驗豐富的醫護人員統一取樣,并做好三級防護,最大限度保護更多醫護人員。
4.3 非醫護人員個人防護神經外科病區由于患者病情重,術后生活不能自理,護理員、保潔人員及陪人等非醫護人員要求較其他科室高,加強患者、家屬、陪護及保潔人員等非醫護人員的防護和教育至關重要,入院時要求患者和家屬簽署《特別疫情告知承諾書》。住院患者盡量不留陪護家屬,對于需要留陪的患者至多允許1 名家屬留陪(需COVID?19 疫情篩查),并盡量拒絕其他家屬探視,減少病區非醫護人員的流動。患者、陪護及病區保潔人員每天測量體溫2 次,如出現發熱、咳嗽、乏力等癥狀時,及時向醫護人員匯報。
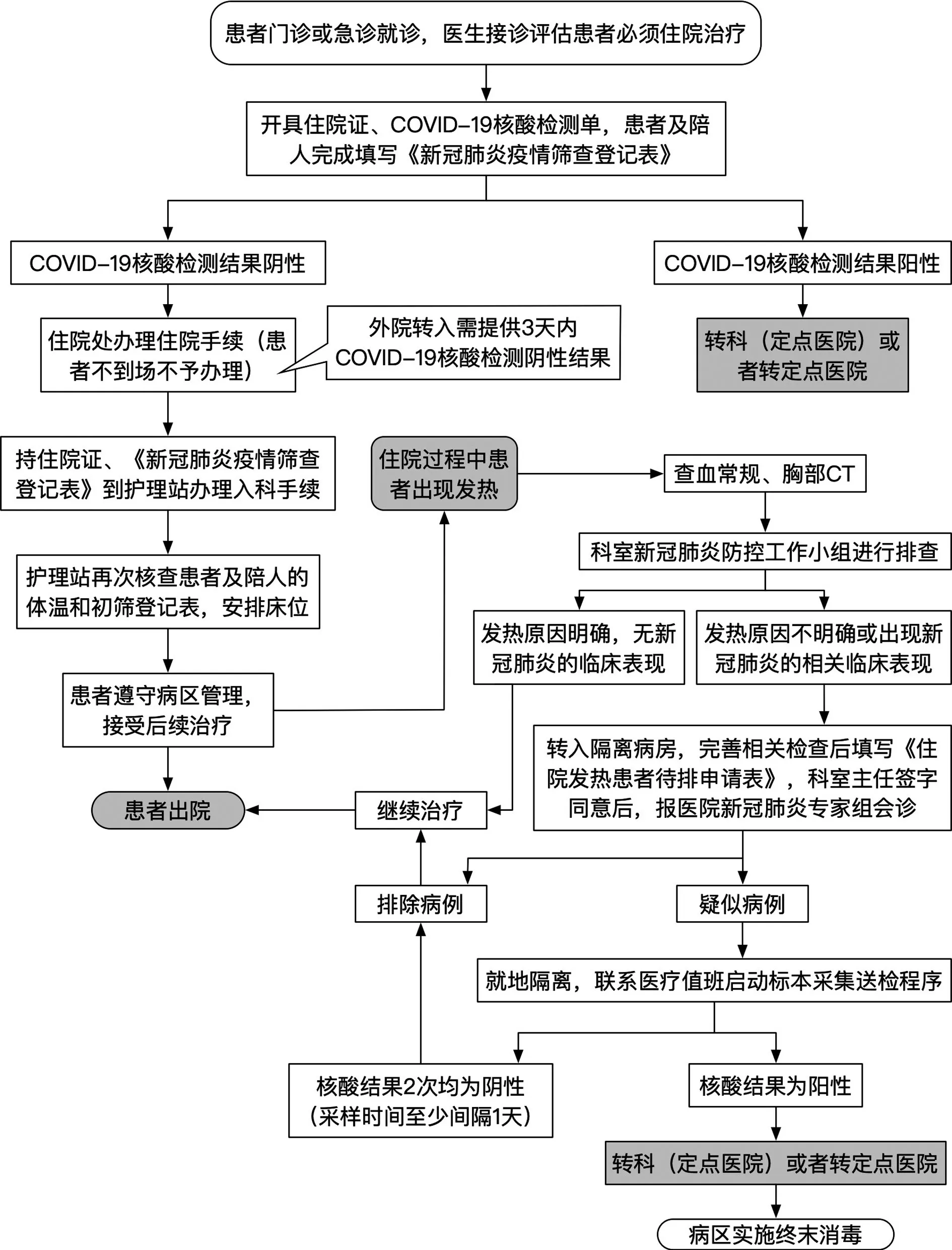
圖2 新冠肺炎疫情期間住院患者就診流程
4.4 住院患者診治流程當前COVID?19 疫情下的神經外科診療工作,需在嚴格執行疫情防控原則,做好術前篩查,由于該疾病潛伏期較長,因此醫護人員仍然要做好二級防護。見圖2。
5 COVID?19 確診或疑似患者神經外科手術管理
5.1 神經外科手術的防控策略
5.1.1對于確需盡早治療的神經外科限期手術病人,首先做好術前篩查工作,按照COVID?19 的診斷標準嚴格排查,檢查均無COVID?19 感染風險后進行手術治療,由于該疾病潛伏期較長,因此醫護人員仍然要做好二級防護。
5.1.2對確診或疑似COVID?19 患者,原則上不安排擇期手術,按規范要求實施及時有效隔離、救治和轉診。
5.1.3對于重型顱腦損傷、腦出血、梗阻性腦積水、后顱窩腫瘤、腫瘤卒中或出現腦疝早期表現等急需入院的危重患者,門診或急診盡快進行肺部CT 檢查和血常規檢查,收治前盡量排查評估COV?ID?19 感染風險。建議對急癥住院患者,無論是否有新冠肺炎風險,均采取單人單間收治,最大限度避免潛在感染風險。
5.1.4對已確診或無法排除可疑COVID?19 感染又必須緊急治療患者,及時向醫務部門報告,多學科專家會診討論后確需急診手術,在與手術室、麻醉科等溝通后,需在三級防護下實施手術,術中盡可能簡化手術操作,縮短手術時間。
5.2 神經外科手術流程管理(見圖3)
5.2.1 確定手術方案疑似或確診COVID?19 患者的神經外科急診手術,需要神經外科、麻醉科、手術室、感染科、內科及醫務管理部門的共同參與決策,并制定手術麻醉、消毒隔離、防護和轉運方案。
5.2.2手術患者準備 疑似或確診為COVID?19 感染的手術患者,應遵從醫院統一管理佩戴警示標識,戴外科口罩,病歷貼警示標簽。由管床醫師穿戴防護用品后使用專用轉運車護送,經專用通道、電梯至手術室設立的專用隔離區。手術室進入和離開采取單向路徑,盡量避免在可疑污染區的逗留;手術室應該安裝紅外測溫設備,隨時對醫護人員及患者進行測溫并預警。
5.2.3 手術間準備手術操作應在指定的負壓或感染手術間實施,精簡參與人數,于門口張貼醒目標識。手術室內配備測溫儀,術前監測每位醫護人員體溫。關閉緩沖間,手術間負壓壓差保持在-5Pa 以下狀態方可實施手術。
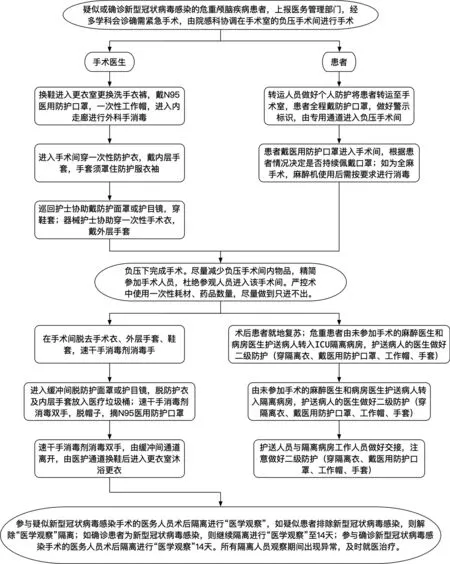
圖3 疑似或確診新型冠狀病毒感染患者急診手術應急流程
5.2.4 手術過程管理①根據患者情況及手術要求選擇相應的麻醉方式。麻醉醫師采取三級防護措施,氣管插管全麻在麻醉誘導插管前加戴層手套,氣管插管完成后摘除。麻醉誘導前應以面罩持續高流量給氧,采取快速誘導麻醉,應適度鎮靜及充分肌松,避免嗆咳引起病毒飛散;②在開顱過程中要格外謹慎,動作盡量輕柔,避免骨屑和血液四處飛濺,止血要徹底,防止滲血沿皮膚切口向周圍擴散。手術時需全程避免切割組織產生的混合氣體引起手術室環境污染。手術過程中應格外重視使用電刀等電外科設備時產生的氣溶膠。使用電刀,盡可能調至最低有效功率,并使用吸煙裝置[4];③精簡參與手術人數,手術室內備齊手術用品及耗材,減少開門次數,手術人員術中不得離開手術間,室外人員需穿戴好防護用品后方能進入手術間。手術過程盡量簡化,縮短操作時間,必要時可先行姑息性手術,如腦室外引流、去骨瓣減壓術等。
5.3 神經外科手術后處理
5.3.1手術結束后,醫護人員必須先更換手套,再脫防護服、鞋套并丟棄在醫療廢桶內,脫手套后立即采用七步法手消毒,在手術室緩沖間脫掉護目鏡、防護服、口罩和帽子等后再出手術室,工作人員離開手術室必須洗手和手消毒。?
5.3.2術后對復用器械、布類均勻噴撒保濕劑,使用雙層黃色塑料袋密封包裝,外貼“COVID?19”標識及物品名稱,進行后續消毒處理。一次性用品、醫用防護用品及COVID?19 感染疑似或確診患者產生的體液、沖洗液置入雙層黃色醫療廢物袋密封包裝,外貼“COVID?19”標識,按感染性醫療廢物統一處理。
5.3.3術后患者轉運前,醫務人員應向醫院感染科、醫務部門請示后,按規定路線送至指定病區隔離治療。實行雙醫療組長制,隔離病區和神經外科醫療組長共同管理轉運至隔離病區的患者。
5.3.4疑似或確診患者術后應轉入指定的負壓隔離監護室,進行單間隔離。醫護人員進入隔離病房進行查房、換藥及護理等操作時,必須嚴格遵守《醫療機構內新型冠狀病毒感染預防與控制技術指南(第一版)》。
5.3.5手術記錄備案與醫學隔離。手術醫師術后除常規記錄備案患者信息外,還應及時填報《傳染病報告表》,并對疑似病例確診結果及患者外科恢復情況動態更新。凡是參與手術的醫務人員醫務部均應進行登記,如疑似患者排除新型冠狀病毒感染,則解除醫學觀察隔離;如術后患者確診為COVID?19 感染,需隔離醫學觀察14 d 以上。
6 小結
新冠肺炎疫情防控阻擊戰打響至今,縱觀近一段時間的疫情發展態勢,目前顯然還未到樂觀的時候。2月21日召開的中共中央政治局會議對疫情形勢做出最新判斷:目前疫情蔓延勢頭得到初步遏制,全國疫情發展拐點尚未到來。在抓好疫情防控的前提下,全國各地已開始分類分批有序推進復工復產,各級醫院的正常醫療服務也將逐步恢復,隨著醫院就診人員的復雜化,疫情變化存在更多不確定因素,防控任務難度有增無減。各級神經外科醫師應該從思想上更加高度重視,認真落實衛生行政部門和醫院的臨床分級、分層診治的管控要求,嚴格掌握收治手術指征、加強在院患者與家屬的日常管理、提升病區及手術區域的消毒措施、強化醫護人員日常工作的自我防護意識等方式,在臨床工作中保持警惕,規范操作,精確施治,在打贏這場疫情防控阻擊戰前提下,把疫情對神經外科臨床工作影響降到最低。

