下肢血管超聲對糖尿病足發生及預后的預測價值
陳沛東 章 秋 李安洋
糖尿病足是糖尿病的嚴重并發癥之一,病變程度可以從表皮微痛、表皮潰瘍,到足部較深潰瘍,甚至壞疽,其中深潰瘍和壞疽預后較差,患者面臨截肢風險[1-2]。在糖尿病足患者中,下肢動脈病變情況與糖尿病足嚴重程度密切相關[3-4],因此對糖尿病足患者下肢動脈病變進行檢測與評價,不僅有助于對患者預后進行預測,而且可以為臨床早期選擇合理的治療方案,以及進行適當的干預措施提供依據。超聲是一項準確、無創、患者易于接受的下肢動脈血管檢測方法[5-6]。本研究通過對糖尿病患者下肢動脈血管進行超聲檢查,并對發生糖尿病足患者和無糖尿病足患者的檢查結果進行比較分析,探討下肢血管超聲檢查在糖尿病患者糖尿病足的發生及預后評估中的臨床意義。
1 資料與方法
1.1 一般資料 選擇2017年1月至2019年6月在六安市第二人民醫院住院的60例糖尿病患者為研究對象,根據是否發生糖尿病足分為糖尿病足組和非糖尿病足組;糖尿病足組共30例,男性16 例,女性14例,年齡43~78歲,平均(51.29±9.46)歲,病程3~20年,平均(8.19±3.01)年;非糖尿病足組共30例,男性17例,女性13例,年齡41~77歲,平均(56.23±10.45)歲,病程3~19年,平均(8.93±2.34)年。兩組對象年齡、性別構成、病程比較,差異無統計學意義(P>0.05)。納入標準:①所有患者均符合中國2型糖尿病防治指南(2017)中關于2型糖尿病的診斷標準[7];②患者無其他代謝性疾病;③糖尿病足組患者Wagner分級在2~4級[8];④糖尿病足組患者下肢無截肢、無手術史及外傷史;⑤患者對本次研究知情并簽署知情同意書。
1.2 下肢血管超聲檢查 所有患者都接受下肢血管超聲檢查,儀器采用GE LOGIQ E8超聲診斷儀,選擇線陣探頭(頻率7.50 MHz)。所有檢查均由經驗豐富的高年資超聲科醫生完成,患者取俯臥位或坐位,分別檢查腘動脈、脛后動脈、脛前動脈及足背動脈。觀察以上動脈有無斑塊、有無狹窄,以及內膜厚度、是否光滑,見圖1、2。狹窄是指雙下肢血管超聲檢查提示血管狹窄>50%[5];測量內膜-中層厚度(intima-media thickness,IMT),當IMT≥1.5 mm 或IMT比相鄰部位增厚>50%者為血管斑塊[6];并測量足背動脈管腔內徑。對存在狹窄的血管計算其直徑狹窄率,直徑狹窄率=[(D1-Ds)/D1]×100%(Ds為狹窄處殘腔內徑,D1為狹窄近端官腔內徑),如果一端血管存在多處狹窄,則只把狹窄率最大處納入研究;狹窄檢出率=存在下肢動脈狹窄患者例數/患者總數×100%。
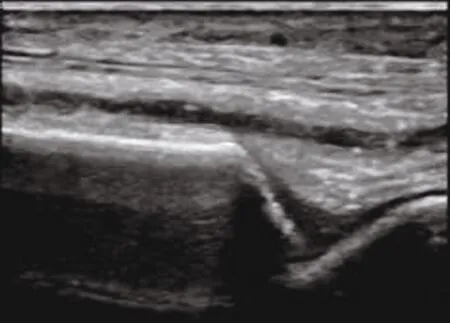
圖1 無糖尿病足患者一側足背動脈二維圖像
注:管腔內可見散在多發斑塊,未見明顯狹窄,足背動脈內徑值為2.11mm
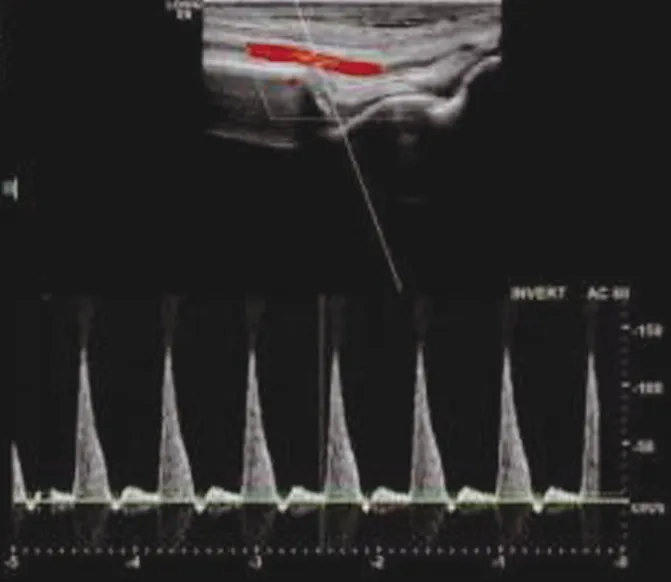
圖2 糖尿病足患者一側足背動脈二維圖像
注:管腔內可見散在多發斑塊,管腔明顯狹窄,足背動脈內徑為1.28 mm,狹窄率為60.12%
1.3 預后評估 糖尿病足患者經嚴格控制血糖水平后,加以營養神經、抗感染、局部清創換藥等處理,并積極處理相關并發癥,密切觀察潰瘍愈合情況,部分患者出院后門診繼續以上處理。潰瘍愈合情況分為,愈合:潰瘍完全愈合、結痂或形成瘢痕;好轉:潰瘍表面分泌物減少,肉芽形成,并且潰瘍面積減少50%以上;無效:潰瘍大小無改變,分泌物未減少或增多,以及行截肢(趾)[6]。

2 結果
2.1 兩組患者下肢動脈斑塊和狹窄檢出率比較 糖尿病足組患者下肢動脈斑塊檢出率為100%(30/30),非糖尿病足組為90%(27/30),兩組間差異無統計學意義(χ2=3.158,P=0.076);糖尿病足組患者下肢動脈狹窄檢出率為70%(21/30),非糖尿病足組為23%(7/30),差異有統計學意義(χ2=13.125,P<0.001)。
2.2 兩組患者間足背動脈內徑比較 糖尿病足組患者左側和右側足背動脈內徑均小于非糖尿病足組,差異均有統計學意義(P<0.05)。見表1。
表1 兩組患者足背動脈內徑比較
2.3 不同Wagner分級糖尿病足患者足背動脈內徑和血管狹窄率比較 不同Wagner分級糖尿病足患者雙側足背動脈內徑、下肢動脈狹窄率差異具有統計學意義(P<0.05)。見表2。

表2 不同Wagner分級糖尿病足患者足背動脈內徑及狹窄率比較
2.4 糖尿病足患者不同預后情況間足背動脈內徑及狹窄率比較 30例糖尿病足患者經過治療,有16例愈合,9例好轉,5例無效。不同預后情況患者雙側足背動脈內徑、下肢動脈狹窄率差異均有統計學意義(P<0.05)。見表3。

表3 糖尿病足患者不同預后情況足背動脈內徑及狹窄率比較
2.5 不同Wagner分級糖尿病足患者預后情況比較 Kruskal-Wallis檢驗顯示,糖尿病足患者不同Wagner分級間愈合情況差異有統計學意義(χ2=7.874,P<0.05)。見表4。

表4 不同Wagner分級患者愈合情況比較(例)
3 討論
糖尿病足是糖尿病較為嚴重的并發癥之一,糖尿病足具有高致殘率,其中潰瘍和壞疽是致殘的主要原因,約15%的糖尿病患者會發生足部潰瘍或壞疽[9]。潰瘍愈合較慢,一般需要6~14周,某些病例甚至需要數年才能愈合,并且復發率較高[10]。下肢動脈病變與糖尿病足的發生和預后密切相關,在糖尿病人群中,周圍動脈疾病的患病率為10%~26%,在伴有足部潰瘍的人中,這一比例在50%以上[11]。因此無創快捷檢測糖尿病足患者下肢動脈血管情況對于預測糖尿病足的發生、發展意義重大。
研究[5-6]表明,超聲檢查對于糖尿病下肢血管病變診斷的敏感性和特異性均較高,可以作為一種糖尿病足下肢血管病變的篩查方式。本研究對60例糖尿病患者進行下肢血管超聲檢查,結果顯示糖尿病足患者和非糖尿病足患者斑塊檢查率都較高,兩組間無顯著差異,這主要可能與糖尿病本身是動脈粥樣硬化的危險因素之一,下肢動脈斑塊在糖尿病患者中廣泛存在有關[9]。但兩組間下肢動脈狹窄檢出率存在顯著性差異,這說明兩組患者在動脈粥樣硬化程度上是有差異,這可能與糖尿病足的形成機制有關,下肢動脈狹窄后糖尿病患者足部血供變差,增加了糖尿病足的發生風險。在雙側足背動脈內徑檢查中發現糖尿病足患者足背動脈內徑較非糖尿病足患者更細,且差異有顯著性。這些結果均提示下肢動脈狹窄與糖尿病足的發生發展密切相關,超聲檢查下肢血管對糖尿病足的發生有一定意義[10]。
糖尿病下肢動脈病變既可以是大血管的狹窄,也可以是微循環的障礙,多數難以愈合的足部潰瘍都存在不同程度的微循環障礙[11-12]。本研究中,從下肢動脈最大狹窄率來看,治療無效的患者最大狹窄率顯著高于愈合和好轉患者,愈合患者最大狹窄率顯著低于另外兩組。此外下肢動脈狹窄嚴重的患者Wagner分級相對更高,提示下肢動脈狹窄的程度可以預測糖尿病足的預后情況。同時不同愈合情況患者雙側足背動脈內徑差異顯著,內徑值較高,愈合更好,Wagner分級越高。
綜上所述,下肢動脈超聲檢查可以預測糖尿病足的發生和預后。超聲作為一種無創的檢查方法,可以評估下肢血管病變的程度,為糖尿病足的預防和診斷提供參考。

