胸部CT在新型冠狀病毒肺炎早期疫情防控中的價值
空軍軍醫大學西京醫院 放射科,陜西 西安 710032
引言
新型冠狀病毒肺炎(Coronavirus Disease 2019,COVID-19)來勢猛、漲勢快、感染面大[1]。根據已有的診療經驗顯示,胸部CT在COVID-19的診斷中發揮了重要的價值。因此國家衛健委已將CT檢查納入第五版《新型冠狀病毒感染的肺炎診療方案》中[2]。本文基于作者2020年1月25日至2月1日期間在臨床一線從事影像診斷工作,在應對疫情的診療方案并不完善的情況下,對CT所發揮的重要診斷價值及胸部CT在COVID-19早期疫情防控中的價值談幾點個人體會,以幫助各級醫療機構的影像醫生及臨床醫生學習,并對COVID-19的防控隔離決策給出影像學指導。
1 CT檢查在COVID-19篩查中的必要性
熒光RT-PCR核酸檢測雖是COVID-19確診的金標準,但是由于目前試劑盒短缺、檢測時間長以及假陰性高等缺點嚴重影響大范圍疑似人群的快速普檢分診,導致很多COVID-19患者被漏診,從而造成更大范圍的傳播,尤其在疫情暴發的特殊時期。與核酸檢測截然不同,CT在各級醫院的普及性極高,任何醫院的任何類型CT均可隨時進行胸部CT掃描,且可以以社區為單位統籌安排進行篩查。CT檢查快速,通常5 s內就能完成整個胸部的掃描,而且可實時薄層重建圖像,顯示毫米級微小病灶,相較于核酸試劑盒檢測,胸部CT診斷的陽性率會高于咽拭子采樣。CT檢查數據可以數字化傳輸,門急診醫生也可通過PACS馬上看到患者的圖像,迅速判斷患者是否有肺炎。根據之前武漢紅十會醫院、武漢六七二醫院、湖北省榮軍醫院、孝感市中醫醫院、黃石市中醫醫院和武漢大學中南醫院,放射影像科的診斷數據,胸部CT中約30%~40%左右顯示為COVID-19特征,但核酸檢測結果為陰性。因此,利用胸部CT檢查明確COVID-19的影像學表現,對于COVID-19的早期診斷具有重要意義。
2 COVID-19具有較特異的CT影像特征
COVID-19的CT影像表現典型,具有較特異的影像特征[3-12],典型的征象如下:① 單發磨玻璃陰影(Ground-Glass Opacity,GGO)[6](圖1);② 多發外周帶GGO;③ 雙肺片狀GGO伴節段性肺實變;④ 鋪路石征[8](圖2);⑤ 雙肺彌漫性GGO伴支氣管充氣征;⑥ 雙肺大面積實變影伴小葉間質增厚。
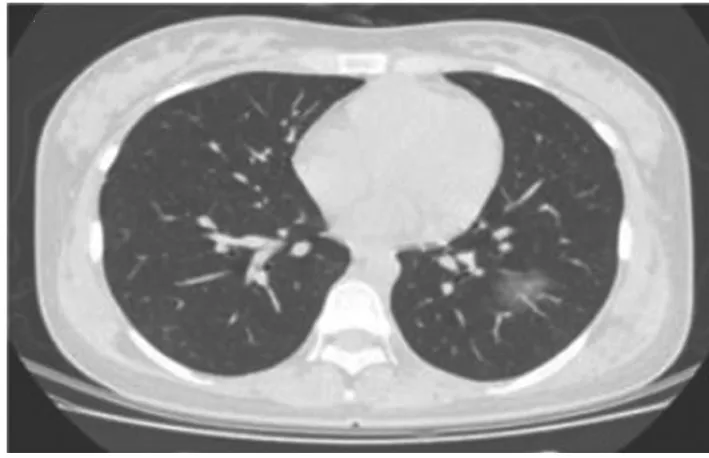
圖1 單發GGO
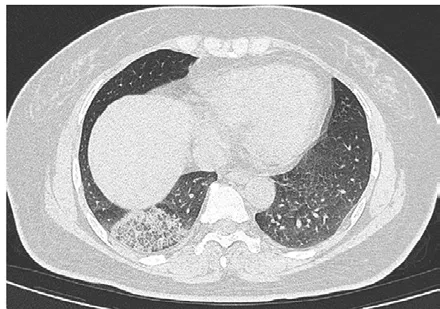
圖2 鋪路石征
多數患者的CT影像學表現符合病毒性肺炎的改變。除了沿胸膜下或支氣管血管束分布的多發斑片狀GGO影像特點,還具有進展和變化迅速的特征:早期常常會在3~5 d有明顯進展,甚至可以出現實變,病灶演變過程中可能會此起彼伏,呈現部分吸收、部分增大的表現,此時需要結合臨床來判斷是否進展或緩解。因此可根據患者CT表現將COVID-19分為早期、進展期和重癥期。
(1)早期:病變局限,以斑片狀、亞段或節段性分布為主(圖3)。武漢中心醫院經驗提示早期CT可能為陰性,或表現為無特異性的GGO,或為單肺葉小斑片影,胸膜下分布;GGO改變,伴或不伴有小葉間隔增厚。
(2)進展期:病灶增多、范圍擴大、累及多個肺葉,部分病灶實變,GGO與實變影或條索影共存,有時會出現“鋪路石征”(圖4)。病變內可見空氣支氣管征,原有GGO或實變影可以融合或部分吸收,融合后病變范圍和形態常發生變化,不完全沿支氣管血管束分布。
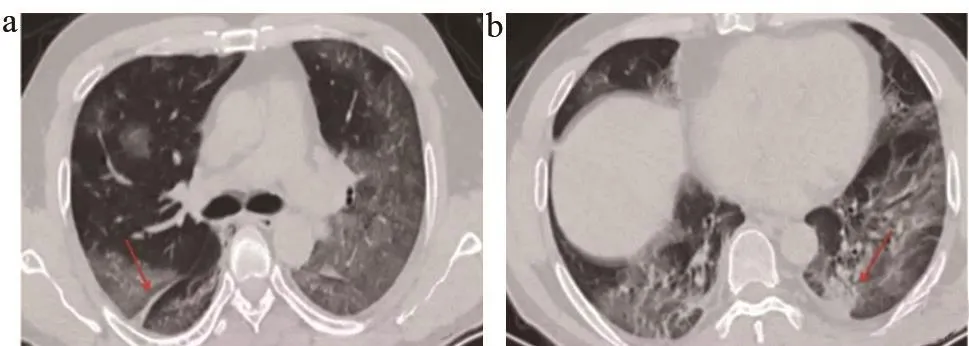
圖3 早期COVID-19的CT特征
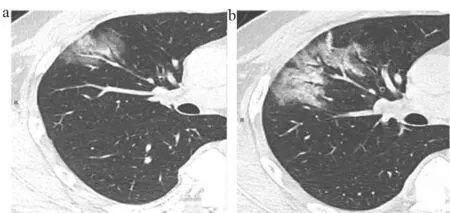
圖4 進展期COVID-19的CT特征
(3)重癥期:為部分COVID-19肺炎發展的特殊階段,雙肺彌漫性實變、密度不均,其內空氣支氣管征與支氣管擴張,非實變區可呈斑片狀GGO表現,少數呈“白肺”表現(圖5),葉間胸膜和雙側胸膜常見增厚,并少量胸腔積液,呈游離積液后局部包裹表現。
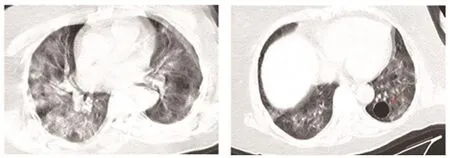
圖5 重癥期COVID-19的CT特征
目前關于COVID-19的轉歸期的表現不多,僅有的數據顯示,多見于COVID-19發病后1~2周左右,病變范圍縮小,密度減低,肺實變病灶逐漸消失,滲出物被機體吸收或者機化,病變可全部吸收,部分殘留條索影。轉歸期機體的防御功能逐漸增強,肺臟逐漸恢復其自身的結構和功能,體溫下降,干咳減少,肺功能改善,影像表現一般晚于臨床癥狀改善,部分病例轉歸期也可出現病灶范圍增大,或出現新的病變。
3 早期疫情防控中的CT與臨床及核酸檢測
在COVID-19的早期階段,如何看待CT影像與臨床及核酸PCR檢測的診斷價值一直有爭論。部分患者在核酸檢測為陰性、無明顯臨床表現的時候,胸部CT仍表現出典型的肺炎特征,因此不能孤立地僅僅依靠CT檢查或者核酸PCR檢查。我們知道COVID-19的診斷需要結合流行病學史、臨床表現、實驗室檢查和影像學表現,確診需要核酸檢測。從傳染病診斷角度講,必須要查明傳染源,有病原學證據,針對病毒核酸序列檢測才是最準確的檢查方法。但是,從本次疫情的實際情況看,早期核酸檢測的陽性率普遍較低,針對以上CT陽性率達90%以上的人群,同期進行的核酸PCR檢測,僅約30%~40%的陽性率,明顯低于CT影像的檢出率,其主要原因在于該技術受制于感染病程、取樣方法、檢測試劑、判讀標準等等,影響因素較多。特別是試劑方面,由于時間緊促,不同廠家產品質量和穩定性差別很大,會極大地影響檢測效果。同時,取樣方法和技巧也嚴重影響核酸PCR檢測的成敗。此外,核酸檢測條件相對要求較高,一般需要三級甲等醫院才能完成,而且檢測時間較長,一次檢測數量有限,這些都會延長確診等待時間。所以,對于COVID-19疑似患者的診治,不應過度強調核酸檢測結果,特別是在疫情暴發的早期階段,CT的高陽性率能夠很好地彌補核酸PCR檢測假陰性率高的不足,如果再結合COVID-19的臨床表現(發熱和干咳)和血象等常規檢驗手段,對于湖北疫區而言是完全可以做出較為準確的臨床診斷的。
4 CT在早期疫情防控中的重要價值
最后,需要著重強調CT在早期疫情防控中的重要價值。由于CT檢查方法成熟,檢測迅速,同時CT影像表現相當典型,而且對于影像表現早于臨床癥狀的患者而言,胸部CT檢查易發現早期肺內病灶,這樣利用CT檢查完全可以對COVID-19患者做出早期、準確的診斷。特別是對于大量疫情出現的嚴峻時刻,在病原學檢測能力嚴重不足的情況下,基于CT結果對于COVID-19患者的早期診斷對臨床及時診斷和隔離防控顯得尤為重要。部分專家建議,對于核酸陰性COVID-19患者,短期內(4~7 d)影像學病變進展對于病毒核酸檢測陰性患者具有極大價值。因此,結合COVID-19的潛伏期,對于COVID-19影像疑似患者,建議一律進行14 d醫學隔離,加強防護消毒,直至進一步確診,避免對醫護人員及其他社會人群造成傳染。

