干眼患者淚液結晶圖和脂質層異常的關系研究
姚 濤,崔 琦,何 偉
0引言
干眼作為一類常見的眼表疾病,目前全球發病率約為5.5%~35.7%,多項研究表明,在45歲或45歲以上的成年人中,多達20%的人被認為患有干眼癥。我國干眼發病率與其他亞洲國家相似,較歐美高,發病率約21%~30%[1]。輕中度干眼已成為影響我國人口工作效率與生活質量最常見的眼表疾病,而重度干眼會導致視力障礙,甚至失明。2017年亞洲干眼共識提出全新的干眼診療理念,即淚膜定向診斷和治療[2],建議進行淚膜分層評估,針對性進行治療。對淚膜脂質層的評估,傳統多依賴于采用干涉光原理的大型設備,如DR-1淚膜干涉成像儀、LipiView和Oculus眼表綜合分析儀等,臨床應用受限。經典的淚液結晶試驗是通過圖像中央部分羊齒狀物形成的程度判斷淚液黏蛋白成分的異常。近年國外已有研究證實,人類淚液結晶圖片中外層透明帶為脂質成分[3]。本研究評估了干眼患者淚液結晶圖透明帶的臨床意義,探索一種評估淚液脂質層的新方法,現報告如下。
1對象和方法
1.1對象隨機篩選2018-05/2019-07于我院門診就診的干眼患者47例47眼(均取右眼數據進行分析),其中男 12例,女35例,年齡25~74(平均45.71±14.32)歲。參照中華醫學會眼科學分會角膜病學組發布的《干眼臨床診療專家共識(2013年)》干眼診斷標準[1],進行檢查和評估:(1)有干燥感、異物感、燒灼感、疲勞感、不適感、視力波動等主觀癥狀之一者;(2)BUT≤5s或Schirmer Ⅰ試驗結果(無表面麻醉)≤5mm/5min;(3)5s 1.2方法所有患者均行眼表疾病指數(OSDI)問卷評分、脂質層分級檢測、非侵入式淚膜破裂時間(NIBUT)和淚河高度檢查,應用改良法行淚液采集并行淚液結晶試驗,顯微鏡下獲取結晶圖像全貌,計算外層透明帶面積占比,之后與上述干眼相關指標進行相關性分析。 1.2.2淚膜脂質層評估采用DR-1淚膜干涉成像儀評估受試者淚膜脂質層,由同一檢查者完成檢測。分級標準:Ⅰ級,灰白色無圖像;Ⅱ級,灰白色,但有輕微條紋改變;Ⅲ級,出現紅色、黃色光譜;Ⅳ級,出現雜亂的紫色、藍色光譜;Ⅴ級,淚膜層消失,角膜上皮暴露,不產生干涉圖像。 1.2.3淚河高度采用眼表綜合分析儀對受試者的淚河圖像進行拍攝,并用系統內自置的測量工具對瞳孔中央正下方即6 ∶ 00位的淚河高度進行測量。每位受試者經同一位眼科醫生檢查3次,取平均值為最終測量結果。 1.2.4非侵入式淚膜破裂時間采用眼表綜合分析儀中的Tear Film Scan軟件通過角膜前表面曲率變化而識別淚膜厚度的改變,從而計算出NIBUT。 1.2.5淚液結晶試驗和結晶圖獲取分析受試者取坐位,無表面麻醉,用滅菌玻璃毛細管(0.2mm內徑)在裂隙燈下于受試者右眼近淚阜處的淚河吸取約1μL淚液(長度約8mm),利用硅膠吹頭將淚液排出滴于干凈的載玻片上,在室溫下(18℃~25℃)干燥10min。使用顯微鏡(物鏡=5×,目鏡=10×)觀察并拍攝干燥后的淚液結晶圖全貌。將圖片導入電腦,使用Digimizer軟件對結晶圖外層透明帶和整個結晶圖分別進行手動圈選(圖1),測量出透明帶面積和結晶圖總面積,經計算得出透明帶在結晶圖總面積中的面積占比。 圖1Digimizer軟件測量示例。 所有患者均順利完成檢查。在淚液采集過程中患者無不適主訴,無刺激性淚液分泌,均一次順利完成淚液采集并獲得淚液結晶圖。從獲取的典型淚液結晶圖中可見,合并嚴重瞼板腺功能障礙(MGD)的重度干眼患者淚液結晶圖中的外層透明帶窄且分布不均勻(圖2A);輕度干眼患者結晶圖的外層透明帶相對寬且分布均勻(圖2B)。本組患者OSDI評分為36.38±14.14分,其中輕度干眼5眼,中度干眼34眼,重度干眼8眼;淚膜脂質層分級為2.70±0.86級;淚河高度為0.16±0.05mm;NIBUT為7.93±5.59s;淚液結晶圖外層透明帶面積占比為0.18%±0.05%。Pearson積差相關分析結果顯示,本組患者OSDI評分與淚液結晶圖的外層透明帶面積占比呈負相關(r=-0.764,P<0.05,圖3A),表明OSDI得分越高(即干眼癥狀越重),淚液結晶圖外層透明帶面積占比越小;淚膜脂質層分級與淚液結晶圖外層透明帶面積占比呈負相關(r=-0.838,P<0.05,圖3B),表明淚膜脂質層檢測結果等級越高(即淚膜脂質層越薄),淚液結晶圖外層透明帶面積占比越小;淚河高度與淚液結晶圖外層透明帶面積占比無顯著相關性(r=-0.237,P=0.112,圖3C);NIBUT值與淚液結晶圖外層透明帶面積占比呈正相關(r=0.575,P<0.05,圖3D),表明淚膜破裂時間越長(即淚膜越穩定),淚液結晶圖外層透明帶面積占比有增大的趨勢。 干眼是由于淚液的量或質或流體動力學異常引起的淚膜不穩定和(或)眼表損害,從而導致眼的不適癥狀及視功能障礙的一類疾病。此病的發生是綜合性因素作用的結果,然而真正的機制尚不完全清楚。現在普遍認為干眼的發生涉及到一個復雜的功能機構—眼表淚液分泌反射系統,包括眼表(角膜上皮、結膜上皮、淚膜)和淚分泌腺(淚腺、副淚腺、結膜杯狀細胞、瞼板腺等外分泌腺)以及連接它們的神經網絡。其中任何一個環節出現問題均可引起淚膜完整性和功能的破壞,導致干眼的發生[5]。目前我國按照淚液的組成成分與維持淚膜穩定性的因素將干眼分為水液缺乏型、蒸發過強型、黏蛋白缺乏型、淚液動力學異常型與混合型五種類型[1]。國外有學者提出了全新的干眼診療理念,即淚膜定向診斷和治療(Tear film oriented diagnosis and therapy,TFOD and TFOT),建議進行淚膜的分層評估,針對性地進行治療[6]。這個診療思路也被廣泛肯定,并被寫入了2017年的亞洲干眼共識[2]。 圖2典型的淚液結晶圖A:重度干眼患者;B:輕度干眼患者。 圖3Pearson積差相關分析結果A:OSDI評分與淚液結晶圖的外層透明帶面積占比的相關性;B:淚膜脂質層分級與淚液結晶圖的外層透明帶面積占比的相關性;C:淚河高度與淚液結晶圖的外層透明帶面積占比的相關性;D:NIBUT與淚液結晶圖的外層透明帶面積占比的相關性。 脂質層位于淚膜的最表層,厚度約0.1μm。淚膜脂質層主要由位于上下眼瞼的瞼板腺分泌的瞼脂形成,分為非極性脂質和極性脂質,非極性脂質(如膽固醇酯、甘油三脂)位于淚液最表面,構成脂質主要厚度;極性脂質(如磷脂、脂肪酸)臨近水-黏蛋白層,可形成離子鍵和氫鍵,同時結合水層和非極性脂質層,為均勻分散排布的薄層結構[7-8]。較厚的非極性脂質層主要起減少水分蒸發的作用,而脂質層的完整性則依賴于極性脂質,二者缺一不可。脂質層的生理作用主要有以下幾方面:(1)在瞬目過程中對眼瞼運動起到潤滑的作用;(2)阻止水液蒸發的屏障作用;(3)阻止微生物和有機物(如花粉)進入眼表[8]。 脂質層的異常在干眼發病中起到重要作用。蒸發過強型干眼主要由于淚膜脂質層的質或量的異常而引起,如脂質層游離脂肪酸增加,內源性蠟脂及膽固醇合成增多,磷脂水平下降等。近年來,隨著生活環境和生活習慣的改變,如智能手機普及、電子化辦公人群增加、不良的閱讀習慣、空調環境、長期熬夜等,也導致脂質層異常干眼所占的比例越來越大。對淚膜脂質層的評估,現在臨床上多依賴于采用干涉光原理的大型設備,如DR-1淚膜干涉成像儀、LipiView眼表面干涉儀和Oculus眼表綜合分析儀等[9-10],它們都具有非侵入性,獲取結果快速等特點,但價格相對昂貴、服務價格高是這類設備的缺點。 淚液結晶試驗是在獲取患者淚液后,將淚液樣本滴于干凈的載玻片上,常溫下自然干燥,干燥過程中因為水分的蒸發,淚液中的蛋白(主要為黏蛋白)與鹽離子相互作用,形成特殊的“羊齒狀結晶”,又稱淚液蕨類試驗(tear ferning,TFT)。淚液中黏蛋白成分是決定淚液羊齒狀結晶的重要因素。傳統的淚液結晶試驗是通過圖像中央部分羊齒狀物形成的程度,進而判斷淚液黏蛋白成分的異常,輔助診斷干眼[11-12]。近年有研究者對淚液結晶圖進行了更為深入的研究,發現所有結晶圖的外層均帶有透明的帶狀部分。Traipe等[3]使用尼羅藍A及油紅O,與新鮮淚液進行1 ∶ 10比例混合,然后將1μL混合液體滴于干凈的載玻片上干燥,每個淚液標本最外層的透明帶均能被染色,認為該部分為脂質。本研究在前期預實驗中也使用脂質特異性染色的蘇丹Ⅲ染液,對正常人的淚液樣本進行染色后發現,外層的確可被蘇丹Ⅲ染液染色,進一步證實了該部分為脂質層。這在理論上可解釋為當淚液滴于載玻片后,因為比重的原因,脂質成分漂浮于淚滴表層,隨著水分蒸發,蛋白和無機鹽成分析出形成結晶時,表層的脂質層被印在結晶斑的最外層,形成獨特的透明帶,并帶有油脂樣反光。上述淚液結晶圖外層透明帶為脂質成分的發現,在之前的報道中從未被提及其臨床意義。理論上,淚滴中的脂質成分越多,結晶圖外層透明帶會越寬,意味著可以通過結晶圖外層透明帶的寬度判斷淚液脂質層的厚度。本研究為了使淚液結晶試驗標準化,并使得獲取的淚液結晶圖具有較好一致性和可比性,采取相對固定量(1μL)的淚液滴于載玻片上,形成的淚液結晶圖大小和形態一致性較好。另外,為進一步排除不同樣本淚滴圖大小和形態的差異在透明帶寬度結果過程中測量造成影響,我們采用透明帶面積占比值(透明帶部分面積占整個結晶圖的總面積的百分比)進行最終的統計分析。 本研究結果發現,透明帶面積占比與DR-1淚膜干涉成像儀檢測分級具有強相關性,提示淚液結晶圖的外層透明帶越寬,淚膜脂質層越厚,這與本文研究者之前的設想相一致。進一步分析發現,透明帶面積占比與干眼癥狀評分(OSDI評分)及其他干眼檢查結果(DR-1淚膜干涉成像儀檢測分級、淚膜破裂時間)均具有相關性,提示對淚液結晶圖透明帶的評估具有一定的臨床意義,即透明帶越寬,干眼癥狀越輕、淚膜穩定性越好。這與之前其他學者報道的淚膜脂質層厚度相關研究結果相一致[13-14]。我們發現,透明帶面積占比與淚河高度的相關性無統計學意義,考慮淚河高度在一定程度上反映淚液的分泌量,是評價水液缺乏型干眼的重要指征,透明帶的寬度與淚膜中水液含量不相關。此外,從典型干眼患者淚液結晶圖全貌可以看到,合并嚴重MGD的干眼患者圖像外層透明帶除了變窄,還存在分布不均的特點,考慮可能是由于這類患者淚膜脂質層中極性脂質成分異常,脂質層不能形成穩定均一的結構。而通過結晶圖透明帶的均一性是否可以用來判斷淚膜極性脂質的異常尚不明確,有待進一步研究。 本研究提供了一種通過淚液結晶圖評估淚液脂質層的新方法,并評價了其臨床意義。該方法具有結果可量化、重復性較好、設備要求低等優點。本研究中對結晶圖片的評估是應用醫學測量軟件進行的手工測量,相對費時,但由于結晶圖分層清晰,開發出自動化的專有軟件并不困難。此方法為診斷干眼以及評估其嚴重程度提供了一種新的思路,對干眼的診斷及治療效果評價也會起到一定作用,可作為干眼的輔助檢查手段。然而,受現有設備的限制,本研究僅采用了DR-1淚膜干涉成像儀進行脂質層評估,該設備獲取的淚膜脂質層分級具有一定的主觀性,需要根據操作經驗和熟悉程度聯合判斷,容易造成一些誤差,這是本研究的不足之處。如果可能,將進一步擴大樣本量,增加與采用LipiView眼表面干涉儀獲取脂質層厚度的客觀指標進行對比,結果可信度更高。 1中華醫學會眼科學分會角膜病學組.干眼臨床診療專家共識(2013年). 中華眼科雜志 2013; 49(1): 73-75
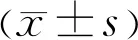
2結果
3討論



