利用回歸模型構建呼吸機相關肺炎發病風險預測評分系統
徐子琴 陳志輝 張雪良
呼吸機相關肺炎(ventilator-associated pneumonia, VAP)是ICU機械通氣患者最常見的并發癥之一。文獻報道有10%的機械通氣患者發生VAP,發病率為0.9~13.1例/千機械通氣日,病死率達20%~50%;同時,發生VAP的患者機械通氣時間及住院時間明顯延長,治療費用增加[1-3]。近年來,VAP發病率已成為反映ICU臨床診療、感染防控管理質量的一個重要指標,目前國內外非常重視VAP的控制[4-5]。本研究利用回歸模型構建并驗證了VAP發病風險預測評分系統,以期為客觀評估VAP發生風險提供幫助,現將結果報道如下。
1 對象和方法
1.1 對象 選取溫州市人民醫院2017年1月至2018年12月行機械通氣的595例住院患者為研究對象,其中男 413 例,女 182 例;年齡 18~96(65.23±18.40)歲。同時符合以下3個條件者納入本項研究:(1)入院時年齡≥18周歲;(2)入住 ICU 時間≥48h;(3)機械通氣時間≥48h。排除轉入ICU時已發生VAP、數據收集時仍在院的患者。基于赤池信息量準則構建預測模型,取75%的研究對象為建模組(445例),剩余研究對象為驗證組(150例)。兩組患者臨床資料比較,差異均無統計學意義(均P>0.05),見表1。本研究經醫院倫理委員會審查通過。

表1 兩組患者一般情況比較[例(%)]
1.2 資料收集 收集患者社會人口學特征、病原菌特點、住院時間、肺部基礎疾病、慢性肺外基礎疾病、抗菌藥物使用、多重耐藥菌檢出情況[耐碳青霉烯類鮑曼不動桿菌(CRAB)、耐碳青霉烯類銅綠假單胞菌(CRPA)、耐碳青霉烯類腸桿菌科(CRE)、耐甲氧西林金黃色葡萄球菌(MRSA)、耐甲氧西林凝固酶陰性葡萄球菌(MRSN)]、入住ICU時間、呼吸機使用時間、呼吸道侵襲性操作、導管留置、人工氣道類型等臨床資料。
1.3 VAP診斷標準 VAP是指氣管插管或氣管切開患者在接受機械通氣48 h后發生的肺炎。胸部X線影像可見新發生的或進展性的浸潤陰影,同時滿足以下至少2項即可診斷VAP:(1)體溫>38℃或<36℃;(2)外周血 WBC>10×109/L 或<4×109/L;(3)氣管支氣管內出現膿性分泌物;(4)排除肺水腫、急性呼吸窘迫綜合征、肺結核、肺栓塞等疾病[5-7]。
1.4 統計學處理 采用R3.4.3統計軟件。計數資料用率表示,組間比較采用χ2檢驗。經單因素分析后,將P<0.05的變量納入logistic回歸模型進行獨立影響因素篩選;再根據回歸系數進行賦值(四舍五入取整數),構建發病風險預測評分系統。利用ROC曲線分析建模組、驗證組判別風險評分系統的分辨度,利用靈敏度、特異度評估其真實性。P<0.05為差異有統計學意義。
2 結果
2.1 影響機械通氣患者(建模組)發生VAP的單因素分析 595例患者發生VAP46例,發生率為7.73%。年齡≥65歲、連續發熱≥2 d、手術、曾檢出CRE、曾檢出CRAB、曾檢出CRPA、呼吸機使用≥5 d、腦血管意外史、降鈣素原升高是機械通氣患者(建模組)發生VAP的影響因素(均P<0.05),見表2。
2.2 影響機械通氣患者(建模組)發生VAP的多因素logistic回歸分析 年齡≥65歲、連續發熱≥2 d、手術、曾檢出CRE、曾檢出CRAB、曾檢出CRPA、腦血管意外史、血降鈣素原升高是機械通氣患者(建模組)發生VAP的獨立影響因素(均P<0.05),見表3。
2.3 發病風險預測評分系統的建立 利用回歸系數對上述獨立影響因素進行賦值,得出各因素對應的風險分值(≥3分為高危人群):年齡≥65歲(1分)、連續發熱≥2 d(2分)、手術(-1分)、曾檢出 CRE(2分)、曾檢出CRAB(2分)、曾檢出CRPA(2分)、腦血管意外史(1分)、血降鈣素原升高(1分)。
2.4 發病風險預測評分系統的驗證 以機械通氣患者(建模組)是否發生VAP為結果變量、以風險總得分為自變量繪制ROC曲線,結果顯示AUC、靈敏度、特異度、約登指數分別為 0.938、1.000、0.694、0.694。以機械通氣患者(驗證組)是否發生VAP為結果變量、以風險總得分為自變量繪制ROC曲線,結果顯示AUC、靈敏度、特異度、約登指數分別為 0.855、0.769、0.891、0.660,見圖1。

表2 影響機械通氣患者(建模組)發生VAP的單因素分析[例(%)]
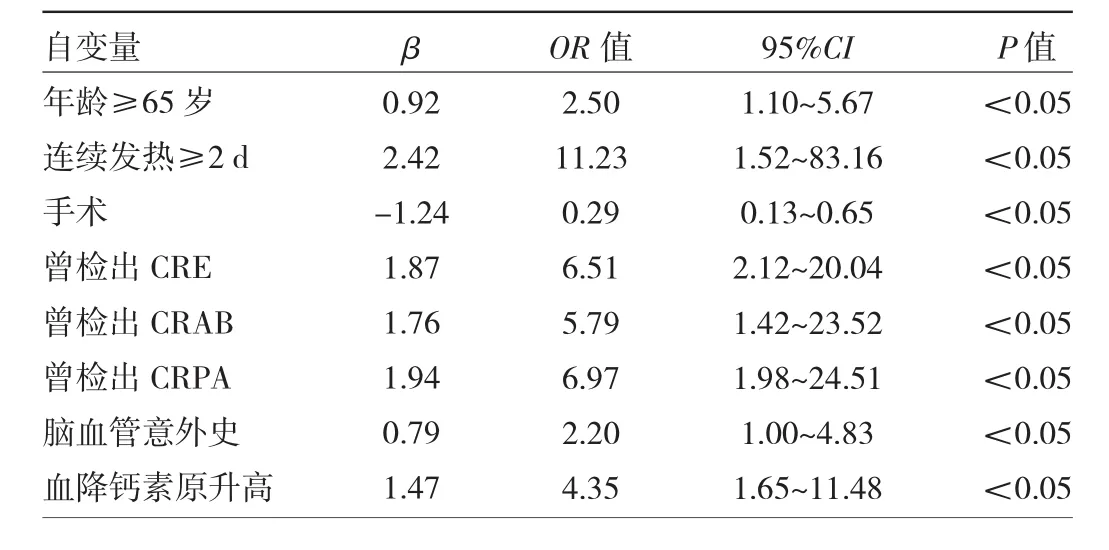
表3 影響機械通氣患者(建模組)發生VAP的多因素logistic回歸分析

圖1 驗證發病風險預測評分系統的ROC曲線
3 討論
國外報道的VAP發病率,美國為0.9例/千機械通氣日,而包括中國在內的發展中國家為13.1例/千機械通氣日[2]。李六億等[8]根據全國49所醫療機構上報數據,報道VAP干預前后發病率分別為9.52例/千機械通氣日、8.42例/千機械通氣日。游燦青等[9]報道貴州地區VAP發病率在7.62例/千機械通氣日。總的來看,國內報道的VAP發病率高于國外,需要進一步完善防治策略。
目前關于VAP發病率相關危險因素的研究很多。Fitch等[10]對成人心臟外科患者發生VAP的危險因素進行分析,認為圍術期輸血、機械通氣時間延長、再次插管、機械通氣時間>96 h、臟器衰竭指數>3、機械循環支持(主動脈球囊反搏或心室輔助裝置)、再次介入、升主動脈手術、年齡≥60歲或>70歲、患過中樞神經系統障礙或潰瘍性疾病、使用過抗菌藥物、俯臥位、緊急手術、心臟手術史、術中強心治療、血肌酐水平等均為獨立危險因素。Khezri等[11]認為2型糖尿病與成人創傷患者發生VAP相關。Karatas等[12]認為急性生理和慢性健康評分Ⅱ(APACHEⅡ)及查爾森合并癥指數較高、住院時間及機械通氣時間較長、曾住院或使用過抗菌藥物、再次插管、腸內營養、慢性阻塞性肺疾病、腦血管疾病、糖尿病、器官衰竭是ICU患者發生VAP的高危因素。但以上研究多停留在是否為獨立危險因素的探討,并未進一步評價其對VAP發生風險的影響。
目前,預測VAP病死率的危險因素評分系統已相對成熟。Larsson等[13]對VAP現有的7種病死率預測評分系統進行了比較,認為APACHEⅡ、臨床肺部感染評分(CPIS)、序貫器官衰竭評分(SOFA)、簡化急性生理評分Ⅱ(SAPⅡ)、APACHEⅢ等預測的準確度相近,只是有些評分系統計算過于復雜、費時。建立評分系統預測發病率有助于后續根據危險程度的不同,采取針對性強化控制措施。馮潔惠等[14]根據氣道分級管理評分結果,采用不同頻次胸部物理治療進行干預。張麗偉等[15]利用ICU住院時間、呼吸機使用時間、口腔護理次數、未使用聲門下吸引、氣管切開、APACHEⅡ建立VAP風險評分系統,>10分為高風險人群。與上述研究不同的是,本研究僅針對綜合ICU患者并納入了多重耐藥菌攜帶、高危年齡等危險因素,結果顯示年齡≥65歲、連續發熱≥2 d、手術、曾檢出CRE、曾檢出CRAB、曾檢出CRPA、腦血管意外史、血降鈣素原升高是機械通氣患者發生VAP的獨立影響因素。風險評分系統模型評價顯示,建模組AUC、靈敏度、特異度、約登指數分別為 0.938、1.000、0.694、0.694,驗證組 AUC、靈敏度、特異度、約登指數分別為 0.855、0.769、0.891、0.660。
本研究建立并驗證了ICU住院患者VAP發病風險預測評分系統,該風險評估系統有助于監測高危患者。但也存在一些不足,如僅進行單中心內部驗證、未納入連續性定量指標分析VAP的危險因素等。

