超聲彈性成像聯合常規超聲聲像對乳腺癌腋窩淋巴結轉移的診斷價值
劉鐳,劉力,蘇琳,董振宇,林慶陜,李姝娜,楊勇,許曉華#
香港大學深圳醫院1超聲科,2乳腺外科,廣東 深圳 518000
乳腺癌是發生在乳腺上皮組織的惡性腫瘤,99%發生在女性,其發病率和病死率逐年升高[1],所以乳腺癌的診斷是乳腺癌治療的重要基礎。腋窩淋巴結是乳腺癌常見的轉移區域,腋窩淋巴結轉移與否是臨床擇取治療方案的重要參考[2]。用于乳腺癌腋窩淋巴結轉移的診斷工具眾多,各種成像技術和生物標志物可作為診斷手段,其中影像技術是主要的診斷手段,可以提供有價值的數據,在常規超聲成像技術基礎上發展出來的超聲彈性成像(ultrasound elastography,UE)技術廣泛應用于臨床對乳腺疾病的診斷和監測[3-4]。本研究對常規超聲成像技術與UE聯用診斷乳腺癌淋巴結轉移的臨床價值進行評價,對乳腺癌的診斷、治療及預后具有重要的臨床意義,現報道如下。
1 資料與方法
1.1 一般資料
收集2017年2月至2018年5月香港大學深圳醫院收治的乳腺癌患者的病歷資料。納入標準:①乳腺癌診斷標準參考《乳腺癌診療指南與規范2017年版》中的標準[5],經病理學檢查證實為乳腺癌;②年齡≤65歲。排除標準:①伴有精神疾病;②合并免疫系統疾病;③其他部位惡性腫瘤;④肝腎功能異常。根據納入、排除標準,共納入155例乳腺癌患者,按是否發生淋巴結轉移分為轉移組及非轉移組。轉移組97例,年齡35~62歲,平均(47.5±8.0)歲;左側48例,右側49例;浸潤性導管癌78例,浸潤性小葉癌19例。非轉移組58例,年齡33~61歲,平均(46.8±9.2)歲;左側28例,右側30例;浸潤性導管癌46例,浸潤性小葉癌12例。兩組患者年齡、患側分布、病理學類型比較,差異均無統計學意義(P>0.05)。對患者同側203個腋窩淋巴結進行常規超聲檢查及UE檢查,以病理學結果分為轉移組128個,非轉移組75個。
1.2 超聲檢查方法
患者脫掉衣物,仰臥,暴露乳房與腋窩,平躺待檢查。將超聲顯像儀器(購自美國飛利浦公司)探頭分別呈橫、縱、放射狀掃查腋窩淋巴結,設定探頭頻率為7.5~13.0 MHz,觀察病灶周圍組織,選取有特征性的聲像圖,記錄轉移組和非轉移組淋巴結皮質最大厚度、皮髓質比值等指標,再應用彩色多普勒對乳腺病灶的血流情況進行觀察,記錄淋巴結皮質縱橫徑比及血流特征。
1.3 UE 檢查方法
將超聲診斷儀調整成彈性成像模式,檢測病灶和周邊組織,UE區域面積大于病灶兩倍。選擇手動加壓,探頭與病灶保持垂直,開始操作后輕壓、解壓,直至獲取穩定的彈性圖像。選擇病灶較好的切面,采用實時雙幅模式分別顯示彈性圖與灰階圖,壓力指數控制在3~4。對屏幕上同時出現的彈性成像聲像圖和二維灰階圖像進行比較,用藍綠分布特征反映病灶與周圍組織的硬度情況,獲取并保存穩定的彈性聲像圖。對彈性圖的彩色編碼進行分析,不同顏色表示不同組織的彈性,綠色說明硬度低,藍色說明硬度高。
UE評分標準依據四分法標準[6]:1分為被檢測淋巴結內可發現綠色或小部分藍色;2分為被檢測淋巴結內散在的藍色區域占比<45%;3分為淋巴結內散在的藍色區域占比≥45%;4分為藍色區域充滿整個淋巴結,邊緣有綠色或沒有綠色;≥3分判斷為淋巴結轉移。
當常規超聲與UE任一方法判斷為腋窩淋巴結陽性時認為存在腋窩淋巴結轉移,當兩者均判斷為陰性時認為腋窩淋巴結未發生轉移。
1.4 觀察指標
將淋巴結形態分為三種:Ⅰ型,正常型(皮層厚度<0.3 cm,淋巴結皮質規則,回聲均勻);Ⅱ型,皮質增厚型(皮質厚度不規則或均勻增厚≥0.3 cm);Ⅲ型,低回聲型(淋巴結消失)。淋巴結皮質縱橫徑比等于前后徑與左右徑或上下徑之比。淋巴結的血流分類:Ⅰ型(無血流類型),無法檢測到明顯的血流信號;Ⅱ型(淋巴門靜脈型),在淋巴結可見淋巴血流信號;Ⅲ型(混合型),在淋巴結周圍和內部都可以看到血流信號。
1.5 統計學方法
采用SPSS 21.0軟件進行數據分析,計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料以例數及率(%)表示,組間比較采用χ2檢驗;等級資料的比較采用Mann-WhitneyU檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 常規超聲特征的比較
轉移組腋窩淋巴結皮質最大厚度≥3.0 mm、血流特征為混合型、縱橫徑比≥1.8比例均明顯高于非轉移組,差異均有統計學意義(P<0.01);轉移組和非轉移組腋窩淋巴結的皮髓質比值構成比比較,差異無統計學意義(P>0.05)。(表1)
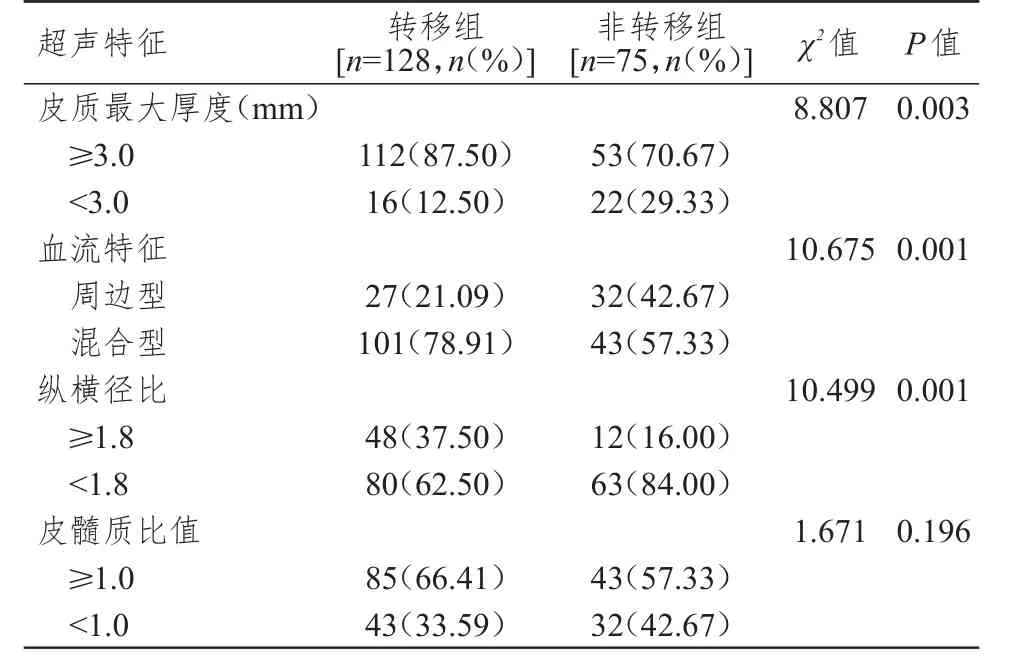
表1 兩組淋巴結常規超聲特征的比較(n=203)
2.2 UE 評分的比較
轉移組和非轉移組腋窩淋巴結的UE評分分布情況比較,差異有統計學意義(Z=9.430,P<0.05)。(表2)
2.3 常規超聲、UE 及聯合檢查診斷淋巴結轉移的臨床價值
常規超聲聯合UE檢查診斷乳腺癌腋窩淋巴結轉移的靈敏度為96.88%,特異度為92.00%,漏診率為3.13%,誤診率為8.00%;聯合檢測的檢驗效能均優于常規超聲、UE單獨應用時。(表3、表4)

表2 轉移組和非轉移組腋窩淋巴結的UE評分情況[n(%)]
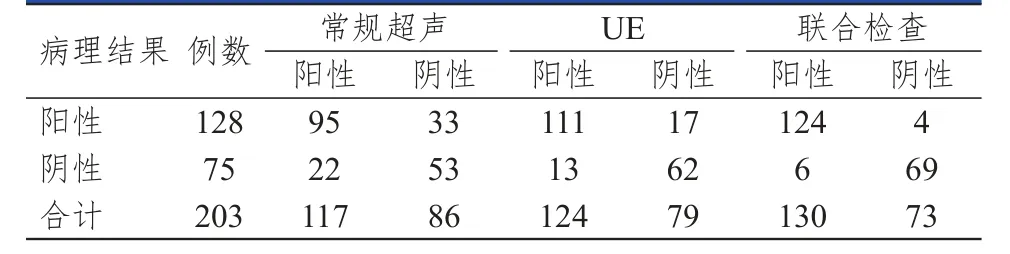
表3 常規超聲、UE及聯合檢查對淋巴結轉移的診斷結果與病理結果的對照
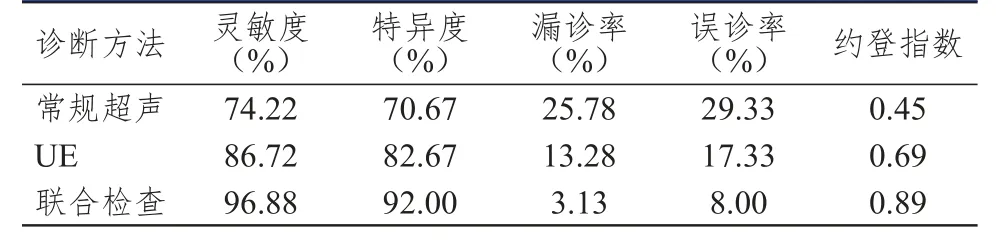
表4 常規超聲、UE及聯合檢查診斷乳腺癌腋窩淋巴結轉移的臨床價值
3 討論
乳腺癌是最常見的惡性腫瘤之一,近年來,乳腺癌發病率不斷上升,嚴重影響了女性身體健康,嚴重時甚至會危及患者生命。乳腺癌發病機制復雜,通常與多種因素有關,例如環境因素和各種遺傳因素[7-8]。乳腺癌患者早期無明顯癥狀,容易出現漏診、誤診等現象,可以通過體檢時發現,早期診斷并盡快治療可提高乳腺癌患者的臨床治療效果與生存率。乳腺癌主要經淋巴循環轉移和擴散,腋窩淋巴結轉移是乳腺癌常見的復發區域[9],是影響患者預后的重要指標。患者乳腺癌術后生存率主要由確診時是否存在轉移所決定,進行腋窩淋巴結清掃的患者中有相當一部分未發生淋巴結轉移[10]。因此,在腋窩淋巴結清掃術前通過有效的評價技術了解準確的腋窩淋巴結轉移狀況,具有重要的臨床意義。如何能盡早并準確地判斷乳腺癌患者有無腋窩淋巴結轉移,預防術后癌癥復發和使患者腋窩正常淋巴結不被意外清除是臨床治療的重要目的。當前對乳腺癌的臨床診斷通常利用影像學檢測技術[11],其中主要包括常規超聲法、彩色多普勒超聲法等,隨著醫學影像技術的發展,臨床治療對效率、檢測率、創傷、便捷提出了更高的要求,而UE則能更好地滿足這些條件,能根據組織的彈性特征對病變性質進行診斷,反映病變組織的質地、硬度,廣泛應用于乳腺、心臟等領域,在乳腺腫塊及淋巴結疾病方面具有獨特的應用價值及優越性,在臨床可用作乳腺、前列腺、肝臟和甲狀腺的診斷工具,并顯示出潛在的診斷價值[12-13]。在腋窩處進行UE時,由于手動控壓,難以使壓力均衡,導致操作困難,得到的圖像也有很大的不確定性,因此目前對UE鑒別腋窩淋巴結轉移的研究較少,因此,本研究的目的是探討常規超聲聯合UE評價乳腺癌腋窩淋巴結轉移的價值。
為提高乳腺癌患者的生存率,理想情況下,應當在手術前確定腋窩淋巴結的良惡性及轉移數量,然后對患者進行適當的治療。常規超聲成像技術在判斷淋巴轉移病變方面仍有待提高,目前超聲檢查對腋窩淋巴結轉移診斷標準尚未明確,多數超聲技術以形態學參數為標準,比單純以淋巴結大小為標準更為準確,其中最具預測價值的診斷標準通常是淋巴結皮質增厚程度、皮髓質比值、縱橫徑比和淋巴結血流特征[14]。本研究采用常規超聲技術和UE技術測定以上診斷指標研究兩組患者腋窩淋巴結的轉移情況。
在本研究中,同時使用了常規超聲以及UE技術可更為精確地判斷淋巴結是否為惡性。UE可降低轉移淋巴結患者假陰性率,但也有在常規超聲結果為陰性但UE結果呈陽性的患者被病理證實是腋窩淋巴結轉移。轉移組和非轉移組腋窩淋巴結的UE評分具有顯著差異,兩種技術聯用比單純使用某一種方法的誤診率和漏診率低,靈敏度及特異度增高。UE根據人身體組織不同部分的硬度及彈性系數的差異對病灶性質進行分級,組織硬度越大,惡性程度越高,UE利用超聲診斷技術形成圖像信息,沒有傳輸信號的損失,與傳統依靠臨床醫師觸診定性評價相比,大大提升了檢測的準確性。
常規成像下發現:轉移組和非轉移組腋窩淋巴結的皮質最大厚度、血流特征、縱橫徑比比較具有顯著差異。乳腺癌細胞可侵蝕淋巴結皮質使其過度增殖,導致淋巴結增厚,致正常的淋巴結門型血流特征發生改變,淋巴結長軸、短軸、長短軸比發生變化[16]。
楊娟[15]的研究表明,常規超聲聯合UE評分診斷乳腺癌腋窩淋巴結轉移具有重要的臨床價值,與本研究結果一致,但本研究對常規超聲下所顯示的診斷指標進行了分析,分析這些指標代表的意義,用這些指標對淋巴結的轉移情況進行說明,更具客觀性。此外,本研究還將兩種成像技術所反饋出的結果與病理學檢查結果相比較,并統計了患者的漏診率及誤診率,進一步對兩種技術聯用的診斷價值進行了評價,具有很重要的參考價值。本研究雖然得到了理想的實驗結果,但也存在不足之處,本次研究患者例數較少,國內關于UE技術診斷乳腺癌淋巴結轉移的研究較少,研究結果仍存在爭議,需更進一步的研究進行驗證。
綜上所述,UE聯合常規超聲聲像特征鑒別診斷乳腺癌腋窩淋巴結轉移較二者單獨應用時能顯著提高靈敏度和特異度。

