腹腔鏡在上皮性卵巢癌分層診治中的價值
齊文彩 趙衛東 孫 偉 夏曉平
上皮性卵巢癌(epithelial ovarian cancer,EOC)是婦科難治性惡性腫瘤,發現時70%卵巢癌已處于晚期[1]。EOC初始治療是以手術為主的綜合治療,其中EOC早期的全面分期手術臨床意義已獲肯定[2],而晚期上皮性卵巢癌(advanced epithelial ovarian cancer,AEOC)細胞減滅術是選擇初始腫瘤細胞減滅術(primary debulking surgery,PDS)還是間歇性腫瘤細胞減滅術(interval debulking surgery,IDS)尚存爭議[3],本研究就腹腔鏡手術在EOC的應用做一回顧性分析,旨在探討腹腔鏡在上皮性卵巢癌不同期別分層治療的臨床價值。
1 資料與方法
1.1 一般資料 回顧性分析2015年2月至2019年5月中國科學技術大學附屬第一醫院西區(安徽省腫瘤醫院)53例EOC手術患者臨床資料,年齡34~74歲,(50.2±1.3)歲。納入患者術前均經病史、查體、腫瘤標志物、CT檢查綜合評估高度可疑卵巢惡性腫瘤,無明顯腹腔鏡手術禁忌,臨床資料完整。所有病例均先行腹腔鏡下探查,病理排除非上皮性的卵巢惡性腫瘤,經確診后再行不同治療方式。
1.2 方法
1.2.1 分層手術原則 分層為早期上皮性卵巢癌全面分期術、PDS及IDS,手術指征及原則如下:①全面分期術。對于早期(Ⅱ期及以下)EOC患者實行腹腔鏡下全面分期手術,全面探查盆、腹腔,待術中病理確診,予以切除子宮、雙側附件、大網膜、闌尾,以及盆腔、腹主動脈旁淋巴結(本研究除外保留生育的年輕患者);若患者盆腔粘連,盆腔包塊≥10 cm、固定,腹腔鏡下難以完成時中轉開腹完成分期手術。②Fagotti評分方法及AEOC減瘤原則。對于評估AEOC行腹腔鏡下Fagotti評分[4],評分系統共包含7個參數,分別是腹膜播散、膈面累及、腸系膜累及、大網膜餅形成、腸浸潤、腫瘤侵及胃壁、肝表面病灶>2 cm,每個參數評2分。Fagotti評分<8分且患者身體能耐受則給予PDS,若病灶≥10 cm或腹膜廣泛轉移,或需要切除肝臟、脾臟者行開腹PDS,其余患者行腹腔鏡下PDS。Fagotti評分≥8分或患者存在腫瘤細胞減滅術禁忌證(包括無法完全切除的腹腔內或腹腔外轉移病灶,患者不能耐受麻醉或存在腫瘤細胞減滅術禁忌證,患者拒絕為達到滿意縮瘤可能需要進行的侵襲性手術如腸切除、 腸造瘺等)行IDS,IDS組患者先給予新輔助化療(neoadjuvant chemotherapy,NACT)2~3個療程并評估,達到完全緩解(complete response, CR)行腹腔鏡下IDS,否則行開腹IDS。根據腫瘤細胞減滅術治療方式分為PDS組和IDS組。
1.2.2 手術滿意度及評價方法 根據術后殘余瘤直徑分為:R0,完全的腫瘤細胞減滅術,術后無肉眼可見殘余瘤;R1,滿意的腫瘤細胞減滅術,術后殘余瘤直徑<1 cm;R2,非滿意的腫瘤細胞減滅,術后殘余瘤直徑≥1 cm[5]。婦科腫瘤協會(gynecologic oncology group,GOG)把滿意的減瘤術定義為:術后最大殘留腫瘤直徑<1cm,腫瘤細胞減滅術的滿意率=(R0+R1)/例數×100%[6]。
1.2.3 手術安全性指標 觀察并比較分層患者Fagotti評分、手術時間、術中出血量(以出血≥800 mL為出血量多,需輸注紅細胞)、臟器切除率(切除臟器患者例數/手術患者例數×100%)、手術滿意率[(R0+R1)/手術患者數×100%]及并發癥情況(主要包括切口二次縫合、腹壁轉移)等。
1.2.4 療效指標 根據實體瘤療效評價標準(response evaluation criteria in solid tumors,RECIST)評估病情[7],影像學及臨床評估完全緩解(complete response,CR)或部分緩解(partial response,PR)例數,無疾病進展生存期(progression-free survival,PFS)。
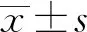
2 結果
2.1 早期EOC分期術 53例患者均經腹腔鏡下明確診斷為EOC。早期EOC全面分期手術10例,均在腹腔鏡下完成。10例腹腔鏡手術,Fagotti評分僅1例2分,其余評分均為0分,手術時間(265.00±58.16)min,術中出血量(125.00±93.69)mL,無一例術中出血≥800 mL,未出現臟器切除,無相關手術并發癥,PFS(17.50±3.57)個月。
2.2 腫瘤細胞減滅術 17例PDS(8例腹腔鏡下手術,9例轉開腹手術)。8例腹腔鏡下手術,Fagotti評分(4.00±2.39)分,手術時間(283.50±84.43)min,術中出血量300.00(125.00,750.00)mL,2例出血≥800 mL予以輸血,無臟器切除,無手術并發癥,均達到R0;9例轉開腹手術,Fagotti評分(5.60±1.26)分,術中出血量500.00(500.00,1 250.00) mL,手術時間(240.50±95.16)min,4例出血≥800 mL予以輸血,9例臟器切除[7例腸切除(其中3例造瘺)含1例部分膈肌剝除,1例肝臟部分切除并膈肌剝除,1例膽囊切除并膈肌剝除],7例滿意減瘤,6例發生手術相關并發癥(3例發生切口二次縫合,2例輸尿管損傷,1例穿刺孔轉移),17例PDS 患者的PFS為(15.00±6.86)個月。
21例IDS(5例CR腹腔鏡下手術,16例PR經腹手術),5例腹腔鏡下手術,Fagotti評分(7.60±0.89)分,手術時間(190.00±42.07)min,術中出血量(100.00±22.36)mL,無臟器切除,無手術并發癥,均達到R0;16例開腹手術,Fagotti評分(8.87±1.45)分,手術時間(260.50±53.54)min,術中出血量250.00(162.50,775.00)mL,4例出血≥800 mL予以輸血, 2例臟器切除(1例行腸切除并造瘺, 1例肝臟部分切除并部分膈肌剝除),13例滿意減瘤,2例發生手術相關并發癥(1例切口二次縫合,1例穿刺孔轉移),21例PDS 患者的PFS(14.00±8.59)個月。
IDS組手術時間少于PDS組, Fagotti評分、手術時間差異均有統計學意義(P<0.05),其余指標差異無統計學意義(P>0.05)。見表1。

表1 AEOC患者PDS組與IDS組病例情況比較
3 討論
EOC患者臨床癥狀多以腹水和盆腔包塊為主,缺乏特異性,診斷的金標準依然是病理學。本研究53例患者通過腹腔鏡下獲取病理標本精準診斷,避免了無效的剖腹探查;并借助腹腔鏡視野的擴大效應[8],更清晰的觀察腹、盆腔病灶累及范圍,同時結合腹腔鏡下Fagotti評分結果確定初始治療方案,為EOC精準分層治療提供依據。因此,腹腔鏡在上皮性卵巢癌的診治中有非常大的優勢[9-11]。
早期EOC的全面分期手術不僅能準確地判斷組織學類型,也能早期了解有無腹、盆腔種植及有無淋巴結轉移,具有治療和精準診斷的雙重意義[12]。手術的難點是腹主動脈旁淋巴結切除,尤其是腎血管水平淋巴結清掃,對初學者來說是一種挑戰[2]。本研究10例全面分期手術均在腹腔鏡下完成,效果滿意且無并發癥發生。但對于包塊巨大、固定的病例,若術者缺乏淋巴結清掃經驗仍建議開腹完成。
晚期EOC的卵巢腫瘤細胞減滅術在初始治療中意義重大,但限于患者身體狀況、病變累及范圍以及術者經驗等諸多因素影響,減瘤術的滿意率仍然不高[13]。晚期EOC減瘤術的最終目標是R0[3],但若達到R0需要超范圍手術,包括廣泛的腸管、網膜、膈面病灶、肝、胰腺、脾等,手術難度大、并發癥多[14-15]。NACT后再實行中間型腫瘤細胞減滅術可降低手術難度[16],提高手術滿意度和患者生存質量,但與PDS后的患者比較,總生存期仍相當[17]。
如何選擇PDS或IDS,需要依據患者的營養狀況、手術的耐受性及病變累及的范圍,同時還要考慮醫院的條件及醫師的經驗[18-19]。Fagotti等[4]通過對AEOC患者的臨床資料總結,創建了客觀量化的模型,Fagotti評分具有相對的客觀性、可重復性,實用性強。評分系統預測評分(predictive index value,PIV)在2~8分的預測準確率≥75%;PIV越高,越不能行滿意減瘤術,而當 PIV≥8分時,陽性預測值可達100%,PIV值的高低與減瘤術的滿意度呈負相關,當Fagotti評分達8分時,提示不能行滿意減瘤術[12,19]。本研究中,17例Fagotti評分<8分行PDS,滿意度88.24%(15/17);21例Fagotti評分≥8分行IDS,滿意度為86.84%(33/38),表明對Fagotti評分高的EOC患者,NACT后的IDS能提高減瘤術滿意度,減少腸管等臟器的切除率,手術安會性和難度下降,能否提高生存期尚不能肯定,有待臨床循證觀察。
關于腹腔鏡手術在卵巢癌診治中的安全性,臨床上仍存爭議,如手術中的瘤體破裂、穿刺孔轉移等。Obermai等[20]指出,腹腔鏡手術與開腹手術相比術后腫瘤復發的危險性是無差異的。筆者認為,同開腹手術一樣,無瘤原則應貫徹手術始終,如瘤體的完整切除,標本袋密封保護,盡可能減少操作器械的反復進出和手術后的徹底清洗等。本研究入組的53例患者發生2例穿刺孔轉移,1例發生在PDS后,1例發生在IDS后,發生率為3.78%。
綜上所述,腹腔鏡在EOC的分層診治中有重要的意義,完成早期EOC全面分期術臨床意義已獲肯定,對于AEOC行PDS或IDS也具有重大的臨床指導價值。嚴格無瘤觀念及熟練手術技巧,是提高腹腔鏡手術成功率和安全性的關鍵。

