棘突及椎板外緣聯合定位法行腰椎椎弓根螺釘置入的準確性及安全性分析
王鐵鑄,周 寧,閆箐輝,李士學,裴世深,王清和
(河北省衡水市第四人民醫院脊柱外科,河北 衡水 053000)
椎弓根釘棒固定技術能夠提供良好的抗屈伸、抗旋轉及實現脊柱的三柱固定,目前已廣泛用于脊柱退行性病變、脊柱創傷、結核及腫瘤的手術治療中。椎弓根毗鄰的結構比較復雜,內側為神經根及硬膜囊,外側為腰大肌、髂動靜脈及椎旁靜脈叢,上方為椎間盤及上位神經根,下方為下位神經根神經環繞[1]。所以,椎弓根螺釘置入不當不僅導致神經、血管損傷,還可引發椎弓根螺釘松動,使其對脊柱的固定強度丟失,遠期易出現脊柱失穩及局部后凸畸形等風險[2]。目前,胸腰椎置釘可分為兩個流派,一個是借助CT導航輔助、O型臂三維導航及3D打印模塊的數字化置釘法[3-5],另一個是參照不同解剖位點或借助解剖標志形成的橫縱坐標來指導置釘的徒手置釘法[6]。CT導航及模塊化技術可以明顯提高置釘準確性,但導航設備價格高昂,基層醫院很難有充足的采購資金,而一次性模塊打印增加患者經濟負擔。因此,徒手置釘法仍是眾多骨科醫生的優選方法。目前臨床上應用較多的是Magerl置釘法[6],采用上關節突外緣垂線與橫突平分線交點作為進釘點,但關節突增生、退變較重患者,上關節突外緣向外移位,進釘點亦隨之外移,這樣就增加了螺釘突破椎弓根外側壁的風險。針對上述問題,嘗試采用腰椎棘突與椎板外緣聯合定位方法置釘,規避關節突增生肥大導致的置釘不準問題。本研究比較新型置釘法與Magerl置釘法的差異。報告如下。
1 資料與方法
1.1一般資料 回顧性分析2016年9月—2017年10月在我院行腰后路椎板減壓植骨內固定術的腰椎管狹窄癥患者82例的臨床資料,根據術中椎弓根釘置釘法分為觀察組(43例)和對照組(39例)。觀察組男性20例,女性23例,年齡41~72歲,平均(56.3±13.6)歲;病程8~25個月,平均(15.6±6.1)個月;單節段狹窄:L4/519例,L3/410例,L2/34例,L1/21例;兩節段:L3~54例,L2~43例;三節段:L2~52例,采用腰椎棘突與椎板外緣聯合定位法置釘;對照組男性17例,女性22例,年齡40~74歲,平均(57.5±14.2)歲,病程9~27個月,平均(16.3±6.8)月;單節段狹窄:L4/518例,L3/49例,L2/32例;兩節段:L3~55例,L2~42例;三節段:L2~53例,采用上關節突外緣垂線與與橫突平分線交點(Magerl法)。2組性別、年齡、病程及狹窄節段差異無統計學意義(P>0.05),具有可比性。
本研究經過醫院倫理委員會批準。
1.2納入標準及排除標準 納入標準:①癥狀典型,符合腰椎管狹窄癥的臨床表現;②經MRI及CT掃描證實椎板肥厚、關節突增生內聚、黃韌帶肥厚及椎間盤突出等;③經3個月正規非手術治療無效,且癥狀逐步加重;④依從性好,能完成12個月的術后隨訪。排除標準:①腰椎退變性側彎及旋轉患者;②腰椎腫瘤、結核病史及既往有腰椎手術史;③陳舊性骨折累及橫突及椎弓根患者;④伴有凝血障礙性疾病及心、肺、腦功能差,不能耐受手術。
1.3影像學檢查 所有患者均常規行X線片、CT掃描及MRI成像檢查。MRI觀察椎間盤突出部位及椎管狹窄程度,協助制定手術減壓范圍(圖1A)。X線片明確腰椎是否存在側彎、旋轉及滑脫,估計進釘時的前傾角度(圖1B,C);CT掃描顯示椎管狹窄程度、關節突關節增生情況及椎弓根的粗細,在橫斷面圖像上可測算進釘點相對于關節面的外移距離及椎弓根釘的外展角度(圖1D)。
1.4手術方法 全身麻醉成功后取俯臥位,腹部置軟墊并懸空,以病變節段為中心行后正中切口,分離顯露腰椎后方棘突、椎板外緣及關節突關節。觀察組于相鄰的上下棘突中點連線1/2處(β),引與此直線的垂線(γ)(可借助電刀標記),自下位椎板左右外緣分別向上引直線(a1,a2),此線經過關節面,且與γ線交于A1和A2兩點(圖1C);根據CT橫斷面測算的關節面外移距離來確定兩側進釘點F1和F2,在此位點用開路錐及尖頭開路器按照測量的外展角度建立通道,置入克氏針(圖1E),依據C臂透視圖像調整進釘位置(圖1F),擰入長度合適的椎弓根釘,同理行其他椎弓根釘置入(圖1G)。對照組采用Magerl法置釘[6],上關節突外緣垂線與橫突平分線交點處置克氏針,透視后調整位置及角度擰入椎弓根螺釘(北京富樂醫療器械有限公司)。
均采用全椎板減壓,去除上位椎體的棘突、椎板和下位椎體的椎板上緣,咬除黃韌帶及下關節突,擴大側隱窩,松解神經根管出口,切除椎間盤,行椎間隙植骨融合,雙側鈦棒連接固定,逐層縫合切口。所有手術均由同一術者操作完成。
1.5觀測指標 比較2組手術時間,術中出血量、切口長度、術中透視次數、首次置釘準確率、螺釘與椎弓根皮質關系及并發癥發生情況。首次進釘點選取準確率[7]:首次穿刺椎弓根并置入克氏針后,C臂透視進釘點位置好,無需調整進釘點位置,即為選取準確;準確率=未調整進釘點數量/進釘點總數×100%。螺釘與椎弓根皮質的關系根據CT橫斷面掃描的3級分類方法[7]。優,椎弓根釘完全在椎弓根內;可,突破四周皮質≤2 mm;差,突破皮質>2 mm或釘尖從椎體側方皮質穿出。術后采用視覺模擬評分(Visual Analogue Scale,VAS)評定腰部疼痛情況[8](圖1H)。
1.6統計學方法 應用SPSS 17.0統計軟件分析數據。計量資料比較采用獨立樣本的t檢驗和配對t檢驗;計數資料比較采用χ2檢驗,等級資料比較采用Kruskal-wallis秩和檢驗。P<0.05為差異有統計學意義。
2 結 果
觀察組切口長度長于對照組,差異有統計學意義(P<0.05)。2組手術時間、術中出血量、術中透視次數、首次置釘準確數差異均無統計學意義(P>0.05)。見表1。術后1個月2組VAS評分均低于術后1周,差異有統計學意義(P<0.05);2組術后1周和術后1個月時VAS評分差異均無統計學意義(P>0.05)。根據術后CT掃描觀察椎弓根皮質與螺釘關系,觀察組優于對照組,差異有統計學意義(P<0.05)。見表2。觀察組術后出現下肢劇烈疼痛1例,CT掃描發現椎弓根釘螺紋突破椎弓根內側皮質,調整進釘位點重新置釘后疼痛緩解;對照組出現螺釘刺激神經根癥狀2例,重新更換進釘位點后緩解。2組并發癥發生率差異無統計學意義(χ2=0.455,P=0.499)。
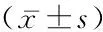
表1 2組術中指標比較Table 1 Comparison of intraoperative data between two groups

表2 2組VAS評分、螺釘與椎弓根皮質的關系比較Table 2 Comparison of VAS scores, screw and pedicle cortex between two groups

圖1 腰椎棘突與椎板外緣聯合定位法置釘,全椎板減壓椎間融合內固定術治療
3 討 論
椎弓根螺釘是脊柱外科最常用的一種內固定裝置[2-7],具有良好的強度、剛度及強大的抗拔出效果,廣泛應用于胸、腰椎骨折的復位、脊柱側彎畸形的矯正、腰椎滑脫的復位、截骨矯形及椎管減壓后脊柱穩定性的重建[9-11]。椎弓根螺釘徒手置入所需的先決條件不高,只要椎弓根的結構完整,就符合置釘要求。但由于椎弓根內側與脊髓和神經根相鄰,外側與髂血管及椎旁靜脈叢相鄰,進釘位點選取及螺釘位置不當不僅會降低固定強度,還可能引發神經、血管損傷等嚴重并發癥[12]。因此,如何提高椎弓根釘的置釘準確率具有重要的臨床意義。
目前進釘位點的選擇方法有多種, Magerl置釘法[6]采用上關節突外緣垂線與橫突平分線交點作為進釘點、Weinstein置釘法[13]采用上關節突外緣垂直延長線與橫突中軸水平線的交點、人字嵴定位法[14]采用腰椎峽部隆起的縱嵴與上關節突根部隆起的縱嵴交匯處。前2種定位法均以橫突和關節突為定位標志,但是用橫突平分線作為椎弓根中心點的橫向定位標志欠準確,容易導致進釘位置偏下,橫突存在各種變異,如橫突缺如可造成參考標志喪失,橫突不對稱、橫突過小及橫突肥大均可造成定位錯誤。人字嵴結構相對穩定,解剖變異較少,但其出現率為94.5%,少數個體人字嵴較淺且不明顯,這時仍需要結合橫突來判斷進釘點[14]。
在深入研究解剖標志并結合影像學測量的基礎上,發現椎板外緣作為一個固定的解剖標志,其向上的延長線經過關節突關節。在X線正位片上,相鄰棘突頂點連線的中垂線橫跨椎弓根的投影,且與椎板外緣延長線相交(A1,A2);而在側位片上,與終板平行的棘突連線中垂線經過椎弓根的中上1/3軸線,在矢狀位上是最佳進釘位點。在CT橫斷面圖像上,將經過椎弓根中點的進釘點軌跡與經過關節面和椎弓根內側緣的直線相平行,且兩線的距離即為交點(A1,A2)外移后的進釘點(F1,F2)。
本研究結果顯示,2組手術時間、術中出血量、術中透視次數差異無統計學意義。由于上位椎弓根進釘點需要顯露毗鄰的頭端棘突,因此手術切口較長;觀察組切口長度長于對照組。此外,觀察組首次置釘準確率差異無統計學意義。有研究報道,徒手置釘技術主要依賴解剖標志、術者經驗及術中透視,但穿破椎弓根皮質的概率達20.0%~39.8%[4,15],螺釘主要為輕度穿透[12,16]。對照組置釘突破椎弓根皮質發生率為18.1%(33/182),輕度穿透者占78.8%(26/33),觀察組置釘突破椎弓根皮質發生率為10.8%(21/194),輕度穿透者占85.7%(18/21)。這些突破皮質的患者多數并無臨床癥狀。術后出現嚴重神經根性疼痛或神經受損癥狀可重新調整進釘位點置釘,觀察組出現下肢劇烈疼痛1例,對照組出現螺釘刺激神經根癥狀2例,重新置釘后均緩解。
新型定位法存在一些不足,如骶1后方為正中嵴,無典型棘突樣結構,且下關節突過于肥大,椎弓根進釘位點不易確定,故此研究并未納入腰5/骶1病變患者;由于相鄰棘突間的距離并不固定,會隨著體位的變化發生輕微改變,且術中直線中點和兩線交點的位置主要靠電刀標記,存在一定誤差,今后仍需對該新型定位方法加以改進,設計出術中可供測量的定位模塊,從而進一步提高置釘準確性。

