我國耐碳青霉烯類鮑曼不動桿菌醫院感染危險因素的Meta 分析
王瑞峰,曹大偉,張新日
作者單位:1山西醫科大學第一臨床醫學院,山西 太原030001
2山西醫科大學第一醫院呼吸與危重癥醫學科,山西 太原030001
不動桿菌是由荷蘭微生物學家Martinus Willem Beigerinck 于1911年發現的一種專性需氧的非發酵革蘭陰性桿菌[1]。自20世紀70年代以來,其耐藥性逐漸增加,AB已成為引起醫院感染的重要病原體。自1985年問世以來,碳青霉烯類藥物一直是治療多重耐藥鮑曼不動桿菌感染的最重要的藥物之一[2]。但是監測數據表明,CRAB 的分離率和感染率在全球范圍內均逐漸增加,并有多次CRAB 院內感染暴發的報道[3-4]。CRAB在不同國家的流行程度不同,2017年全國細菌耐藥監測報告[5]顯示,在我國鮑曼不動桿菌對碳青霉烯的耐藥率為56.1%。而且對碳青霉烯類耐藥的鮑曼不動桿菌通常對頭孢菌素類、氨基糖苷類和氟喹諾酮類抗生素耐藥[6]。病人一旦感染CRAB可選擇的抗生素有限,治療困難、預后差、病死率極高。為了遏制CRAB 的產生和傳播,近年來國內外學者對CRAB 醫院感染的危險因素進行了大量研究,但綜合性的調查研究較少。本研究對國內外發表的關于我國CRAB醫院感染的危險因素的病例對照研究的相關文獻進行Meta分析,為臨床CRAB感染的預防和控制提供科學依據。
1 資料與方法
1.1 資料來源 計算機檢索數據庫PubMed、Embase、Cochrane、Web of Science、中國知網(CNKI)、維普、萬方、中國生物醫學文獻數據庫(CBM),檢索時間從建庫至2019年5月,未檢索灰色文獻,未限制語種。
1.2 檢索策略 中文檢索式為“鮑曼不動桿菌”OR“鮑氏不動桿菌”AND“碳青霉烯耐藥”OR“耐碳青霉烯鮑曼不動桿菌”OR“耐碳青霉烯類鮑曼不動桿菌”OR“耐碳青霉烯鮑氏不動桿菌”OR“耐碳青霉烯類鮑氏不動桿菌”AND“危險因素”。英文檢索式為“Imipene resistant acinetobacter baumannii”OR“Carbapenems resistant acinetobacter baumannii”AND“risk factors”。
1.3 納入標準 (1)國內外公開發表的關于我國CRAB 醫院感染的危險因素的病例對照研究(casecontrol study,CCS)文獻,原始數據詳細可靠。(2)研究對象:CRAB醫院感染為病例組(CRAB組),CSAB醫院感染為對照組(CSAB 組),納入研究中CRAB 和CSAB的定義均符合2012年版中國鮑曼不動桿菌感染診治與防控專家共識[7]中的診斷標準。(3)包括年齡、性別、入院時APACHE Ⅱ評分、入住ICU、合并基礎疾病(高血壓、糖尿病、惡性腫瘤、慢性肺部疾病、慢性腎功能不全、心血管疾病、腦血管疾病、低蛋白血癥)、侵入性操作(機械通氣、氣管插管/切開、中心靜脈置管、留置導尿管、留置胃管)、前期抗感染治療(碳青酶烯類、3代頭孢菌素類、喹諾酮類、氨基糖苷類、糖肽類)、其他細菌感染、手術、糖皮質激素、全腸外營養、AB感染前住院時間、總住院時間等研究因素。
1.4 排除標準 (1)重復發表及無關文獻。(2)會議摘要、綜述、個案及病例報道。(3)隊列、動物實驗及無對照組的文獻。(4)檢測方法不可靠,數據不全、統計方法有誤。(5)存在研究設計缺陷。(6)包含其他病原體的文獻。(7)AB 定植文獻。(8)聯系作者后仍無法獲取全文的文獻。(9)同一研究樣本的重復文獻。(10)研究人群年齡<16歲的文獻。
1.5 納入文獻的選擇及質量評價 利用EndNote軟件剔除重復文獻,由2名研究者根據納入、排除標準及Cochrane 協作網推薦的Newcastle-OttawaScale(NOS)標準分別對文獻進行篩選和質量評價,意見不同的文獻通過第三方討論解決。
1.6 數據提取和統計學方法 設計統一的表格,由兩位研究者按照統一的表格獨立提取納入文獻相關信息,然后進行交叉核對。使用RevMan5.3 和Stata14.0 軟件進行Meta 分析,二分類變量以比值比(OR)為評價指標,連續變量以均方差(MD)為評價指標,按α=0.05的檢驗水準,效應量范圍用95%置信區間(95%CI)表示;采用χ2檢驗進行異質性評估,當I2<50%時,采用固定效應模型(FE),當I2≥50%時,采用隨機效應模型(RE);選擇敏感性分析觀察結果是否穩定,漏斗圖和Egger線性回歸法分析發表偏倚。
2 結果
2.1 文獻檢索結果 檢索文獻共857 篇,EndNote軟件去重240 篇,人工去重11 篇;閱讀文獻題目及摘要去除會議摘要24 篇,無關文獻542 篇;閱讀全文,根據排除標準去除文獻14篇(其中包括AB定植5篇,綜述1篇,數據不全6篇,同一研究樣本的重復文獻1 篇,研究人群年齡<16 歲的文獻1 篇),最終納入26篇文獻,共3 752例,其中CRAB組1 941例,CSAB組1 811例,文獻篩選流程及結果見圖1。
2.2 納入研究文獻的基本情況和質量分布特征 共納入26個病例對照研究,均采用NOS標準評價質量,基本未描述無應答率,個別文獻未清楚描述組間可比性及暴露因素,但文獻整體質量較高,其中8分有11個研究,7分10個研究,6分3個研究,5分2個研究。共提取32個關于CRAB醫院感染的危險因素,詳見表1。
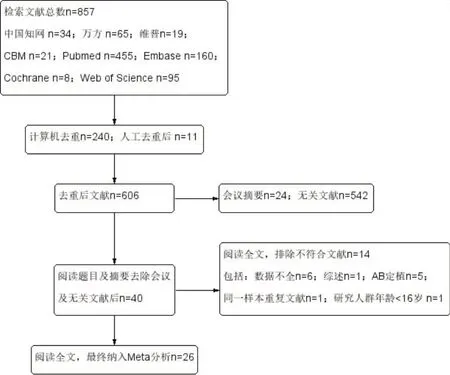
圖1 CRAB醫院感染危險因素Meta分析納入文獻篩選流程圖
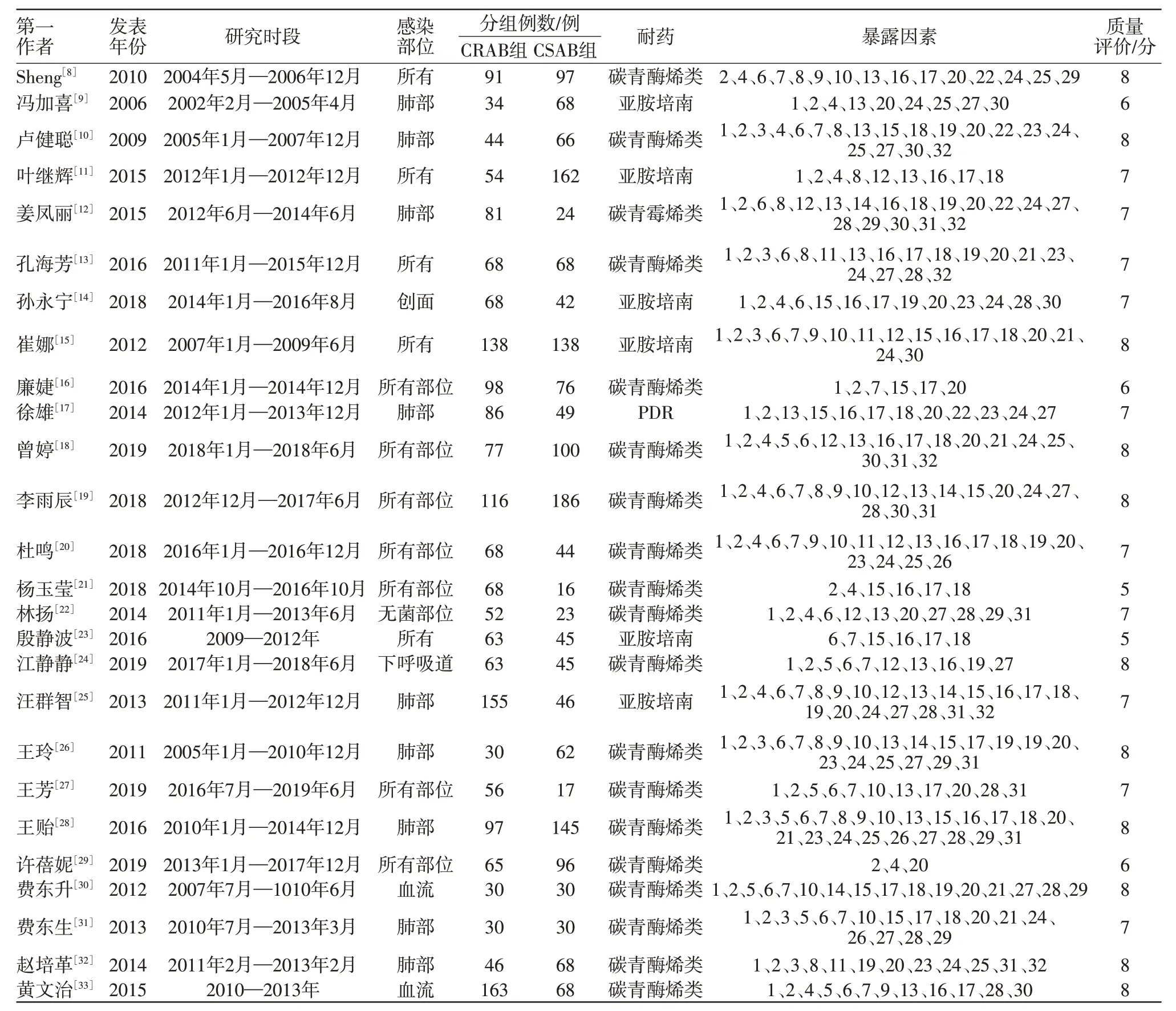
表1 納入文獻(26個病例對照研究)基本情況和質量分布特征
2.3 CRAB 醫院感染的危險因素的Meta 分析結果 根據文獻特征,32 個影響因素可行Meta 分析,結果顯示:年齡、性別、入院時APACHE Ⅱ評分、慢性肺部疾病、慢性腎功能不全、低蛋白血癥、其他細菌感染、機械通氣、機械通氣時間、氣管插管/切開、留置尿管、中心靜脈置管、留置胃管、抗生素聯合應用、前期使用抗菌藥物(包括碳青酶烯類、青霉素類、β 內酰胺酶抑制劑復合制劑、喹諾酮類和糖肽類)、全腸外營養、糖皮質激素、入住ICU、總住院時間、AB感染前住院時間等22 個因素差異有統計學意義(P<0.05),為CRAB醫院感染的危險因素,見表2。
2.4 機械通氣Meta分析森林圖 26篇納入文獻中有17篇探討機械通氣與CRAB醫院感染的相關性,共2 605例,其中CRAB組1 335例,異質性檢驗χ2=82.10,I2=81%。Meta 分析顯示,CRAB 組與 CSAB組機械通氣差異有統計學意義(OR=3.95,95%CI:2.56,6.11,P<0.001),表明機械通氣與CRAB 醫院感染有重要相關性。以機械通氣為例繪制森林圖,見圖2。
2.5 敏感性分析 比較固定效應模型和隨機效應模型下CRAB 醫院感染各危險因素的合并OR/MD值及95%CI,所得結論一致,合并結果敏感性低,較為穩定,見表3。
2.6 發表偏倚分析 對研究文獻≥10篇的影響因素進行漏斗圖檢驗,未見明顯偏倚,其中機械通氣納入的文獻為17 篇,繪制漏斗圖顯示,散點的對癥性良好,Egger線性回歸法定量檢測t=1.72,P=0.106,P>0.05,見圖3。
3 討論
鮑曼不動桿菌對碳青酶烯類藥物的耐藥率呈現明顯上升趨勢,2017年全國耐藥監測報告顯示[5],鮑曼不動桿菌占革蘭陰性菌分離的10.2%,其中全國平均56.1%對碳青酶烯類藥物耐藥,55.5%對亞胺培南耐藥。鮑曼不動桿菌耐碳青霉烯類藥物機制主要包括產生碳青霉烯酶、OMPs表達下調或缺如、主動外排系統(Ade ABC和Ade DE)等、青霉素結合蛋白親和力降低[34]。碳青霉烯酶的產生是最常見的機制之一。碳青霉烯酶包括A、B和D三類,其中D類酶,即苯唑西林酶(OXA型酶)包括OXA-23-like、OXA-24-like 、OXA-51-like、OXA-58、OXA-143-like 和 OXA-235-like等亞型,是鮑曼不動桿菌中最常見的碳青霉烯酶[35]。根據明德松等[36]對我國鮑曼不動桿菌耐碳青霉烯類藥物機制的Meta分析,我國鮑曼不動桿菌耐碳青霉烯類藥物機制以外膜蛋白缺失和存在OXA-51、OXA-23基因及Ade ABC外排系統為主。
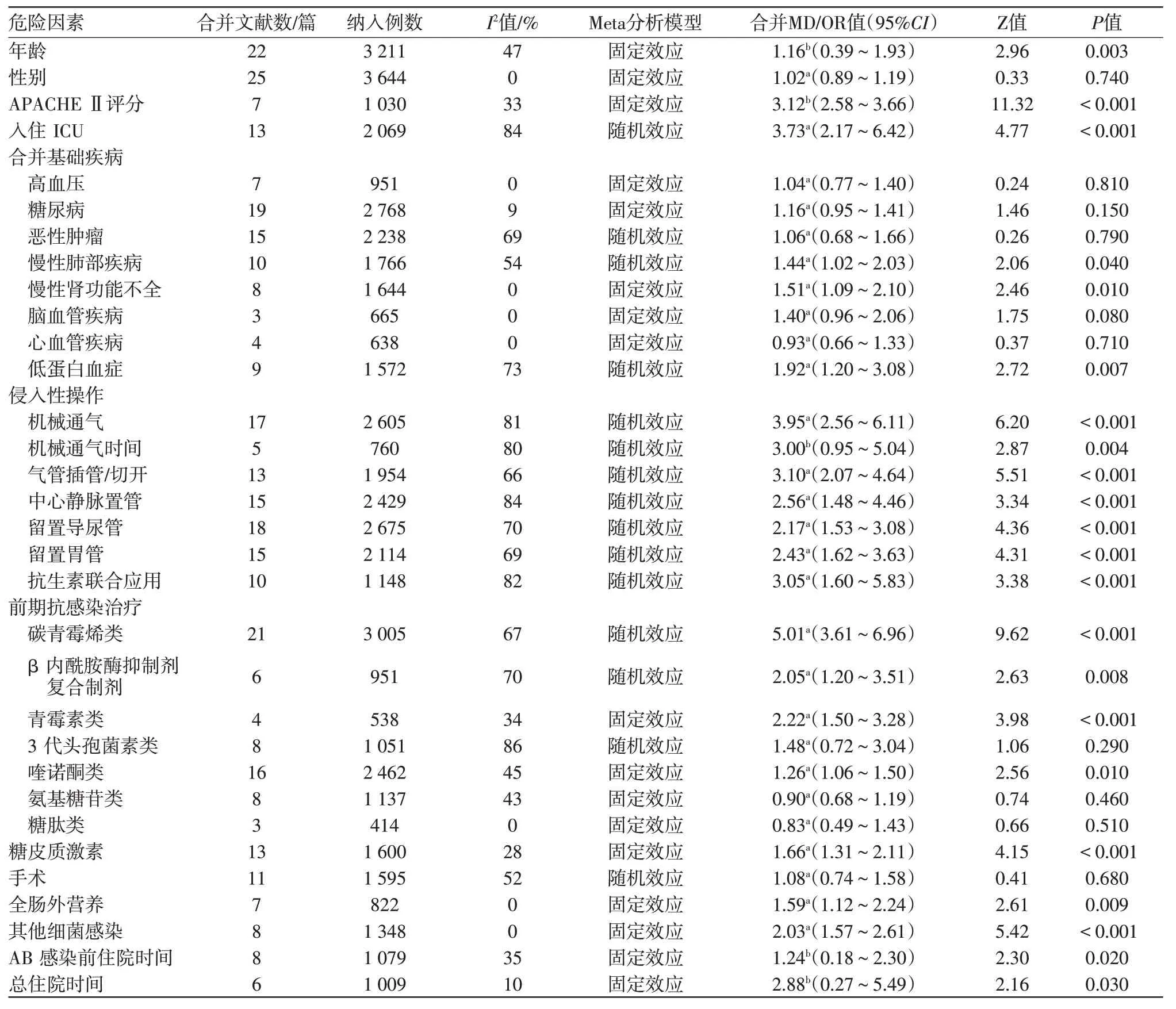
表2 我國CRAB醫院感染的危險因素的Meta分析結果
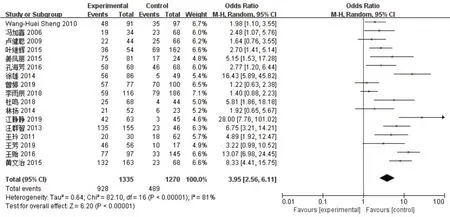
圖2 Meta分析機械通氣森林圖
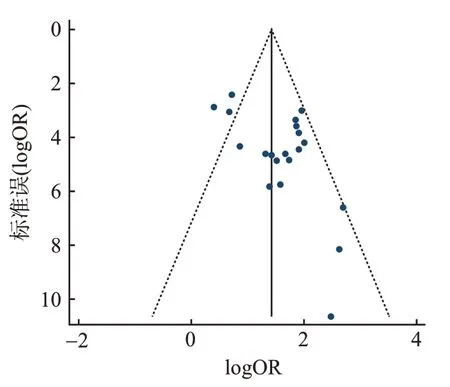
圖3 文獻發表偏倚漏斗圖
本文納入的研究中僅楊玉瑩等[21]一項研究對耐藥基因進行檢測,研究顯示68株碳青霉烯耐藥菌株中所有菌株均檢出OXA-51-like基因,檢出OXA-23-like基因28株,檢出率較高,這與過去研究一致[36-37]。
根據以往的研究,CRAB 醫院感染的主要危險因素是疾病嚴重程度[6,38-39]、嚴重基礎疾病[40-41]、入住監護室(ICU)[40-42]、接受機械通氣[40-41]、侵入性操作[40-41]、前期使用抗菌藥物治療[40-42]。本文 Meta 分析得出前期使用碳青霉烯類抗生素是CRAB醫院感染的危險因素,這最有可能與抗生素的選擇壓力有關,與 Baran 等[6]的觀點一致。Cunha[43]和 Tsai 等[44]研究發現CRAB感染與前期碳青酶烯類抗菌藥物的使用比例和累積劑量有關。在Chusri等[45]關于抗生素暴露和使用時間對CRAB感染的影響的一項病例對照研究中,短時間(<3 d)的碳青霉烯類暴露便會明顯增加CRAB 感染的風險。與此觀點相一致的是,我們發現窄譜抗生素,如糖肽類、第三代頭孢菌素,在本研究中不是CRAB 醫院感染的危險因素。鮑曼不動桿菌與其他致病菌的混合感染增加了CRAB 感染的風險,這可能與需要使用廣譜抗生素有一定的關系。在本研究中,使用氟喹諾酮類和β內酰胺酶抑制劑復合制劑也增加了CRAB感染的風險,這與Djordjevic等[38]研究一致。使用這些藥物有選擇壓力,促進攜帶多藥耐藥的質粒、轉座子、整合子等遺傳物質的細菌的生長,當這些物質被傳遞給鮑曼不動桿菌時,會導致CRAB感染[45]。
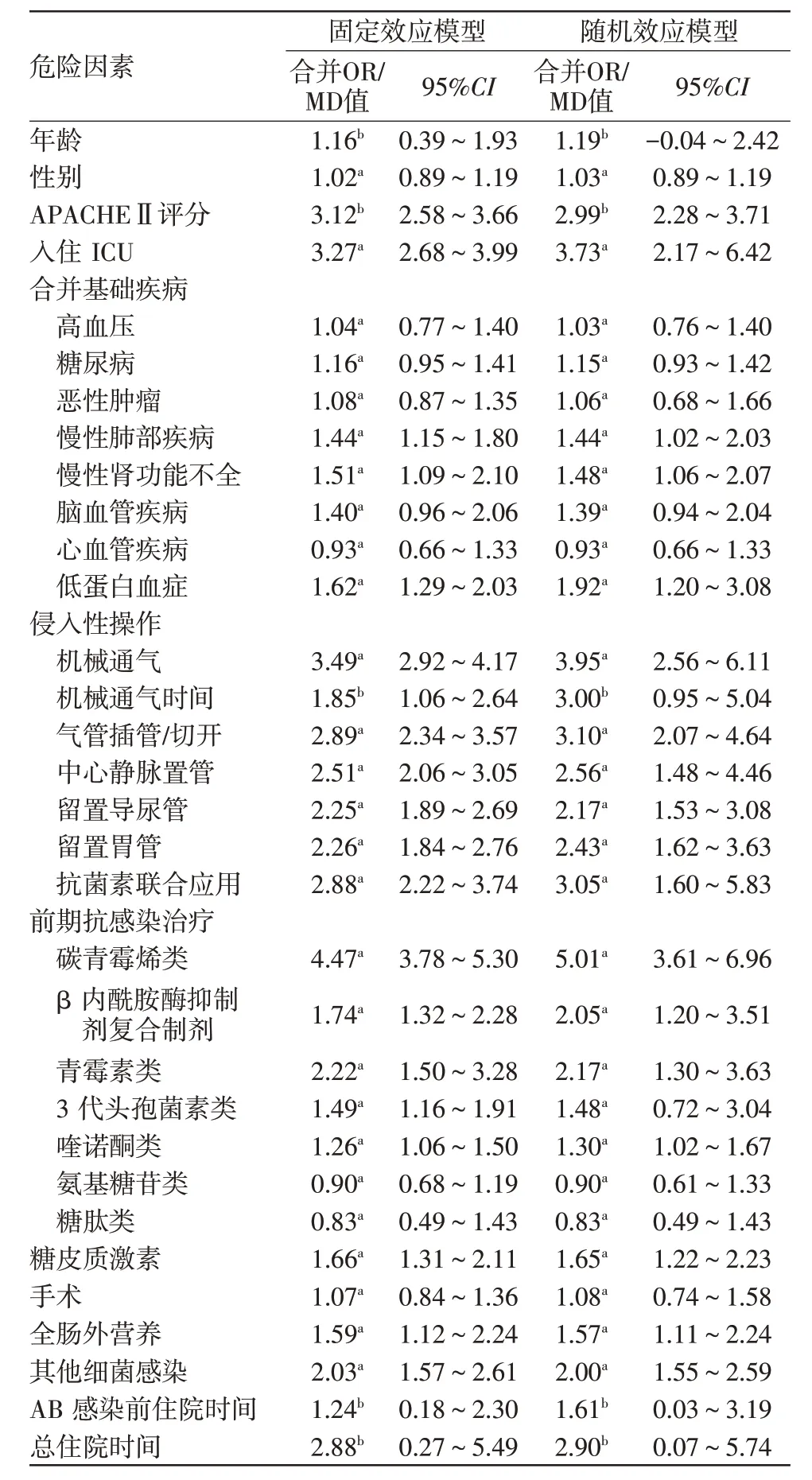
表3 危險因素的敏感分析結果
入住ICU是多方公認的CRAB醫院感染的危險因素[6-7,38-39],與ICU病人病情危重,APACHE Ⅱ評分高,合并嚴重基礎疾病,接受侵入性操作和需要廣譜抗生素治療等有關[7]。
基礎疾病對CRAB 醫院感染的影響,大家意見不一致。在Routsi等[46]的研究中并未發現慢性肺部疾病和慢性腎功能不全與CRAB 感染風險增加有關。與其他研究不同,慢性肺部疾病和慢性腎功能不全是本研究的重要危險因素。頻繁住院、使用抗生素可能是慢性肺部疾病病人CRAB感染率高的原因之一。免疫缺陷和免疫低下病人更容易感染CRAB[47]。慢性腎功能不全病人血漿白蛋白缺乏,營養狀況差,且部分需接受免疫抑制劑和糖皮質激素治療,免疫力低下,機體對病原菌的反應能力下降,有利于病原菌的侵入。還與慢性腎功能不全的病人大部分需接受維持性腎替代治療有關[6,39]。
有報道認為感染CRAB與病人接受各種侵入性操作有關[6,38-39]。本文Meta分析得出機械通氣、氣管插管/切開是CRAB醫院感染的重要危險因素。有研究顯示[48],使用呼吸機2 d和7 d后管道細菌污染率分別為21.01%和71.43%,氣管切開或插管后氣道黏膜屏障破壞,氣道纖毛黏液系統的清除能力減弱,上呼吸道有效的防御功能下降,有創機械通氣留置插管、使用鎮靜藥物等因素導致病人咳痰功能障礙,加之吸痰等操作增加了CRAB醫院感染的機會。當機械通氣時間在1周以上,CRAB 感染率為15%~24%;當機械通氣時間在兩周以上則感染率高達50%以上[49]。因此機械通氣時間長的病人更容易發生CRAB感染。留置尿管、留置胃管、中心靜脈置管等侵入性操作破壞皮膚黏膜屏障,防御能力降低,是CRAB醫院感染的危險因素,Dizbay等[39]也有同樣的報道。特別是全腸外營養時需要靜脈置管,且腸道黏膜屏障功能降低,CRAB更容易入侵機體。
綜上所述,鮑曼不動桿菌耐藥率高,治療難度大。臨床工作中應該關注基礎疾病的治療,規范侵入性操作,合理選用抗菌藥物等。本研究篩選出關于CRAB 感染的各項危險因素,可為CRAB 醫院感染的預防和控制提供較好的臨床指導。但未納入國外文獻和灰色文獻,可能存在一定的局限性。

