微創顱內血腫清除術聯合術后尿激酶溶解治療基底核區高血壓腦出血的效果及對神經功能、預后的影響研究
李少泉,彭文龍,張 維,白麗梅,鄭志霞,于金然
高血壓腦出血(hypertensive intracerebral hemorrhage,HICH)是指非外傷性、腦血管畸形、腦動脈瘤或血液系統等疾病時,因血壓升高導致腦內血管破裂出血的一種疾病[1]。HICH絕大多數是高血壓病伴發的腦小動脈病變在血壓驟升時破裂所致;是高血壓病最嚴重的并發癥,男性發病率稍高,多見于50~70歲中、老年人,高發部位為基底核區,但近年來年輕患者發病率有上升趨勢[2]。
及時有效降低顱內壓及緩解顱內血腫對周圍正常腦組織的壓迫效應是HICH患者搶救的重要原則[3]。既往臨床對HICH開展治療所采取的方式主要為傳統開顱血腫清除去骨瓣減壓術,該術式具有術野清晰、能及時清除血凝塊、術后腦功能恢復佳等優點,但其會對患者造成較大的手術創傷,不利于其術后康復[4]。近年來,隨著微創技術的飛速發展,微創顱內血腫清除術憑借微創、對腦組織保護效果好、術后恢復快等優點已成為臨床治療HICH的重要手段,并取得了較滿意的臨床療效[5]。但微創顱內血腫清除術也難以將所有血腫清除,殘留血腫仍然可以導致局部水腫及炎性反應,可能會對患者預后造成不利影響[6]。文獻報道,術后給予尿激酶溶解治療可直接作用于內源性纖維蛋白溶解系統,促進血腫液化引流,使血腫能更快地被吸收,縮短患者病程[7]。
尿激酶是一種酶蛋白,可有效提高血管人脂聯素酶活性,抑制血小板聚集并預防血栓形成,作用于顱內血腫可有效促進血腫溶解并避免對周圍腦功能區造成影響[8]。故此,本文以2016年4月—2018年4月我院收治的80例HICH患者為研究對象,對比觀察微創顱內血腫清除術聯合術后尿激酶溶解治療基底核區HICH的效果及對神經功能、預后的影響,旨在更好地指導臨床治療。現報告如下。
1 資料與方法
1.1納入及排除標準
1.1.1納入標準:符合中華醫學會制定的HICH診斷標準[9];高血壓病史≥5年;年齡>40歲;入院時頭顱CT示顱內出血部位位于基底核區,且出血量30~50 ml;入院時格拉斯哥昏迷量表(Glasgow coma scale, GCS)評分8~14分;發病后2 h內就診,具有手術適應證;臨床資料完整。
1.1.2排除標準:伴腦干功能衰竭者;伴凝血系統疾病及嚴重出血傾向者,近1個月內服用抗凝或促凝藥物者;因顱內動脈瘤及動靜脈畸形引起血腫者;伴心肝腎等重要臟器功能障礙者;伴活動性感染、自身免疫性疾病者;有顱內手術史者;臨床資料欠缺者。本研究經醫院倫理委員會審批同意。
1.2一般資料 選取2016年4月—2018年4月我院收治的80例HICH患者為研究對象,男49例,女31例;年齡45~68(62.2±6.0)歲;吸煙史29例;高血壓病史6~17(11.3±5.4)年;顱內出血量32~49(43.7±5.1)ml;體重指數為20.1~25.4(22.2±1.5)kg/m2;收縮壓為148.4~185.3(162.5±16.8)mmHg;舒張壓為94.7~118.5(96.3±4.4)mmHg。根據治療方法分為觀察組和對照組,每組40例。觀察組采用微創顱內血腫清除術聯合術后尿激酶溶解治療;對照組采用傳統開顱血腫清除去骨瓣減壓術治療。2組年齡、性別、吸煙史等一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 2組基底核區HICH患者一般資料比較
1.3治療方法
1.3.1常規治療方法:2組入院后均予吸氧、糾正水電解質紊亂和酸堿失衡、脫水降顱壓、調控血壓等常規治療。同時密切觀察患者的生命體征并完善術前相關檢查;均于入院12 h內手術,手術均由同一組醫師施行。
1.3.2觀察組采用微創顱內血腫清除術聯合術后尿激酶溶解治療:術前行頭顱CT掃描確定血腫最大層面,以此中心為顱表穿刺點,注意避開重要功能區及大血管,測量血腫最大層面中心與顱表穿刺點的距離,選擇長度合適的YL-1型一次性顱內血腫穿刺針(北京福特有限責任公司生產)。2%利多卡因局部麻醉,患者取仰臥位,頭顱偏向健側,將鉆芯套入穿刺針里并固定,沿穿刺點垂直或平行矢狀面鉆入,鉆透顱骨后用塑料針芯替換金屬內芯,待穿刺針穿刺血腫腔成功后,置入多側孔軟性硅膠管,頭皮下潛行3 cm將引流管固定并緩慢抽吸。一般首次抽吸總出血量1/3即可,再經血腫穿刺針注入0.9%氯化鈉注射液反復沖洗至沖洗液清亮,于三通閥處接引流袋,術畢。術后12 h將注射用尿激酶(南京南大藥業有限責任公司生產,國藥準字H20046252)3萬U溶于0.9%氯化鈉注射液4 ml中注入血腫腔,關閉引流管4 h后開放,每日2~3次,每次間隔6 h。治療過程中及時復查頭顱CT動態,了解血腫消除情況,并根據結果調整引流管留置深度,引流7 d后拔除引流管。術后予降血壓藥物維持血壓穩定,必要時加用甘露醇及呋塞米等脫水藥降顱壓,以減少腦水腫和再出血的發生。
1.3.3對照組采用傳統開顱血腫清除去骨瓣減壓術治療:患者氣管插管全麻,取仰臥位,頭顱偏向健側。于顳部做一長3~5 cm馬蹄形切口,常規切開硬膜,并于顳中回或顳上回做一3 cm皮質切口,電凝止血后到達病灶處,用吸引器將血凝塊充分吸除。同時于血腫腔內常規置入引流管,去除骨瓣,術后持續引流3~5 d。術后處理措施同觀察組。
1.4觀察指標
1.4.1臨床療效:顯效為治療后1周復查頭顱CT示顱內血腫較前減少≥2/3,病殘程度0級,生活可自理;有效為治療后1周復查頭顱CT示顱內血腫較前減少1/3~2/3,占位效應減輕,生活一定程度自理;無效為治療后1周復查頭顱CT示顱內血腫較前減少<1/3,生活不能自理,病情加重甚至死亡[10]。總有效率=(顯效+有效)/總例數×100%。
1.4.2神經功能缺損評分:2組治療前及治療后14 d參照美國國立衛生研究院卒中量表(national institute of health stroke scale, NIHSS)評估神經功能缺損程度,該量表包括水平凝視功能、意識、面肌、語言、手肌力、上肢肌力、下肢肌力、步行能力8個項目,評分越高表示神經功能缺損程度越重[11]。
1.4.3生活能力評估:2組治療前及治療后6個月采用Barthel指數來評估日常生活能力恢復情況。Barthel量表包括飲食、修飾、洗澡、如廁、控制大小便、穿衣、床椅轉移、平地行走、上下樓梯等項目,每個項目0~15分,分值越高說明患者日常的生活能力越好[12]。
1.4.4并發癥:治療后1個月比較2組尿路感染、肺部感染、顱內感染、消化系統出血、深靜脈血栓形成等發生情況。
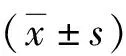
2 結果
2.1臨床療效比較 觀察組總有效率高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組基底核區HICH患者臨床療效比較[例(%)]
2.2NIHSS評分比較 2組治療前NIHSS評分比較差異無統計學意義(P>0.05)。2組治療后NIHSS評分均較治療前降低,且觀察組低于對照組(P<0.05)。見表3。
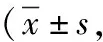
表3 2組基底核區HICH患者治療前后NIHSS評分比較分)
2.3Barthel指數比較 2組治療前Barthel指數比較差異無統計學意義(P>0.05)。2組治療后Barthel指數均較治療前升高,且觀察組高于對照組(P<0.05)。見表4。
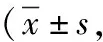
表4 2組基底核區HICH治療前后Barthel指數比較分)
2.4并發癥比較 觀察組并發癥總發生率低于對照組,差異有統計學意義(P<0.05)。見表5。

表5 2組基底核區HICH并發癥發生情況比較[例(%)]
3 討論
HICH的發病率在腦血管病中僅次于腦梗死,位居第二位,但病死率卻占腦血管疾病的首位。高血壓所致腦小動脈的微型動脈瘤或玻璃樣變,是腦血管破裂出血的病理基礎[13-15]。臨床資料表明,HICH患者多存在顱內壓升高現象,其原因是血腫的占位效應、繼發性腦水腫和腦脊液循環梗阻導致的急性梗阻性腦積水[16]。顱內壓升高是HICH患者死亡的重要原因,同時也是出血后引起血壓持續升高的主要原因。
既往對于血腫量≥30 ml的HICH患者常采用手術治療,手術的目的是清除血腫和減壓,從而緩解血腫對腦組織的壓迫及改善腦部血流動力學,解除威脅生命的腦疝并盡可能減少后遺癥的發生。既往HICH的主要術式為開顱血腫清除去骨瓣減壓術,雖然其手術視野廣,電凝止血效果好,術后再出血率較低;但該術式創傷較大,尤其對于年紀較大的患者,體質和臟器功能代償能力均較差,手術風險較大[17-19];此外,術中可能對腦部血管造成刺激,引發神經二次損傷。近年來,隨著微創技術的飛速發展,微創顱內血腫清除術憑借微創、對腦組織保護效果好、術后恢復快等優點已成為臨床治療HICH的重要手段,并取得了較滿意的臨床療效[20]。文獻報道,與傳統開顱血腫清除去骨瓣減壓術相比,微創顱內血腫清除術手術時間短,損傷小,對腦深部血腫、年老體弱、一般情況差的患者非常適用,適應證較廣[21]。但微創顱內血腫清除術也難以將所有血腫清除,殘留血腫仍然可以導致局部水腫及炎性反應,可能會對患者預后造成不利影響。
近年研究顯示,術后給予尿激酶溶解可直接作用于內源性纖維蛋白溶解系統,促進血腫液化引流,有效溶解血腫,縮短HICH患者的病程[22]。尿激酶是由人尿或人腎培養物制成的一種蛋白酶,是一種非選擇性纖溶酶原激活劑,能激活血液中的纖維蛋白酶原,快速消耗血腫內纖維蛋白原以溶解血腫;而纖維蛋白酶原還能進一步對纖維蛋白原、凝血因子Ⅴ和凝血因子Ⅷ等進行降解,增進血栓溶解的同時還有利于神經功能恢復。有學者發現,HICH患者行微創顱內血腫清除時,先抽取血腫量的1/3左右,可在第一時間緩解對神經的壓迫,保護神經功能;后通過連續性向血腫腔內注入尿激酶,進一步使血腫液化,再通過引流的方式可以最大化的清除腦部血腫[23-25]。本研究結果顯示,觀察組治療總有效率高于對照組,2組治療后NIHSS評分、Barthel指數均改善,且觀察組改善程度顯著優于對照組;觀察組并發癥發生率低于對照組。提示微創顱內血腫清除術聯合術后尿激酶溶解治療基底核區HICH效果好,安全性佳。
綜上所述,微創顱內血腫清除術聯合術后尿激酶溶解治療基底核區HICH可提高臨床療效,有利于患者神經功能、日常生活能力恢復,且治療安全性較好。

