子宮內(nèi)膜癌患者生存情況及其與臨床病理特征和相關(guān)免疫組化因子的相關(guān)性
練夢南 韋有生 姚德生
(1 廣西南寧市第八人民醫(yī)院婦科,南寧市 530001,電子郵箱:871272325@qq.com;2 廣西醫(yī)科大學附屬腫瘤醫(yī)院婦瘤科,南寧市 530021)
子宮內(nèi)膜癌是女性常見的生殖系統(tǒng)惡性腫瘤。多數(shù)子宮內(nèi)膜癌患者早期可出現(xiàn)明顯異常陰道出血或排液[1],此時腫瘤病變尚局限于子宮體內(nèi),通過手術(shù)治療可獲得較好的療效。但術(shù)后仍有20%的患者可能會復發(fā),預后不良,這嚴重威脅患者的生命健康[2]。目前,臨床上使用單一臨床病理學指標評估子宮內(nèi)膜癌患者的術(shù)后療效具有一定的局限性。因此,尋找新指標用于綜合評估和預測子宮內(nèi)膜癌患者的術(shù)后病情和生存情況,對提高患者生存率以及改善疾病預后具有重要意義。本研究隨訪409例子宮內(nèi)膜癌術(shù)后患者,分析子宮內(nèi)膜癌患者術(shù)后生存的影響因素,旨在為臨床評估子宮內(nèi)膜癌患者術(shù)后病情、預測生存結(jié)局提供參考依據(jù)。
1 資料與方法
1.1 臨床資料 選取2010年1月至2016年12月在廣西醫(yī)科大學附屬腫瘤醫(yī)院婦瘤科住院治療的409例子宮內(nèi)膜癌患者作為研究對象。納入標準:(1)病理診斷為原發(fā)性子宮內(nèi)膜癌;(2)行擇期手術(shù)治療;(3)有免疫組化結(jié)果;(4)知情同意并接受隨訪。排除標準:(1)合并其他系統(tǒng)惡性腫瘤;(2)存在其他器官腫瘤轉(zhuǎn)移癌;(3)首次治療為放化療或激素治療;(4)信息不全。
1.2 研究方法
1.2.1 治療方法:根據(jù)2009年國際婦產(chǎn)科聯(lián)盟分期選擇手術(shù)方式。其中開腹手術(shù)157例(38.4%),腹腔鏡下手術(shù)252例(61.6%);筋膜外全子宮+雙附件切除術(shù)+雙側(cè)盆腔淋巴結(jié)(聯(lián)合腹主動脈旁淋巴結(jié))切除術(shù)72例(17.6%),次廣泛全子宮/廣泛全子宮+雙側(cè)附件切除術(shù)+ 雙側(cè)盆腔淋巴結(jié)(聯(lián)合腹主動脈旁淋巴結(jié))切除術(shù)327例(80.0%),腫瘤細胞減滅術(shù)9例(7.2%),1例(0.2%)Ⅰa期子宮內(nèi)膜腺癌患者要求保留生育功能,行子宮內(nèi)膜病灶切除術(shù)。此外,術(shù)后根據(jù)患者的綜合情況給予輔助治療,包括內(nèi)分泌治療、化療、放療或聯(lián)合輔助治療。
1.2.2 免疫指標檢測:采用免疫組化En Vision法檢測雌激素受體(estrogen receptor,ER)、孕激素受體(progesterone receptor,PR)、細胞增殖抗原Ki-67、腫瘤抑制基因P53蛋白表達。ER、PR試劑盒購買自羅氏(上海)產(chǎn)品有限公司(批號:G03420、批號:F27627),Ki-67、P53試劑盒購買自福州邁新生物技術(shù)開發(fā)有限公司(批號:2007220672C3、批號:2006240674C3)。每張石蠟切片制片厚度為4 μm,常規(guī)行蘇木精-伊紅染色后觀察結(jié)果,隨后應用免疫組化En Vision法檢測ER、PR、Ki-67和P53蛋白的表達情況。陽性判斷標準:在高倍鏡下觀察,細胞核為黃褐色提示ER、PR、Ki-67、P53陽性表達。隨機選擇5個高倍視野,陽性細胞數(shù)與同種類細胞數(shù)的比值>10%則可判斷為陽性。
1.2.3 隨訪:安排專人進行電話隨訪及病例查詢,并對患者臨床和隨訪信息進行收集、整理。患者出院后3年內(nèi)每3個月隨訪1次,出院后3~5年每6個月隨訪1次,出院后5年以上每年隨訪1次,直至隨訪截止或終止發(fā)生事件。隨訪時間以術(shù)后第2天開始算,截止時間為2018年12月31日,當患者因子宮內(nèi)膜癌發(fā)生死亡,則認為疾病結(jié)局不良。
1.2.4 臨床資料收集:收集研究對象人口學、臨床病理、免疫組化和術(shù)后隨訪生存信息。人口學信息包括年齡、體質(zhì)指數(shù)、是否絕經(jīng)、孕產(chǎn)史等;臨床病理指標包括病理類型、手術(shù)-病理分期、腫瘤直徑、是否發(fā)生淋巴脈管間隙浸潤、組織學分級、肌層浸潤深度、是否發(fā)生淋巴結(jié)轉(zhuǎn)移、手術(shù)治療途徑等。
1.3 統(tǒng)計學分析 采用SPSS 25.0軟件進行統(tǒng)計學分析。計量資料以(x±s)表示;計數(shù)資料以例數(shù)(百分比)表示,組間比較采用χ2檢驗;生存分析采用壽命表法計算生存率,影響因素分析采用Cox回歸模型。以P<0.05為差異具有統(tǒng)計學意義。
2 結(jié) 果
2.1 409例子宮內(nèi)膜癌患者基本信息 409例子宮內(nèi)膜癌患者年齡26~76歲,體質(zhì)指數(shù)14.8~43.8 kg/m2,其他基本資料見表1。
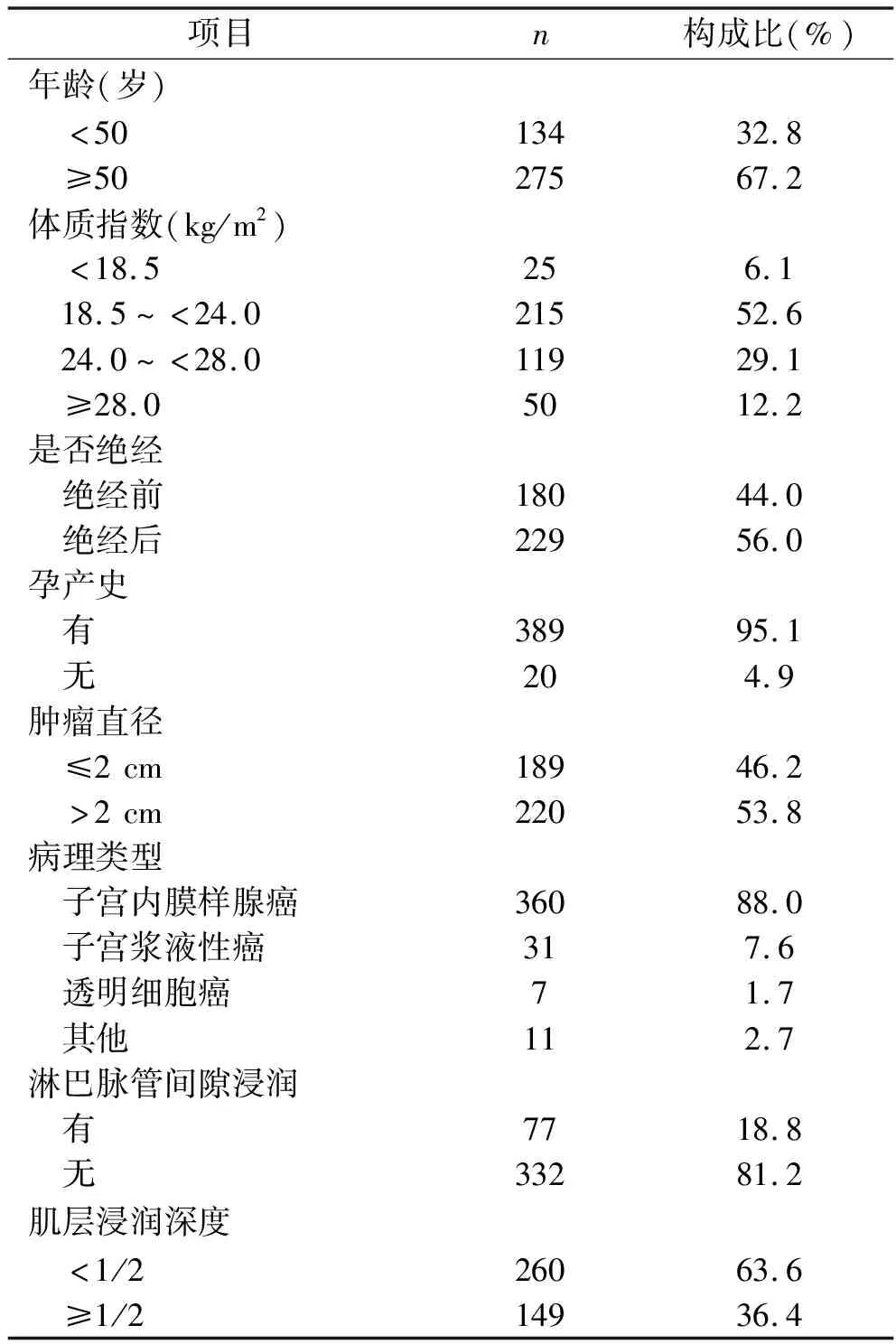
表1 409例子宮內(nèi)膜癌患者基本信息
2.2 409例子宮內(nèi)膜癌患者的生存情況 409例子宮內(nèi)膜癌患者隨訪時間為0~108個月(0個月指死亡時間<1個月),中位隨訪時間為60個月,中位生存時間為96個月;死亡57例,1年、3年、5年生存率分別為98.0%、92.0%和83.0%。見圖1。
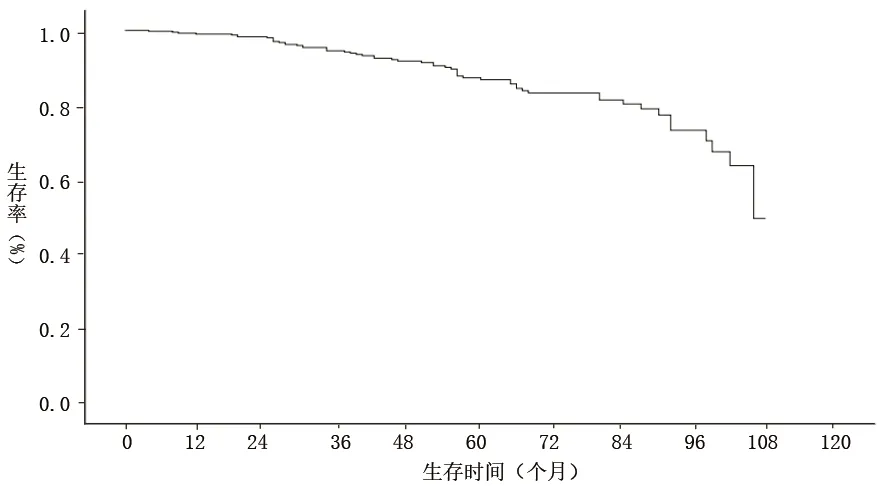
圖1 409例子宮內(nèi)膜癌患者的生存情況
2.3 影響子宮內(nèi)膜癌患者生存的單因素Cox分析 以年齡、體質(zhì)指數(shù)等16個指標為自變量,以生存情況為因變量,進行Cox回歸分析,變量賦值見表2。單因素分析結(jié)果顯示,年齡、體質(zhì)指數(shù)、是否絕經(jīng)、病理類型、TNM分期、腫瘤直徑、肌層浸潤深度、組織學分化程度、淋巴結(jié)轉(zhuǎn)移、淋巴脈管間隙浸潤以及癌組織中ER、PR、P53表達情況是子宮內(nèi)膜癌患者生存的影響因素(均P<0.05),見表3。

表2 變量賦值情況
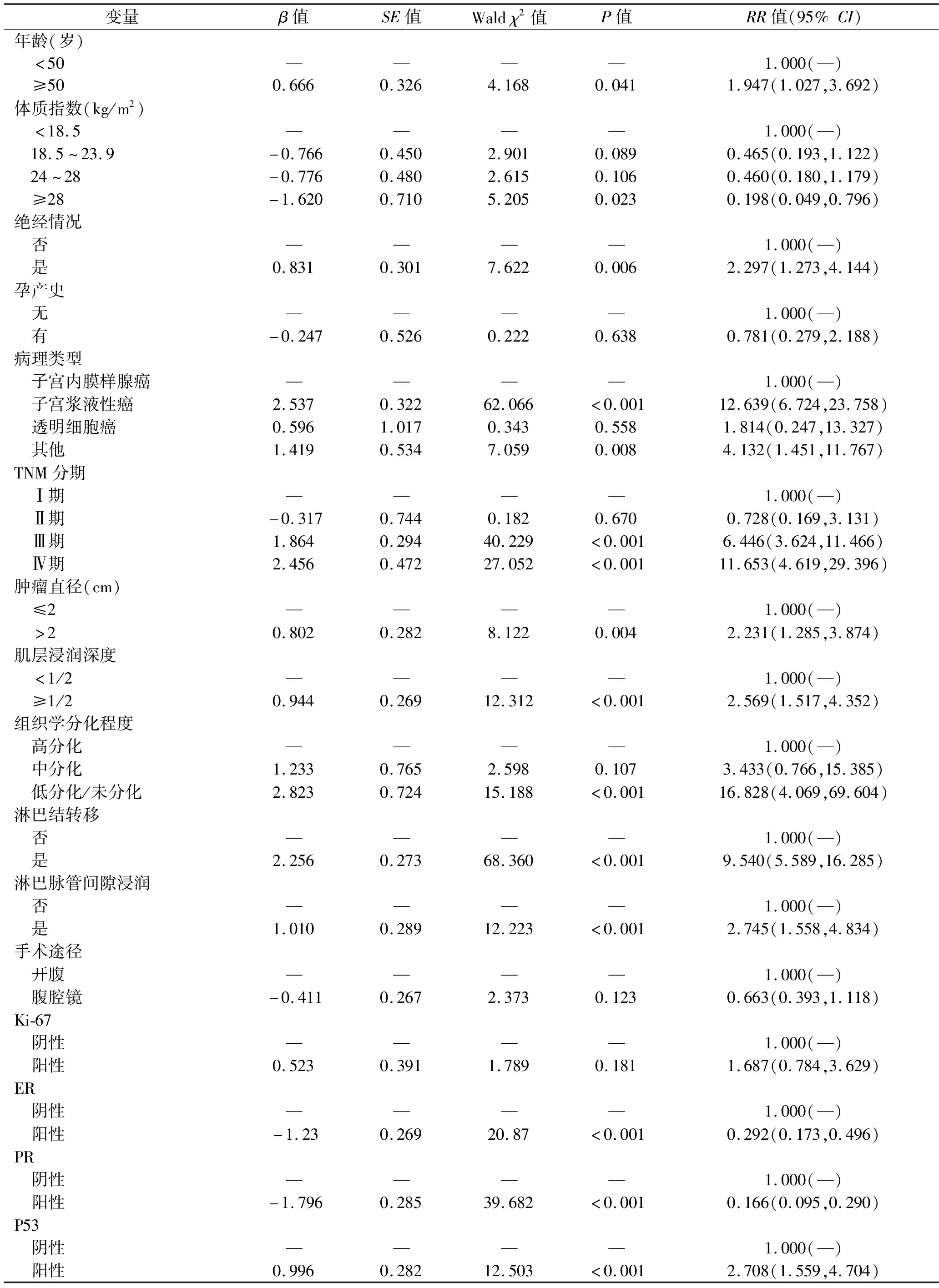
表3 子宮內(nèi)膜癌患者生存影響因素的單因素Cox分析
2.4 子宮內(nèi)膜癌患者生存影響因素的多因素Cox分析 將單因素分析差異具有統(tǒng)計學意義的因素納入多因素Cox回歸模型,賦值同表2。結(jié)果顯示,病理類型、組織學分化程度、淋巴結(jié)轉(zhuǎn)移、PR和P53表達情況是子宮內(nèi)膜癌患者生存的獨立影響因素(均P<0.05),見表4。不同病理特征及免疫組化因子表達情況的患者生存曲線見圖2~6。
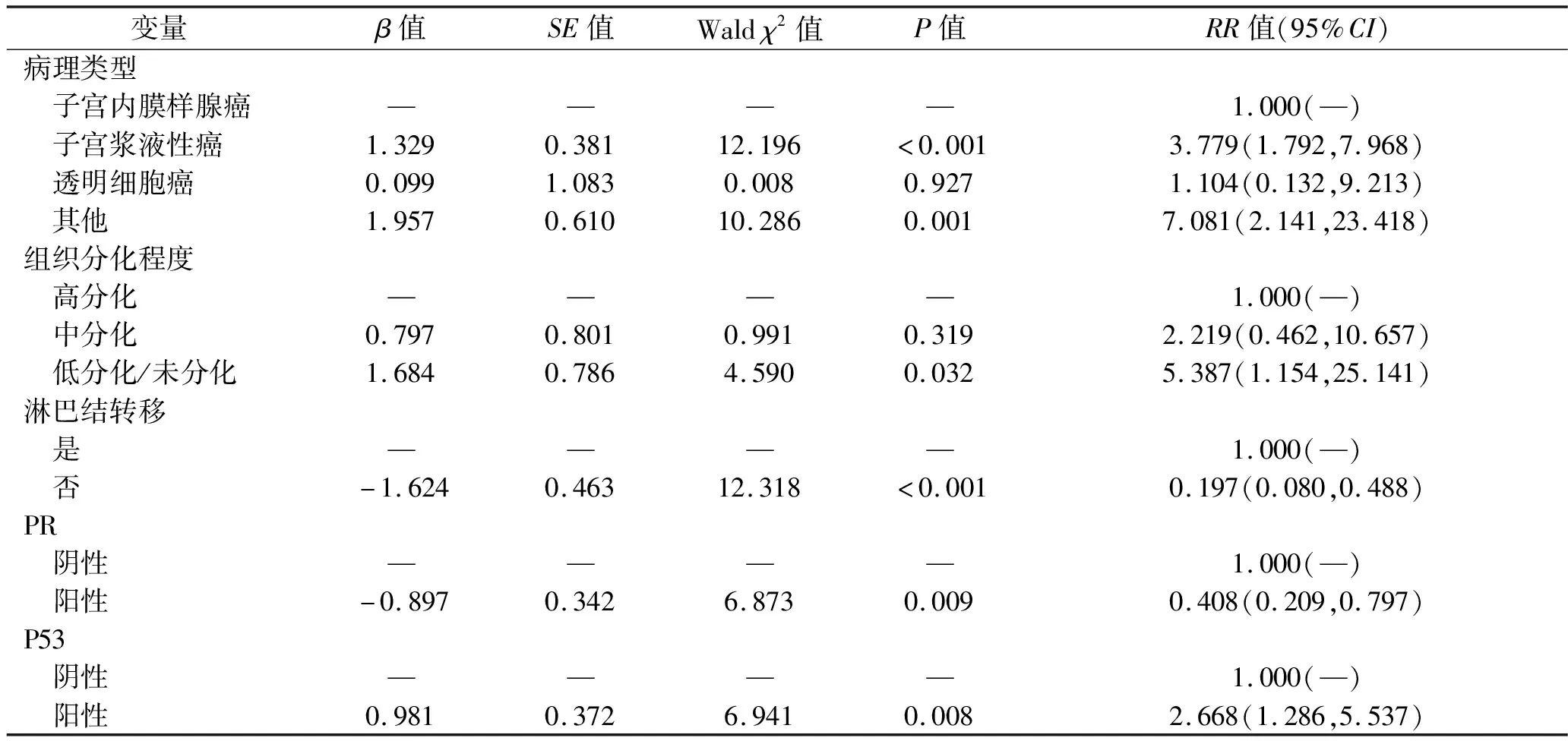
表4 子宮內(nèi)膜癌患者生存影響因素的多因素Cox回歸分析
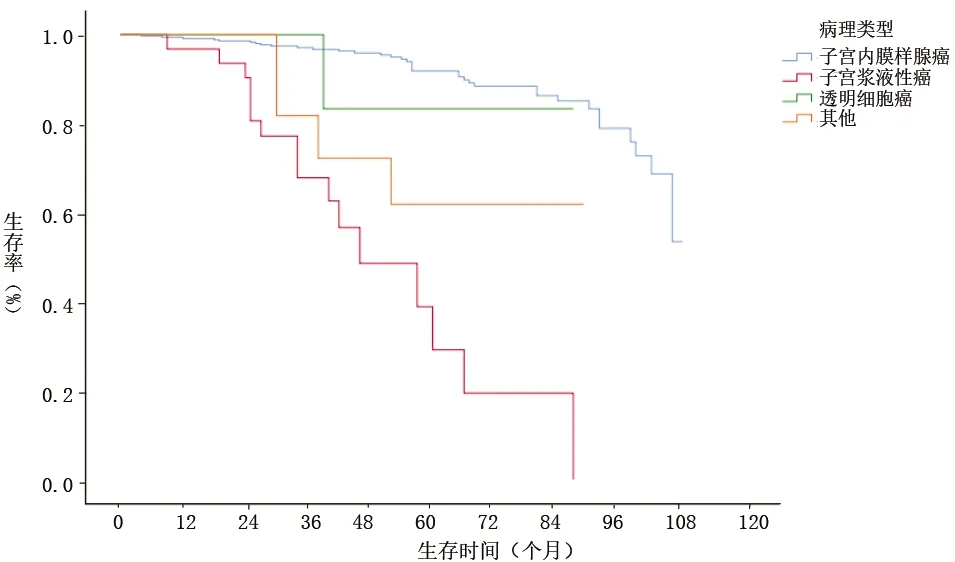
圖2 不同病理分型的子宮內(nèi)膜癌患者生存曲線
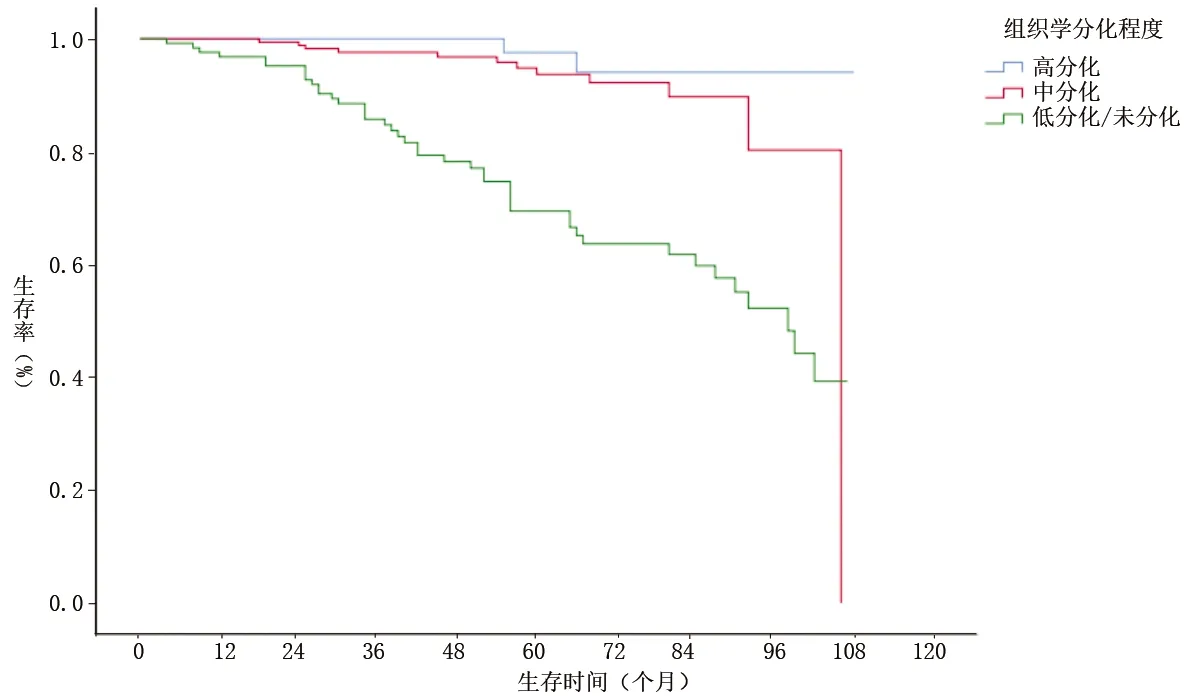
圖3 不同組織分化程度的子宮內(nèi)膜癌患者生存曲線
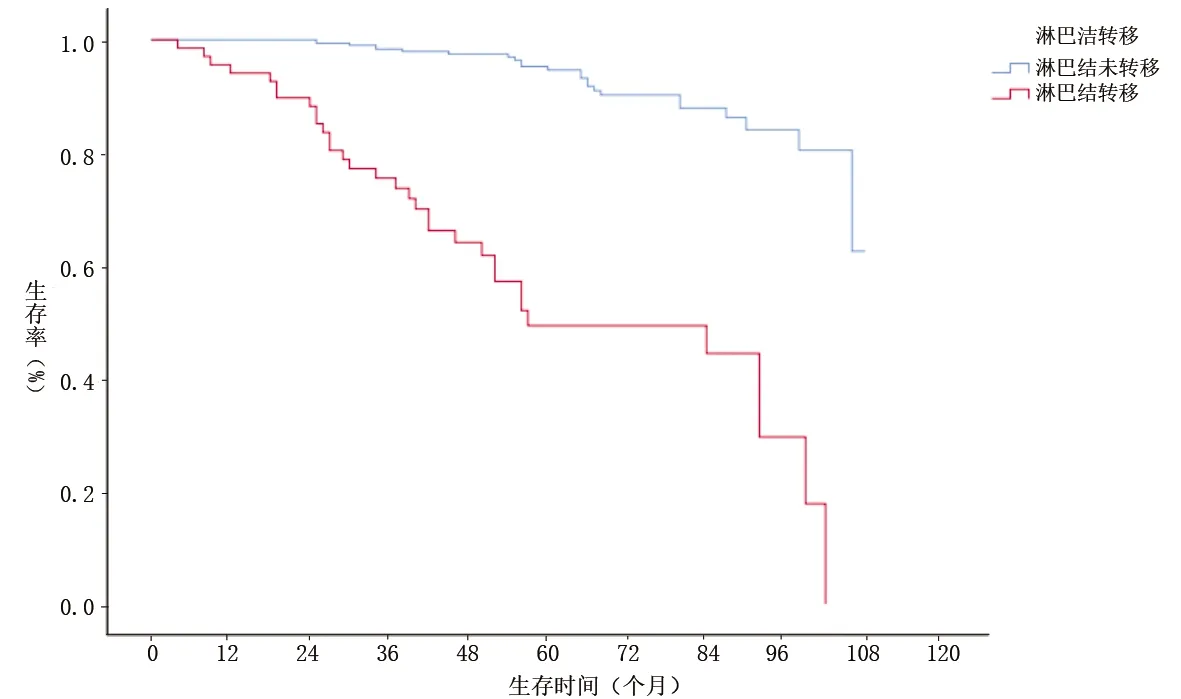
圖4 淋巴結(jié)轉(zhuǎn)移和無轉(zhuǎn)移的子宮內(nèi)膜癌患者生存曲線
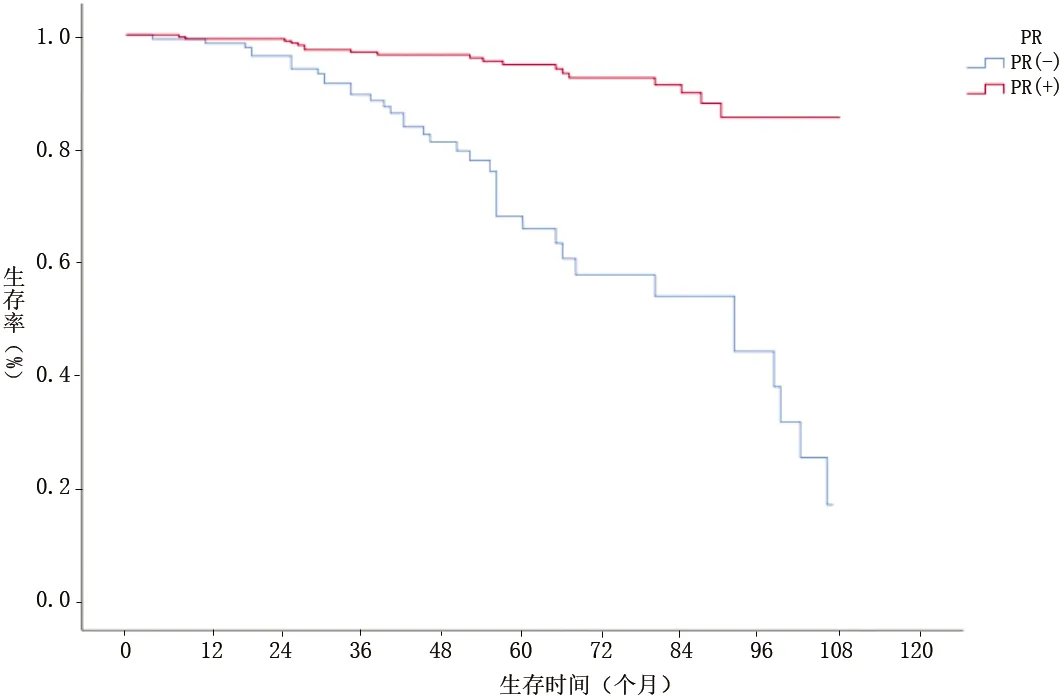
圖5 不同PR表達情況的子宮內(nèi)膜癌患者生存曲線
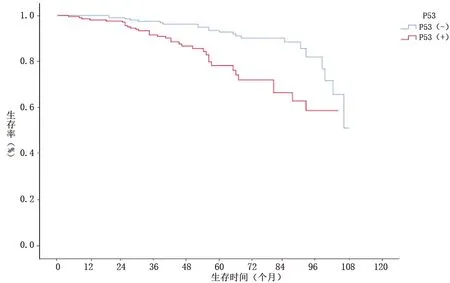
圖6 不同P53表達情況的子宮內(nèi)膜癌患者生存曲線
3 討 論
子宮內(nèi)膜癌是我國常見的婦科腫瘤,其發(fā)病率和總體病死率逐年增加,每年病死率以1.4%的速度上升[3],嚴重威脅女性生命健康。對于早期子宮內(nèi)膜癌患者,臨床上多采取手術(shù)治療,但術(shù)后患者仍有一定的復發(fā)風險,這導致疾病結(jié)局不良。探討子宮內(nèi)膜癌患者生存結(jié)局預測指標對提高子宮內(nèi)膜癌患者術(shù)后生存率具有重要意義。
本組409例子宮內(nèi)膜癌患者的中位生存期為96個月,提示子宮內(nèi)膜癌患者進行手術(shù)切除治療具有較好的療效。Cox分析顯示,病理類型、組織分化程度、淋巴結(jié)轉(zhuǎn)移情況均是子宮內(nèi)膜癌患者生存的獨立影響因素(P<0.05)。原因可能為:(1)不同病理類型的子宮內(nèi)膜癌患者預后具有差異性,漿液性癌、特殊病理類型子宮內(nèi)膜癌患者易發(fā)生早期淋巴和脈管間隙浸潤,腫瘤細胞擴散和轉(zhuǎn)移的風險增加,因此預后差[4]。本研究結(jié)果顯示,子宮漿液性癌、其他病理類型的患者發(fā)生死亡風險均高于典型的子宮內(nèi)膜樣腺癌,與董洪芳[5]的研究結(jié)果相似。(2)組織學分級程度與子宮內(nèi)膜癌患者預后具有相關(guān)性。分化好的腫瘤往往局限于子宮內(nèi)膜,發(fā)生肌層浸潤、淋巴結(jié)轉(zhuǎn)移的風險小,疾病預后較好,反之則越差。本研究中,低分化/未分化的子宮內(nèi)膜癌患者發(fā)生死亡風險高于高分化者,與其他研究[6-7]結(jié)果相似。這提示臨床上應加強對低分化患者的術(shù)后輔助治療,及早評估患者預后,避免不良預后發(fā)生。(3)淋巴結(jié)轉(zhuǎn)移是子宮內(nèi)膜癌患者生存預后的重要影響因素[8-9]。本研究中,未發(fā)生淋巴轉(zhuǎn)移的子宮內(nèi)膜癌患者發(fā)生死亡風險低于淋巴結(jié)轉(zhuǎn)移者,與劉婷等[10]的研究結(jié)果相似。在2018年美國國立綜合癌癥網(wǎng)絡發(fā)布的指南中,子宮內(nèi)膜癌患者術(shù)中淋巴結(jié)切除范圍應包括子宮引流范圍的區(qū)域淋巴結(jié),這有利于有效地判斷腫瘤轉(zhuǎn)移和淋巴結(jié)情況。但也有學者認為切除淋巴結(jié)有可能破壞機體免疫屏障和降低免疫細胞功能,從而損害機體免疫系統(tǒng),對術(shù)后殘余腫瘤細胞的發(fā)展可能具有一定的促進作用。因此,對于子宮內(nèi)膜癌患者,手術(shù)時淋巴結(jié)的切除范圍還需深入探討。
免疫組化因子能夠綜合反映病情發(fā)生、發(fā)展情況,近年來研究表明,免疫組化因子在預測和評估疾病預后中具有重要作用[11]。子宮內(nèi)膜的增殖與雌、孕激素相關(guān),雌、孕激素可分別結(jié)合ER、PR,以活化形式結(jié)合到染色體相應位置,激活增殖相關(guān)基因,促進蛋白質(zhì)合成,從而促進內(nèi)膜細胞增殖[12]。孕激素能夠抑制細胞的有絲分裂,促進增生期子宮內(nèi)膜向分泌期轉(zhuǎn)變,起到抗腫瘤的作用[13]。本研究中,癌組織中PR和P53的表達情況是子宮內(nèi)膜癌患者生存的獨立影響因素,PR陽性的子宮內(nèi)膜癌患者死亡風險低于PR陰性者(P<0.05)。這是因為組織中PR表達陰性時,孕激素不能有效地結(jié)合PR,導致其抑制細胞有絲分裂能力下降,抗腫瘤能力較弱,從而導致死亡風險的增加。檢測子宮內(nèi)膜癌患者PR的表達情況,對于患者生存預后的評估,以及術(shù)后的內(nèi)分泌治療、抗PR靶向藥物治療的選擇,均具有一定的指導意義。P53是人體內(nèi)重要的抑癌基因,其參與調(diào)節(jié)轉(zhuǎn)錄過程,抑制細胞的增殖。有研究顯示,P53陽性與子宮內(nèi)膜癌多個臨床病理學特征相關(guān),可用于綜合評價子宮內(nèi)膜癌患者的病情進展和預后情況[14]。本研究中,P53陽性的子宮內(nèi)膜癌患者死亡風險高于P53陰性者,與其他研究[15-16]結(jié)果相似。這提示P53的表達可用于綜合評估子宮內(nèi)膜癌患者術(shù)后病情,對于提供精準化治療、評估預后,以及降低不良疾病預后發(fā)生風險,具有重要的意義。癌組織中ER和Ki-67的表達情況與子宮內(nèi)膜癌的預后無關(guān),與夏朝暉等[17]的研究結(jié)果相似,但ER和Ki-67是否與子宮內(nèi)膜癌的發(fā)生有關(guān)還有待進一步研究。
綜上所述,非子宮內(nèi)膜樣腺癌、組織學分級低、有淋巴結(jié)轉(zhuǎn)移、癌組織中PR陰性或P53陽性的子宮內(nèi)膜癌患者生存預后差,PR和P53的表達情況或?qū)ψ訉m內(nèi)膜癌患者生存預后的評估具有預測作用。

