康柏西普聯合玻璃體切除術治療增殖型糖尿病視網膜病變效果及對血清血管內皮生長因子和胎盤生長因子水平的影響
蒙智慧,舒智宇,覃 冬
(成都市第三人民醫院眼科,四川 成都 610036)
糖尿病視網膜病變(DR)是糖尿病嚴重并發癥之一,主要過程為糖代謝異常引起的眼內視網膜微血管出血、滲出造成視網膜結構及功能異常[1]。DR的發展常呈慢性、進展性,增生性糖尿病視網膜病變(PDR)為DR發展至終末階段狀態,可表現為視網膜纖維化改變,是導致患者視力下降及喪失的主要原因[2]。目前玻璃體切除術是PDR治療的主流治療方法,該手術可切除積血玻璃體,剝離新生血管膜,復位視網膜并減輕黃斑水腫,最大程度保留及提高患者視功能。但嚴重PDR患者增殖性纖維血管膜與視網膜黏連緊密,增值膜剝除較為困難,術中易發生醫源性裂孔及出血,加大手術難度,降低手術效果[3]。新生血管是PDR發生及發展的重要過程,研究證實,血管內皮生長因子(VEGF)在新生血管生成及糖尿病視網膜病變中發揮重要作用[4]。近年來,抗VEGR藥物為治療PDR提供了新的思路。康柏西普是我國自主研發新一代多靶點抗VEGF藥物,可特異性結合VEGF-A、VEGF-B及胎盤生長因子(PIGF),阻斷VEGFR下游信號通路,抑制血管生成及血管滲漏的發生;將康柏西普用于玻璃體切除術中可減少術中出血,提高手術治療效果[5,6]。目前關于康柏西普治療PDR的研究主要集中在其臨床療效及玻璃體液中相關因子的水平上,對于血清學相關指標的變化研究報道較少。本研究探討康柏西普對PDR患者臨床療效的影響及治療過程中VEGF、PIGF兩種血清因子的濃度變化,旨在為PDR的治療提供新思路,同時也為PDR治療效果提供參考性指標。
1 資料與方法
1.1 一般資料2019年10月至2020年3月我院住院治療的242例PDR患者。納入標準:①年齡≥18歲;②符合2型糖尿病診斷標準[7];③經散瞳后眼底鏡檢查或眼底照相等檢查符合中華醫學會眼科學分會制定的PDR診斷標準[8];④視力明顯下降;⑤單眼發病;⑥患者同意本研究治療方案并簽署知情同意書。排除標準:①合并眼部炎癥、角膜病、青光眼、白內障、眼高壓等影響本研究觀察結果的眼部疾病;②接受激光治療及其他眼部手術史;③合并心、肝、腎等功能異常患者及惡性腫瘤;④本研究中藥物過敏;⑤妊娠期及哺乳期孕婦。排除隨訪資料不全的3例患者,按照隨機數字表法分為觀察組119例及對照組120例,對照組男62例,女58例,年齡39~66歲[(55.46±8.45)歲];糖尿病病程7~18年[(12.15±3.56)年]。觀察組男60例,女59例,年齡40~69歲[(56.01±9.10)歲];糖尿病病程8~19年[(12.44±3.89)年]。兩組性別、年齡、糖尿病病程等一般資料比較差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準,患者及家屬知情且同意。
1.2 方法兩組入院后行常規檢查,符合手術指征后擇期行玻璃體切除術。對照組行常規玻璃體切除術,觀察組在手術前3~6 d玻璃體腔內注射康柏西普治療。玻璃體腔注射:持續采用左氧氟沙星滴眼液(商品名:可樂必妥,國藥準字J20150106,參天制藥(中國)有限公司)治療3 d,常規消毒鋪巾,結膜囊局部麻醉后沖洗結膜囊,于顳下平坦處距角膜緣4 mm處入針,刺入玻璃體腔,緩慢注射康柏西普(商品名:朗沐,康柏西普眼用注射液;國藥準字S20130012,成都康弘生物科技有限公司)0.1 ml,退針后壓迫針眼,患者平躺1~2 h使藥物充分作用。玻璃體切除術:術前常規消毒鋪巾,局麻后經睫狀體平坦部位作切除三切口,固定灌注針頭,導入玻切頭及導光纖維,采用高速玻切頭切除混濁、積血的玻璃體,剝離視網膜表面新生新生血管膜及纖維膜,剪短并切除增生膜。剝離時動作輕緩,若術中出血,采用眼內電凝止血或壓迫止血;表面積血用笛形針吸盡,徹底清除玻璃體皮質。
1.3 觀察指標①血清學指標:于術前及術后3月抽取患者空腹靜脈血4 ml,離心分離血清,VEGF、PIGF水平測定采用ELISA方法,試劑盒由上海瓦蘭生物科技有限公司提供,實驗操作嚴格按試劑盒說明書進行。②視力相關指標:根據國際標準視力表對術前、術后3個月時最佳矯正視力(BCVA)進行測量;采用佳能光學相干斷層掃描儀OCT-HS100測定患者黃斑中心區厚度(CMT)。③生活質量評價:采用《視功能損害眼病患者生活質量量表》[9]對患者術后生活質量進行評價,分數越高,表示患者生活質量越好。④并發癥發生情況:術后及隨訪期間,觀察是否有玻璃體出血、高眼壓、視網膜脫落等并發癥發生。
1.4 統計學方法采用SPSS 22.0統計學軟件分析數據。計數資料比較采用χ2檢驗;計量資料比較采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術前后血清VEGF、PIGF水平比較兩組術前VEGF、PIGF水平比較,差異無統計學意義(P>0.05),治療后兩組VEGF、PIGF水平均下降,且觀察組下降幅度大于對照組(P<0.05)。見表1。

表1 兩組手術前后血清VEGF、PIGF水平比較 (pg/ml)
2.2 兩組視力相關指標比較兩組術后BCVA均上升,CMT下降,觀察組升高或降低幅度大于對照組(P<0.05)。見表2。

表2 兩組視力相關指標比較
2.3 兩組術后生活質量比較觀察組在自理、活動、社交及心理等維度評分均優于對照組(P<0.05)。見表3。
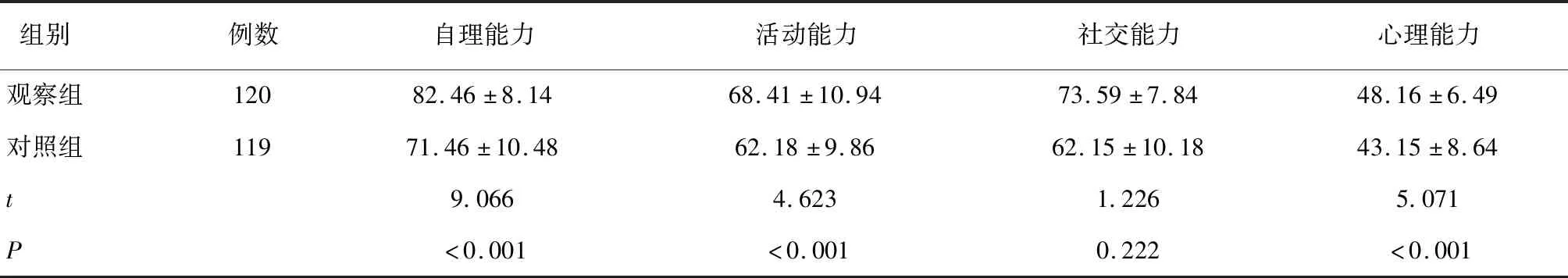
表3 兩組術后生活質量比較 (分)
2.4 并發癥發生情況術后隨訪期間,觀察組發生結膜下出血6例,眼高壓2例,并發癥發生率6.67%;對照組發生玻璃體出血10例,高眼壓5例,并發癥發生率12.61%,兩組均未發生視網膜脫落、感染性眼內炎癥等并發癥。兩組間并發癥發生率比較差異無統計學意義(P>0.05)。
3 討論
康柏西普于2013年被批準用于年齡相關性黃斑變性的治療[10]。康柏西普可通過抑制VEGF及其受體的結合,抑制新生血管生成發揮治療作用。研究表明,玻璃體腔內注射康柏西普可提高視網膜電生理功能,減少視網膜血管滲漏,防止視網膜屏障的破壞[11]。本研究將康柏西普應用于玻璃體切除術治療中并比較聯合治療及單一玻璃體切除術的臨床療效,結果顯示,術后兩組患者視力、黃斑厚度均顯著改善,康柏西普聯合手術改善效果比單一手術治療更為顯著;生活質量評價顯示聯合治療組患者有更好的生活質量評分;提示康柏西普應用于玻璃體切除術中可顯著提高治療效果,改善患者視功能,提高患者生活質量。其機制可能是因為行玻璃體切除術前行輔助康柏西普玻璃體腔內注射可不同程度減輕玻璃體腔出血,減少虹膜及視網膜纖維血管膜新生血管,為玻璃體切除術創造有利條件,保障切除術效果,提高患者視功能。薛鵬程等[12]回顧性分析42例行玻璃體切除術的PDR患者的臨床資料,結果顯示,聯用康柏西普治療的患者手術時間、電凝止血率、術中出血率均顯著低于單一玻璃體切除患者;尹妮等[13]也證實康柏西普可降低術中出血、醫源性裂孔的概率,明顯改善術后視力,降低二次積血發生率。因PDR患者血管膜與周圍組織粘連較為緊密,在行玻璃體切除術時常伴有較多的并發癥,本研究結果顯示,聯用康柏西普治療患者并發癥發生率略高于對照組,但組間比較差異無統計學意義,與前人研究略有不同,其差異可能與患者病情不同所致[14]。
新生血管出現是PDR的特征表現,研究認為新生血管生成是視網膜對微環境改變的一種應激反應,是血管生成調節因子間相互作用平衡被破壞的結果,其中VEGF被認為是參與疾病發生發展的最重要的血管生長因子。機體正常生理狀態下,眼內血管內皮細胞、神經膠質細胞、周細胞均能合成及分泌VEGF,促進眼部血管正常發育,在糖尿病高糖狀態下,VEGF除可誘導新生血管生成外,還可通過與其他細胞因子的作用,激活蛋白激酶破壞血-視網膜屏障損傷,參與DR發生及發展。研究顯示,DR患者存在VEGF濃度增高,且隨著DR嚴重程度增加,VEGR及受體水平也相應升高。除VEGF,PIGF近年來也被證實與病理性血管的生成也有十分密切的聯系。PIGF有多種生物學功能,一方面,PIGF可誘導內皮細胞增殖,調節內皮細胞存活,刺激新生血管生成;另一方面,可增強內皮細胞遷徙作用,一定程度增加血管通透性。病理狀態下,PIGF在血管生成中起關鍵作用,組織缺血、炎癥、腫瘤等情況均可見PIGF高表達。為探究康柏西普在PDR治療中的作用及相關機制,本研究對治療前后患者血清學VEGF相關因子水平進行比較,結果顯示,經康柏西普治療后患者血清VEGF、PIGF水平均顯著下降,下降幅度大于單一玻璃體切除術,進一步證實VEGF、PIGF兩種細胞因子在眼部血管生成中發揮重要作用,對其進行抑制可有效減少病理性內皮細胞的遷移及增殖,減少新生血管的生成。目前康柏西普對PDR患者血清學指標的影響研究較少,李奕萍等[15]研究證實康柏西普可明顯降低DR患者血清VEGF及IGF-1水平;本研究在其基礎上證實了VEGF在治療中的作用,同時也揭示了PIGF在PDR治療中的水平變化,可為臨床研究提供基礎。
綜上,康柏西普聯合玻璃體切除術可明顯降低PDR患者血清中VEGF及PIGF水平,延緩新生血管的生成,提高患者視功能及生活質量,具有較好的療效及安全性。

