慢性腎臟病患者骨密度與骨代謝生化指標(biāo)的相關(guān)性分析
何舒寧 郝麗 張森
安徽醫(yī)科大學(xué)第二附屬醫(yī)院,安徽 合肥 230601
慢性腎臟病(chronic kidney disease,CKD)是全球性的健康問題。CKD患者早期常并發(fā)慢性腎臟病-礦物質(zhì)和骨代謝紊亂(chronic kidney disease-mineral and bone disorder,CKD-MBD),不僅可引起腎性骨營養(yǎng)不良(renal osteodystrophy,ROD),表現(xiàn)出骨痛、骨折等癥狀[1],同時(shí)也會(huì)出現(xiàn)血管及軟組織鈣化。ROD患者會(huì)出現(xiàn)骨密度(bone mineral density,BMD)降低,導(dǎo)致骨折風(fēng)險(xiǎn)顯著升高[2]。骨折不僅影響患者的生活質(zhì)量,而且導(dǎo)致死亡風(fēng)險(xiǎn)的增加[3]。因此,早期評估CKD患者的骨骼健康非常重要。
對于ROD患者,臨床上常規(guī)檢測的骨代謝生化指標(biāo)包括鈣、磷及甲狀旁腺素(parathyroid hormone,PTH)等。骨特異性堿性磷酸酶(bone-specific alkaline phosphatase,BALP)是堿性磷酸酶同工酶的一個(gè)亞型,近年來,作為骨形成的標(biāo)志物,對判斷骨代謝的狀態(tài)有重要的意義。在2017年更新的KDIGO指南[4]中,亦建議對其進(jìn)行檢測以評估CKD-MBD中的骨病。
目前,國內(nèi)外對于BMD與骨代謝生化指標(biāo)之間的相關(guān)性以及BMD對CKD-MBD早期評估的價(jià)值的臨床研究仍較少。因此,本研究通過分析BMD在CKD患者中的變化規(guī)律,分析BMD與各骨代謝生化指標(biāo)的相關(guān)性以及影響B(tài)MD的危險(xiǎn)因素,來探討B(tài)MD和骨代謝生化指標(biāo)聯(lián)合檢測在早期評估和管理CKD-MBD中的價(jià)值,以期盡早干預(yù)并發(fā)癥,提高患者生活質(zhì)量,延長患者的生存壽命。
1 材料和方法
1.1 一般資料
選取2018年1月1日-2019年9月30日于安徽醫(yī)科大學(xué)第二附屬醫(yī)院腎臟內(nèi)科就診的CKD3~5D期患者128例,年齡27~79歲,其中男性88例(68.75 %),女性40例(31.25 %)。原發(fā)病中,慢性腎小球腎炎67例(52.34 %),高血壓腎損害21例(16.41 %),糖尿病腎病13例(10.16 %),梗阻性腎病10例(7.81 %),多囊腎8例(6.25 %),其他9例(7.03 %)。納入標(biāo)準(zhǔn):年齡≥18歲;CKD病史至少超過1年;血液透析(hemodialysis,HD)組透析時(shí)間大于等于3個(gè)月。排除標(biāo)準(zhǔn):急性腎損傷;甲狀旁腺手術(shù)史或骨折病史;合并惡性腫瘤;嚴(yán)重肝病史;嚴(yán)重免疫系統(tǒng)疾病史;長期應(yīng)用激素者等。另選取15例健康人員作為對照組,年齡25~66歲,其中男性6例(40 %),女性9例(60 %)。CKD組與對照組的性別和年齡差異均無統(tǒng)計(jì)學(xué)意義(P均>0.05),具有可比性。
1.2 方法
1.2.1觀察對象:收集所有入組人員的年齡、性別、身高、體重等,CKD組原發(fā)病、并發(fā)癥及合并癥情況,近期使用藥物情況(如近期有無長期使用激素),HD患者的透析齡、透析方式等情況,利用公式計(jì)算得出體質(zhì)量指數(shù)(body mass index,BMI)。
1.2.2實(shí)驗(yàn)室指標(biāo)檢測:所有入組人員均于清晨空腹時(shí)抽取靜脈血,利用全自動(dòng)血細(xì)胞分析儀及全自動(dòng)生化分析儀檢測血肌酐(serum creatinine,SCr)、血紅蛋白(hemoglobin,Hb)、白蛋白(albumin,ALB)、鈣(calcium,Ca)、磷(phosphorus,P)等指標(biāo),利用化學(xué)免疫發(fā)光法檢測PTH。同時(shí)所有入組人員均留取0.5 mL的血清標(biāo)本,置于- 80 ℃冰箱中保存待測。
1.2.3BALP檢測:所有入組人員的血清標(biāo)本收集完畢后,統(tǒng)一采用ELISA法檢測血清BALP水平。
1.2.4BMD檢測:利用雙能X線吸收法(dual energy x-ray absorptiometry,DXA)檢測所有入組人員的腰椎(L1~4)以及左髖關(guān)節(jié)BMD,單位以g/cm2表示。由同一技師、同一臺儀器完成BMD的檢測。
1.2.5分組方法:利用腎臟病飲食改良(modification of diet in renal disease,MDRD)簡化公式計(jì)算得出估算腎小球?yàn)V過率(estimated glomerular filtration rate,eGFR),根據(jù)eGFR將CKD組分為CKD3期組、CKD4期組和CKD5期組,再根據(jù)是否透析分為CKD5期非透析(non dialysis,ND)組(CKD5ND組)和CKD5期HD組(CKD5HD組)。
1.3 統(tǒng)計(jì)學(xué)處理
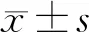
2 結(jié)果
2.1 各組間各指標(biāo)情況
2.1.1BMD狀況:CKD3期組、CKD4期組、CKD5ND期組和CKD5HD期組的髖關(guān)節(jié)BMD均低于對照組,隨著分期的進(jìn)展,髖關(guān)節(jié)BMD不斷降低,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。各組間腰椎BMD比較差異均不具有統(tǒng)計(jì)學(xué)意義(P均>0.05)。
2.1.2BALP、Ca、P和LogPTH水平:CKD3期組、CKD4期組、CKD5ND期組和CKD5HD期組BALP水平均高于對照組(P均<0.05)。CKD5ND期組Ca明顯低于其他各組(P均<0.05),CKD5ND期組和CKD5HD期組P明顯高于對照組、CKD3期組和CKD4期組,差異均具有統(tǒng)計(jì)學(xué)意義(P均<0.05)。CKD5HD組logPTH水平明顯高于對照組、CKD3期組、CKD4期組和CKD5ND組,差異具有統(tǒng)計(jì)學(xué)意義(P均<0.05)。詳見表1。

表1 各組各項(xiàng)指標(biāo)情況Table 1 The status of indexes between groups
2.2 BMD與各指標(biāo)間的Pearson相關(guān)分析
結(jié)果顯示,髖關(guān)節(jié)BMD與ALB呈正相關(guān)(P<0.05),與年齡、SCr、P、LogPTH、BALP呈負(fù)相關(guān)(P<0.05),與BMI、Hb和Ca無相關(guān)性(P均>0.05)。腰椎BMD與各項(xiàng)指標(biāo)之間均無相關(guān)性(P均>0.05)。詳見表2。

表2 BMD與各指標(biāo)的Pearson相關(guān)分析
2.3 BMD的影響因素分析
分別以腰椎BMD和髖關(guān)節(jié)BMD為因變量,以年齡、BMI、SCr、Hb、ALB、Ca、P、LogPTH和BALP為自變量進(jìn)行多元線性回歸分析。結(jié)果顯示,年齡、BMI和PTH是影響髖關(guān)節(jié)BMD的危險(xiǎn)因素;PTH是影響腰椎BMD的危險(xiǎn)因素。詳見表3。

表3 BMD影響因素的多元線性回歸分析
3 討論
CKD是慢性進(jìn)展性疾病,終末期腎臟病患者的腎臟功能會(huì)完全喪失,腎臟替代治療是目前唯一可以延長患者壽命的方法。CKD-MBD是CKD患者的早期常見并發(fā)癥,不僅影響患者的生活質(zhì)量,而且導(dǎo)致死亡率的增加。因此,早期評估和管理CKD-MBD非常重要。
3.1 BMD在評估CKD-MBD中的價(jià)值
CKD-MBD中的ROD是一種復(fù)雜的骨骼疾病。骨活檢是診斷ROD的金標(biāo)準(zhǔn),但由于其為侵入性方法,且需要高昂的檢測費(fèi)用等,限制了其作為日常臨床工具的實(shí)用性,目前臨床上常使用非侵入性方法來評估CKD患者的骨質(zhì)量。ROD患者可表現(xiàn)為BMD下降,最終可發(fā)生骨折事件。DXA是目前臨床檢測BMD以評估骨質(zhì)量有效且常用的工具。據(jù)報(bào)道,CKD患者的骨折發(fā)生率是非CKD患者的2~100倍[5]。重要的是,CKD患者骨折后的死亡率較非CKD患者高出3倍[3]。有研究[6]顯示,CKD患者腎功能下降與髖關(guān)節(jié)BMD下降存在直接相關(guān)性。也有研究[7]發(fā)現(xiàn),透析前和透析患者的低BMD與骨折的高風(fēng)險(xiǎn)有關(guān)。本研究發(fā)現(xiàn),與腰椎BMD相比,CKD患者髖關(guān)節(jié)BMD與腎功能關(guān)系更為密切,提示髖關(guān)節(jié)BMD為早期骨代謝紊亂的敏感指標(biāo)。這可能與髖關(guān)節(jié)為主要的承重關(guān)節(jié),其骨皮質(zhì)含量明顯高于腰椎,而CKD患者的骨骼變化主要影響骨皮質(zhì),對骨小梁影響較小有關(guān)。因此本研究中各組間腰椎BMD無顯著差異,而髖關(guān)節(jié)BMD存在顯著差異。本研究發(fā)現(xiàn),SCr水平與BMD呈負(fù)相關(guān),隨著CKD進(jìn)展,髖關(guān)節(jié)BMD不斷降低,多元線性回歸分析結(jié)果提示腎功能減退是髖關(guān)節(jié)BMD降低的危險(xiǎn)因素,這一結(jié)果與Bezerra等[8]研究結(jié)果一致。因此,建議臨床需重視CKD3~5D期患者檢測BMD來預(yù)測骨折風(fēng)險(xiǎn),以早期進(jìn)行干預(yù)。
3.2 CKD患者BMD與骨代謝生化指標(biāo)的相關(guān)性
3.2.1鈣、磷:鈣能刺激成骨細(xì)胞形成,抑制破骨細(xì)胞生成。磷能直接刺激破骨細(xì)胞凋亡,抑制破骨細(xì)胞分化。一項(xiàng)針對腎移植后合并低鈣血癥的患者行甲狀旁腺切除術(shù)后隨訪的研究[9]發(fā)現(xiàn),隨著血鈣恢復(fù)到正常水平,患者股骨頸BMD顯著升高。另外一項(xiàng)研究[10]發(fā)現(xiàn)給予CKD大鼠高磷飲食可導(dǎo)致BMD下降。這提示BMD與鈣、磷水平具有相關(guān)性。本研究發(fā)現(xiàn),隨著CKD患者血磷水平的升高,髖關(guān)節(jié)BMD下降,而血鈣水平與BMD無明顯相關(guān)性,這可能與目前臨床上CKD患者會(huì)定期檢測鈣磷水平,而患者常服用含鈣的磷結(jié)合劑,從而導(dǎo)致血鈣水平趨于正常有關(guān)。
3.2.2PTH:PTH仍然是目前臨床評估ROD最常用的生物標(biāo)志物。在一項(xiàng)針對CKD患者的研究[11]中,高PTH水平與低骨皮質(zhì)和骨小梁BMD相關(guān)。但應(yīng)該注意的是,高和低水平血清PTH都與高骨折風(fēng)險(xiǎn)具有相關(guān)性[12]。有研究[13]是對CKD5D期患者髖部骨折危險(xiǎn)因素的研究發(fā)現(xiàn),低PTH水平是髖關(guān)節(jié)骨折高風(fēng)險(xiǎn)的獨(dú)立危險(xiǎn)因素。本研究結(jié)果顯示,CKD患者髖關(guān)節(jié)BMD與PTH具有相關(guān)性,隨著PTH升高,髖關(guān)節(jié)BMD下降,且高PTH水平是髖關(guān)節(jié)BMD降低的危險(xiǎn)因素,與上述研究結(jié)果相對一致。
3.2.3BALP:BALP是骨形成的生物標(biāo)志物。當(dāng)CKD患者體內(nèi)血清鈣水平降低時(shí),刺激甲狀旁腺分泌PTH,血清PTH濃度升高,促進(jìn)腎臟合成維生素D,它可激活靜止的成骨細(xì)胞,從而合成BALP釋放至血液中。BALP與CKD患者骨折的發(fā)生密切相關(guān)。一項(xiàng)針對HD患者的研究[14]發(fā)現(xiàn),BALP水平升高與骨皮質(zhì)BMD下降相關(guān)。本研究發(fā)現(xiàn),CKD患者髖關(guān)節(jié)BMD與血清BALP水平呈負(fù)相關(guān),隨著BALP水平的升高,CKD患者髖關(guān)節(jié)BMD下降,提示血清BALP水平在預(yù)測CKD患者骨折風(fēng)險(xiǎn)方面具有一定的價(jià)值。
以上數(shù)據(jù)表明,CKD患者BMD與P、PTH和BALP等骨代謝生化指標(biāo)具有相關(guān)性,盡管這些生化指標(biāo)在改善患者骨折等相關(guān)結(jié)局的效用尚未得到證實(shí),但可以利用這些指標(biāo)在一定程度上代替骨活檢來制定相應(yīng)的治療方案。
4 結(jié)論
綜上所述,與腰椎BMD相比,髖關(guān)節(jié)BMD是CKD患者早期骨代謝異常的敏感指標(biāo)。隨著CKD進(jìn)展,髖關(guān)節(jié)BMD逐漸降低,髖關(guān)節(jié)BMD與P、PTH和BALP呈負(fù)相關(guān),PTH水平是影響髖關(guān)節(jié)BMD的危險(xiǎn)因素。早期聯(lián)合檢測髖關(guān)節(jié)BMD和骨代謝生化指標(biāo)對早期評估和管理CKD-MBD具有重要的價(jià)值。
5 局限性和前景
本研究納入的樣本量共143例,仍舊偏少,且未將研究對象近期使用的所有藥物納入影響因素分析,可能會(huì)造成部分?jǐn)?shù)據(jù)偏倚。在接下來的研究中,將進(jìn)一步擴(kuò)大樣本量,將藥物納入影響因素分析,并對評估CKD-MBD的其他檢測方法和指標(biāo)進(jìn)行進(jìn)一步的探討。
- 中國骨質(zhì)疏松雜志的其它文章
- 基于平調(diào)陰陽理論防治糖皮質(zhì)激素性骨質(zhì)疏松癥
- 龜板調(diào)控BMSCs增殖、遷移和成骨分化及其抗骨質(zhì)疏松癥的研究進(jìn)展
- 阿侖膦酸鈉聯(lián)合阿托伐他汀治療糖尿病合并骨質(zhì)疏松的臨床療效及安全性Meta分析
- 基于共詞聚類分析的國內(nèi)骨質(zhì)疏松健康教育研究熱點(diǎn)分析
- 熊果酸通過BMP-2/Smad4/Wnt/β-catenin信號通路介導(dǎo)對去卵巢大鼠骨量流失的保護(hù)作用
- 高脂飲食通過抑制Wnt/β-catenin信號介導(dǎo)對骨質(zhì)疏松大鼠骨密度和骨修復(fù)的負(fù)面影響

