干預措施對Ⅰ類切口手術圍術期預防應用抗菌藥物效果分析
方小岳 邵睿
感染是術后常見并發癥,圍術期預防性應用抗菌藥物可有效減少術后感染,并提高手術安全性[1],但臨床實際應用中,普遍存在著抗菌藥使用時機不當,療程過長和藥品選擇不當、聯合用藥等現象[2]。近年來,較多醫療機構嘗試通過藥學干預規范臨床合理使用抗菌藥物,從而達到減少不良反應、防止細菌耐藥和提高臨床療效的作用[3-4],已取得一定的成果,但藥物使用不合理現象依然存在。本院通過臨床藥師對I類切口手術患者抗菌藥物使用情況進行干預,探討抗菌藥物預防使用的合理方案,以促進抗菌藥物合理使用。
1 資料與方法
1.1 臨床資料 選取本院行甲狀腺手術、乳腺手術、疝氣修補術3種Ⅰ類切口手術患者。選擇2016年1月至2017年12月347例患者為干預前組,2018年1月至2019年10月372例為干預后組,兩組患者在性別、年齡、疾病、體重、手術時間等方面的差異均無統計學意義,見表1。剔除標準:(1)手術前一直用抗菌藥物治療的感染者;(2)同期進行其他類型手術者;(3)其他不符合條件者。
表1 兩組患者一般資料比較(±s)

表1 兩組患者一般資料比較(±s)
臨床資料 干預前組(n=347) 干預后組(n=372)性別(n) 男 198 205女149 167手術種類(n) 甲狀腺手術 78 83乳腺手術 120 128疝氣修補術 149 161年齡(歲) 35.8±26.7 36.2±27.8體重(kg) 55.6±30.2 54.2±29.6手術時間(min) 85.2±53.8 83.2±56.3
1.2 方法 (1)制作圍術期預防使用抗菌藥物調查表,逐項填寫患者信息(病歷號、姓名、年齡、性別、體重、手術種類、手術日期、手術持續時間、出入院時間、疾病名稱等)及抗菌藥物應用情況,包括藥物名稱、用藥指征、用法用量、用藥療程、給藥途徑、術中是否追加使用、聯合用藥等、切口愈合情況、總藥物費用、總抗菌藥物費用、總住院費用等情況。并對預防性應用抗菌藥物的各指標包括藥物使用率、藥物使用指證、藥物選擇、給藥時間、使用療程、各項費用等進行評價。(2)干預措施:采用培訓教育、行政干預和監督檢查三者相結合的方式。①根據《抗菌藥物臨床應用指導原則(2015年版)》[5-7]和衛生部頒發的《抗菌藥物臨床應用管理辦法》[8]制定《Ⅰ類切口圍術期預防使用抗菌藥管理實施細則》,并將管理細則下發至各相關科室,同時定期到各科室做預防性抗菌藥物合理應用的講座,組織全員進行學習并落實,解答臨床醫師提出的問題以幫助其掌握抗菌藥物的合理應用。②醫院AMS管理小組結合臨床藥學室Ⅰ類切口病歷點評情況,藥學部聯合院感處、質控處一起進入各診療組進行宣教、指導,同時臨床藥師積極參與每日臨床查房,協助會診,對出現使用抗菌藥物的不合理情況進行記錄并與當事醫師溝通,并為其提供合理抗菌藥預防使用意見,根據病情調整使用藥物、用法用量和用藥時間等。③將抗菌藥物應用情況納入考核范圍,對不合理使用的科室和醫師進行約談,提供抗菌藥物合理應用方案,開展有針對性的小型講座。
1.3 統計學方法 采用SPSS17.0統計軟件。計量資料用t檢驗,計數資料分析采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 干預前后抗菌藥物使用情況比較 藥學干預后,患者預防用藥合理使用抗菌藥的比例為85.7%,比干預前49.8%明顯提高,差異有統計學意義(P<0.05)。無適應證預防用抗菌藥干預組比例為33.1%,比干預后70.6%降低,差異有統計學意義(P<0.05)。見表2。

表2 干預前后兩組患者圍術期抗菌藥物使用情況比較[n(%)]
2.2 干預前后抗菌藥物的選擇比較 干預前,圍術期預防用藥以1、2、3代頭孢為主,少數患者選擇青霉素、大環內酯類、氟喹諾酮類、氨基糖苷類等,干預后,1、2代頭孢的預防用藥選擇率由34.7%升高至72%,3代頭孢由23.5%下降至11.4%,差異有統計學意義(P<0.05)。見表3。

表3 干預前后兩組患者圍術期抗菌藥物選擇比較[n(%)]
2.3 干預前后給藥時間的比較 干預后,術前24h預防給藥患者從65.7%上升至91.9%,差異有統計學意義。術后給藥時間≤24h比例為89.8%,比干預前56.7%明顯提高;24~48h內比例10.2%,比干預前37.8%明顯減少,差異均有統計學意義(P<0.05)。干預后術后停藥時間>48h的患者與干預前相比差異無統計學意義(P>0.05)。見表4。
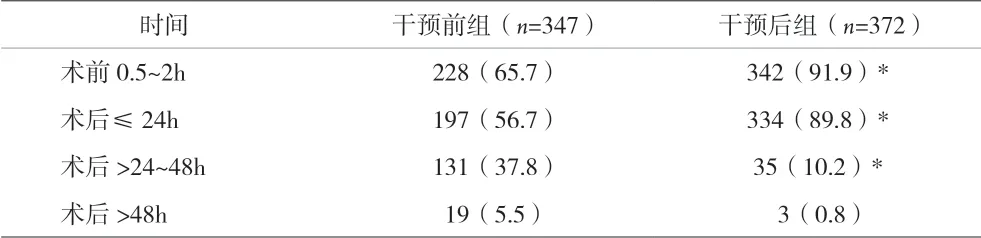
表4 干預前后兩組患者圍術期抗菌給藥時間比較[n(%)]
2.4 干預前后患者住院費用比較 干預前后住院總費用比較差異無統計學意義(P>0.05),干預組藥品總費用、抗菌藥物總費用與干預前比較,差異有統計學意義。見表5。
表5 干預前后兩組患者住院費用比較(±s)

表5 干預前后兩組患者住院費用比較(±s)
注:與干預前比較,*P<0.05
項目 干預前組(n=347) 干預后組(n=372)住院總費用(元) 18337.6±2567.32 16835.5±2147.58藥品總費用(元) 7506.9±1032.56 6123.8±896.47*抗菌藥總費用(元) 1893.8±258.6 525.3±84.12*
3 討論
我國衛生部《抗菌藥物臨床應用指導原則》規定綜合醫院住院患者抗菌藥物使用率不>60%,Ⅰ類切口手術患者預防使用抗菌藥物比例不>30%,本資料顯示,預防抗菌藥物使用率從97.98%下降至77.97%,表明采取藥學干預有一定的成效,特別是抗菌藥物的合理使用率和無適應證用藥率比干預前差異有統計學意義,但離衛生部要求尚有一定差距。因此,還需要不斷學習,加大調整干預措施,加強對圍術期預防用藥的指導,提高用藥合理性,降低抗菌藥物的使用率。 預防切口感染的藥物,應盡可能選擇效益比好、不良反應少的藥物,甲狀腺手術、乳腺手術、疝氣修補術切口預防感染應選擇針對金黃色葡萄球菌為主的抗菌藥物,主要以第一、二代頭孢菌素類為主。通過藥學干預后,采用一、二代頭孢菌素用于術前預防的比例較干預前明顯增高,而第三代頭孢菌素應用比例明顯下降。表明藥學干預已有成效,預防感染藥物選擇比較合理,大多選用窄譜、針對性強的抗感染藥物。
Ⅰ類切口手術預防使用抗菌藥最佳給藥時間應在術前30min~2h[9-10],以保證抗菌藥在術中達到一定抗菌濃度以避免手術感染[11],而術后給藥最佳時間不宜>24h,個別根據患者特殊情況可延長至48h。因有文獻指出,術后給藥多次和延長用藥時間并不能降低感染發生率,反而會導致二重感染甚至耐藥菌的出現,嚴重者甚至危及生命。本資料顯示,干預組患者預防給藥時間控制在0.5~2h比例已上升至91.9%,干預效果良好。且干預后療程在24h內的患者較干預前明顯增多。僅有部分患者因傷口愈合較慢,甚至有感染情況,因此用藥時間>48h。抗菌藥物除選擇高效和安全之外,費用問題也應作為臨床治療決策的一個方面,理應受到重視。本資料結果顯示,干預后組總藥品費用、抗菌藥物使用費用均較干預前組明顯減少,表明合理藥學干預能夠減少患者抗菌藥物費用的支出,且不影響臨床效果。

