提高髖關節置換術后患者早期功能鍛煉落實率的品管圈實踐
唐愛合,周蘭島,王柳月,熊艷,王巧娜
(右江民族醫學院附屬醫院脊柱外科,廣西 百色)
0 引言
近年來我國人口呈現老齡化趨勢,隨之骨關節炎、股骨頭缺血性壞死、股骨頸骨折等的發病率逐年升高。人工髖關節置換是指應用人工材料形成的髖關節結構植入以替代病損的自體關節,從而獲得正常髖關節的功能,使患者的生活質量得到顯著提高。要達到術后良好的康復效果,除了假體的正確選擇和精準的手術操作,術后早期功能鍛煉也同等重要。早期康復鍛煉具有改善關節周圍肌力、預防下肢神靜脈血栓、恢復關節活動度及功能的作用[1]。我科在全年專科質量檢查中發現,髖關節置換術后患者早期功能鍛煉的落實情況較差,為了改善此類患者早期功能鍛煉的落實率,我院脊柱外科于2019年4月至9月開展了品管圈質控活動并取得良好效果,現進行如下報道。
1 資料與方法
1.1 主題選定
品管圈小組由10名圈員自愿組成,人員類型包括醫生、康復治療師、護士,圈名為“支柱圈”,“支柱”比喻中堅力量,寓意著脊柱外科的全體醫務人員竭盡全力,用心服務,為病人繪制美好藍圖,成為病人的精神支柱。由護士長擔任輔導員,負責策略的擬定、施行、反思及標準化,培訓指導與監督,圈長負責活動任務分工、對護士的培訓與指導、活動計劃擬定、目標設定等,其余圈員負責具體任務的實施。應用頭腦風暴法對重要性、迫切性、可行性及圈能力進行打分評價,最終明確以“提高髖關節置換術后患者早期功能鍛煉落實率”為品管圈主題。
1.2 擬定活動計劃
活動時間為2019年4月至9 月,應用 Excel繪制甘特圖,詳細制定本圈活動計劃進度表,并明確各步驟的主要負責人。第1周—第8周:明確主題、制定活動計劃、掌握現狀、擬定目標并制定策略;第9周—第18周:施行與反思;第19周—第24周:確認效果并進行標準化,最終檢討與改進。第25周—第26周:成果發表。
1.3 現況把握
小組成員通過查閱相關資料及咨詢專家,根據流程中的重點環節設計了查檢表,內容包含了患者知識缺乏、護士知識缺乏、懼怕疼痛、體力缺乏、科室缺乏對功能鍛煉指導的宣傳、擔心關節脫位等共20個條目,對 2019 年4月8日—4月28日入住的本科室的11例髖關節置換術患者進行調查,調查方式以問卷調查進行,對獲得的資料進行收集整理,共調查220例次,實際落實并正確掌握條數為143次,落實率為65%。根據現況調查,計算出患者知識缺乏、護士知識缺乏、懼怕疼痛、體力缺乏所占累計百分比為82%,遵循 80/20 原則,將此 4 項列為本次活動的改善重點。
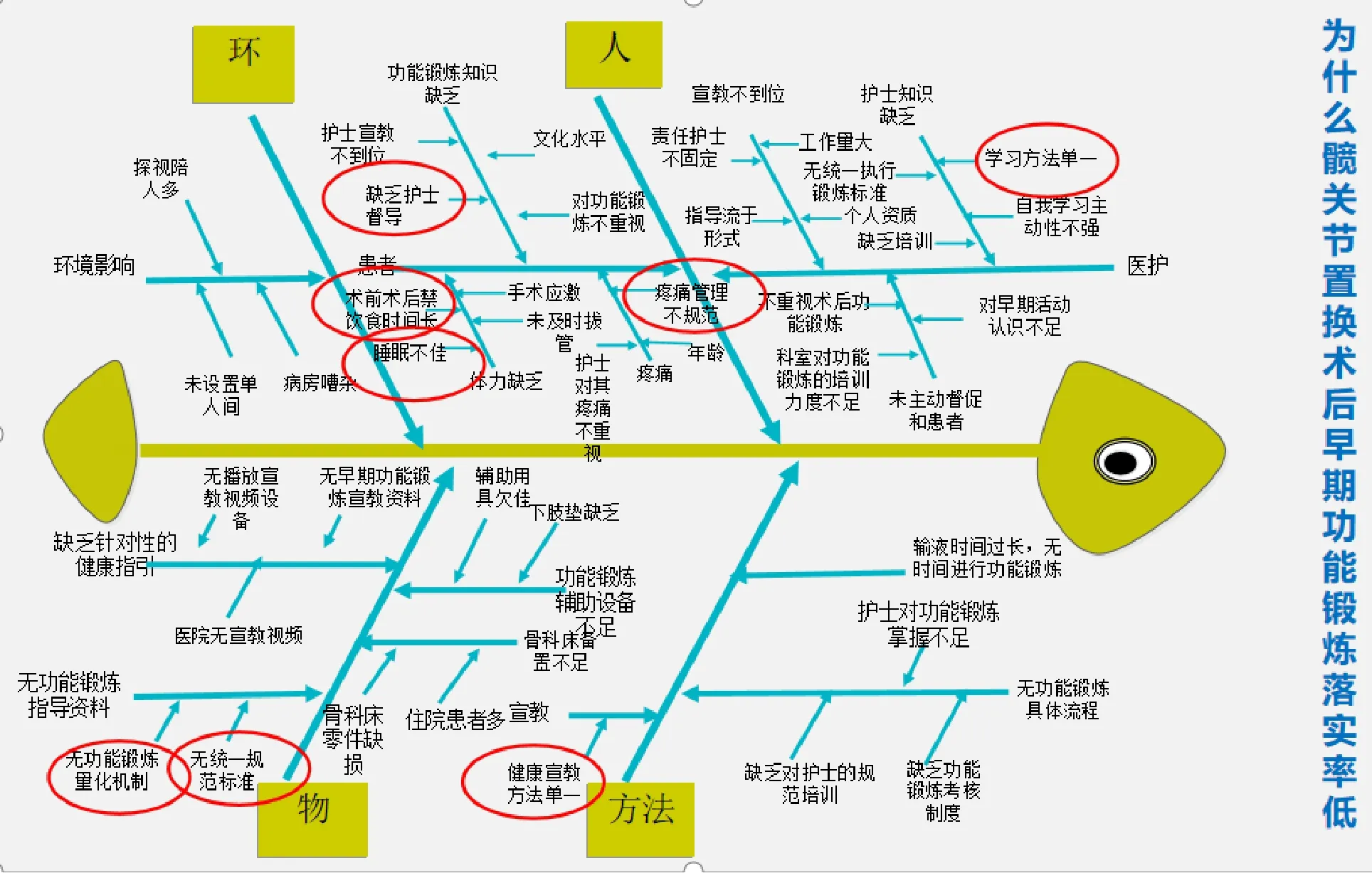
圖1
1.4 目標設定
根據圈能力公式:圈能力[2]=圈能力平均值÷圈能力總分 ×100%=4.2÷5×100%=84%;目標值計算公式[3]:目標值=現況值 +[(標準值-現況值)×改善重點×圈能力]=65%+[(100%-65%)×82%×84% ]=89.11%,因此將預期目標設為89.11%。
1.5 要因解析
全體圈員采用頭腦風暴法用魚骨圖分析法從人、環、物、法四個方面剖析髖關節置換術后患者早期功能鍛煉落實率低的具體原因(圖1),再遵循80/20法則,選出護士學習方法單一、疼痛管理不規范、術前術后禁飲食時間長、睡眠不佳、缺乏護士督導、無功能鍛煉量化機制、無統一規范標準、健康宣教方法單一這8項要因。
1.6 真因驗證
針對選出的八個要因于5月6日至19日進行為期2周的真因驗證,根據結果,繪制柏拉圖,確定患者護士學習方法單一、疼痛管理不規范、術前術后禁飲禁食時間長、無功能鍛煉量表為真因。
1.7 對策擬定
圈員們通過頭腦風暴針對真因制定改善策略,最終確定4個可施行的對策,包括多形式對護士進行培訓、規范疼痛管理、術前術后進行營養干預、制作功能鍛煉量化反饋表。
1.7.1 多形式對護士進行培訓
科室以往對護士的培訓方法比較單一,多以理論培訓為主,且多由護士主講,獲取內容知識量小,且不容易掌握。因此,改變以往的培訓方式,包括邀請康復治療師對護士進行康復知識理論授課,加強護士的專科理論知識;同時開展工作坊,讓護士有實際操作的機會,治療師現場指導,直到護士正確掌握為止;并且護士每天參與醫生、康復治療師一體化查房,提高護士的醫療知識,同時了解患者康復治療方案及康復進展,便于護士指導患者功能鍛煉。
1.7.2 成立疼痛管理小組規范疼痛管理
疼痛是影響患者術后早期功能鍛煉的原因之一,想要達到關節功能的加速恢復,規范鎮痛管理至關重要[4]。因此,組建科內的疼痛管理小組,小組成員由主治醫師 1 名、骨科主管護士3名組成,負責制定疼痛管理措施,規范科內疼痛管理。由主管護士評估患者疼痛狀況,指導患者學會使用視覺模擬評分法(VAS)[5]自評疼痛,講解鎮痛藥物作用、用藥途徑及對機體的影響。疼痛管理方案實施:(1) 輕度疼痛 播放輕音樂、指導讀書、看報等方式轉移患者注意力,減輕其疼痛程度。(2)中度疼痛 ①冷熱敷。術后采用24 h內敷料上放置冰袋冰敷,24 h 后敷料上放置熱水袋熱敷,每次15 min,每天2~3次。②穴位按摩。由責任護士選取下肢合谷、外關、手三里等穴位輕壓按摩,每次按摩10~15 min,每天 2 次,同時,指導患者手握放拳,一握一放交替進行。③耳穴按壓。采用耳穴埋豆方式干預,選定穴位,用酒精消毒待干,將中藥王不留行籽附在大小適中的膠布中央,再貼于神門、皮質下等穴位上,采用按壓方式按壓3~4 min,共按壓4~5次,直到患者感到酸、麻、脹、痛、熱等,雙耳交替進行。(3)重度疼痛 肌內注射帕瑞昔布40 mg,每天2次,持續3 d,同時應用靜脈自控鎮痛泵持續治療48 h。
1.7.3 術前術后進行營養干預
目前科內全麻手術患者常規術前禁食禁飲的時間為 8 h,術后禁食禁飲時間為6 h,但由于病人數量的增多,醫療資源的有限,全麻患者手術當日禁食的時間有可能達到 16-21 h,如果是接臺者,禁食的時間可能就更長了,有報道稱患者禁食時間8.5 h 會出現惡心、乏力,亦導致患者術后功能鍛煉無法進行。因此,遵照指南[6-7],第一臺手術患者術前晚給予飲用含糖的清亮液體,接臺手術患者術日早上08:00飲用含糖的清亮液體。術后返回病房1 h 后,若者病情平穩且意識清楚,并且有進食要求,護士評估可自主吞咽食物,即可指導患者進食。先試飲少量溫開水,待1小時后仍無惡心、嘔吐等現象,即可指導患者進食少量流質或半流質食物,注意兩餐間隔時間應大于2 h。
1.7.4 制作功能鍛煉量化反饋表
科室未建立功能鍛煉量化反饋表,患者每日鍛煉的項目及量不夠明確,護士無從指導,也未能及時督促患者落實;患者未掌握功能鍛煉內容,也導致患者功能鍛煉無法按要求落實。因此,查閱文獻,并與臨床醫生、康復醫生討論,共同完善制作功能鍛煉量化反饋表,指導患者按量化反饋表上所指示的鍛煉內容、量及自身的耐受力進行康復功能鍛煉。患者則根據完成狀態如實進行記錄。責任護士每日按時巡視病人,檢查完成情況,考核動作標準程度。動作標準并按要求完成為落實好,每日統計完成情況,對未完成的患者,追查原因及再次宣教指導。
2 結果
2.1 有形成果
通過以上措施的落實,髖關節置換術后早期功能鍛煉落實率達92.5%,達到目標。根據公式計算出目標達成率 =(改善后數據-改善前數據)/(目標值-改善前數據)×100%=(92.50%-65.00% )/( 89.11% - 65%)×100%= 114.06%。 根據進步率公式得出:進步率=(改善后數據 - 改善前數據)/改善前數據×100%=(92.50% - 65.00% )/ 65.00%×100%=42.31%。
2.2 無形成果
通過開展品管圈活動后,圈員的團隊精神、活動參與度、溝通技巧、責任感與榮譽感、個人潛力發揮、QCC手法的應用明顯得到了提高。
2.3 標準化
規范髖關節術后疼痛處理流程,減輕患者的疼痛,使患者能積極配合早期進行功能鍛煉。建立功能鍛煉量化反饋表,明確了每天鍛煉的內容及數量,讓患者能夠掌握需要完成的內容,并按要求逐項完成。同時讓護士有章可循,按照功能鍛煉量化反饋表對患者進行系統、動態、連續、有針對性指導,及時督促與反饋,提高了護士的責任心及提高綜合素質。
3 討論
3.1 品管圈活動可有效提高髖關節置換術后患者早期功能鍛煉的落實率
髖關節病變的患者,通過手術置換病變的髖關節后,獲得髖關節功能,不但減輕患者的臨床癥狀,而且顯著提高患者的生活質量。研究表明,髖關節置換術后早期功能鍛煉可促進髖關節周圍和臀部肌肉組織功能的恢復,從而穩固人工關節的正確位置,增加關節的穩定性,保證關節功能的重建和恢復。術后患者疼痛、知識缺乏、體力不支、護士指導不到位、缺乏護士督導等因素,影響患者功能鍛煉的落實。針對功能鍛煉落實率低的問題,我科通過開展品管圈活動,查找原因,通過開展理論授課、工作坊培訓以及醫護康復一體化查房等多形式培訓,提高護士的康復知識及臨床技能,使護士能正確指導患者康復訓練;成立疼痛管理小組,制定疼痛管理措施,并逐步實施,使患者盡快康復;通過術前術后進行營養干預,縮短術前術后禁飲禁食時間,保證患者充足的體力進行術后康復;通過制作功能鍛煉量化反饋表,促使護士熟練掌握宣教內容,并提高責任心;同時讓患者非常明確地知道自己當日要完成的項目及數量,目標明確,增強信心。通過對策實施后,髖關節置換術后患者早期功能鍛煉的落實率由改善前的65%提高至改善后的92.5%,落實效果得到明顯的提高。
3.2 品管圈活動可提高護士協作交流及處理問題的能力,加強了護患及醫患關系
通過品管圈活動的開展,充分發揮圈員的潛能,提高圈員的辯證思維能力和科學分析能力。活動中,圈員通過討論、協商,提高了圈員的溝通能力及增加團隊的凝聚力。通過開展理論授課、工作坊培訓以及醫護康復一體化查房等多形式培訓,不斷提高護士的專業知識水平及整體素質。護士對患者不斷的宣教指導、督促與反饋,不但提高護士的護患溝通能力,也改善了患者對醫護人員的滿意度。

