彌漫性食管平滑肌瘤病1例*
李靈敏,李群,李文波,劉曉峰
250031 濟南,中國人民解放軍聯勤保障部隊第960醫院 消化科
彌漫性食管平滑肌瘤病不同于常見的食管平滑肌瘤,是一種罕見的良性腫瘤,發病率低,臨床罕見[1]。現將我院收治的1例彌漫性食管平滑肌瘤的患者資料匯報如下。
1 臨床資料
患者,女,發病時年齡為39歲,因“反復吞咽困難4年余,加重半月”入院。患者于2016年無明顯誘因出現吞咽困難,當地縣級醫院行胃鏡檢查發現食管狹窄,建議手術治療,但因能進食,未行手術。2017年8月吞咽困難加重,到本省某三甲醫院就診,胸部及上腹增強CT提示食管癌。遂行胸腔鏡手術,術中發現黏連較重,轉為剖胸探查,術中見食管腫瘤累及主動脈壁、氣管、奇靜脈弓,無法切除。術中取病理組織送檢,結果示:少許平滑肌伴慢性炎細胞浸潤。免疫組化未見異常顯著上皮,CK+(灶)、CK7+(灶、弱)、P40-、Syn-、CgA-、Ki-67(2%)。后轉至該醫院消化科行食管支架置放術,1月后取出食管支架。期間將病理標本送至國內多家大型醫院會診,均考慮食管增生的纖維組織及平滑肌組織,部分區域血管顯示瘤樣增生。2018年1月因再次出現吞咽困難到我科住院治療,行胸部增強CT示食管下段環形增厚,食管壁最厚處測量值約為7.5 mm,呈輕度強化(圖1、2)。行超聲胃鏡提示黏膜下層及肌層彌漫性增厚,以低回聲為主(圖3),行食管黏膜切開食管肌層深挖活檢取出7塊組織(圖4),病理提示平滑肌組織增生(圖5)。否認家族性遺傳病史,否認食物、藥物過敏史。既往史:7歲時因“粘連性腸梗阻手術治療”(具體過程不詳)。其它輔助檢查:結核桿菌T細胞檢測陰性、神經抗腫瘤抗體譜(-)、骨髓穿刺未見明顯異常,ENA多肽(-)、風濕抗體(-)、免疫球蛋白(-)。此后該患者多次因吞咽困難到到我科住院治療,行食管擴張、狹窄切開或食管支架置入、取出術。根據胸部CT表現、超聲胃鏡檢查、病理學結果以及病史,診斷為彌漫性平滑肌瘤。目前內鏡下隨訪2年余,患者病情穩定。
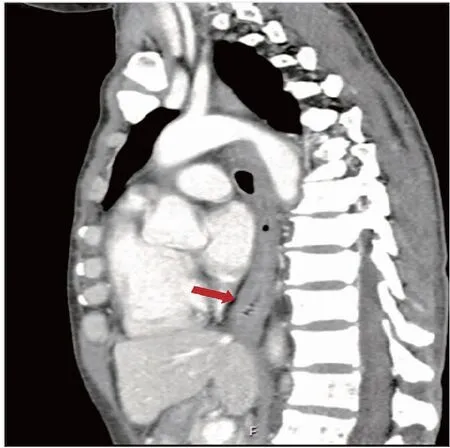
圖1 食管平滑肌的胸部增強CT(矢狀位)
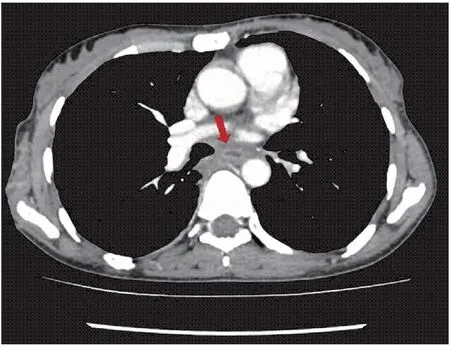
圖2 食管平滑肌瘤的胸部增強CT的橫斷位
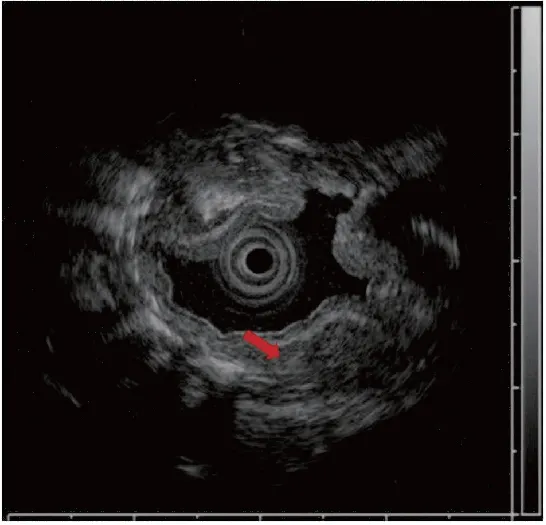
圖3 食管平滑肌瘤超聲胃鏡圖像
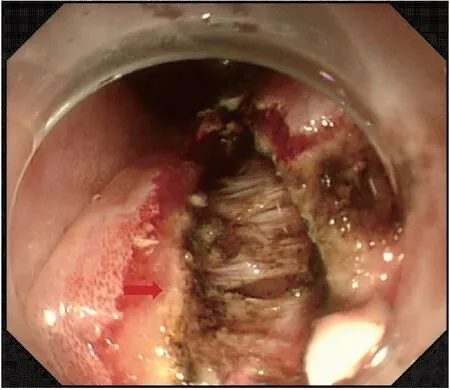
圖4 食管平滑肌瘤的胃鏡下深挖活檢圖像
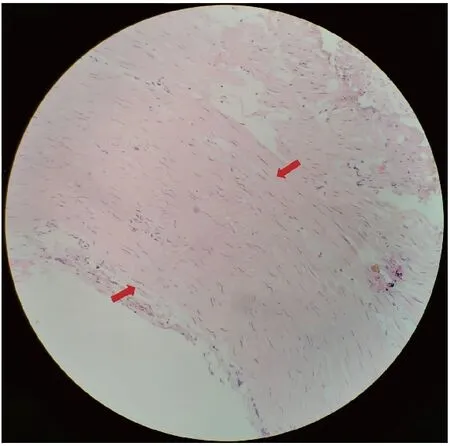
圖5 食管平滑肌瘤的病理組織學檢查HE染色 (×100)
2 討 論
彌漫性食管平滑肌瘤病表現為兒童和青年人食管平滑肌的非環狀彌漫性增生,其組織學特征是食管平滑肌細胞的良性腫瘤性肥大,可以表現為一種孤立的疾病,也可以合并Alport綜合征(一種進行性腎病為特征的遺傳性疾病)。該病主要是食管受累,偶爾可延伸到胃上部,也可能合并氣管、支氣管樹或生殖道的平滑肌瘤。臨床表現為因食管腔狹窄和運動障礙導致的長期吞咽困難或返流。該疾病可能與COL4A5和COL4A6基因缺失有關,為X染色體連鎖顯性遺傳[1]。 我國也有類似報告,在一個中國家庭中母親和兒子都患有彌漫性食管平滑肌瘤,通過基因測序發現X染色體上從COL4A6內含子2到COL4A5內含子1缺失40 kb[2]。1916年霍爾第一次描述了該病,一位17歲的女孩有吞咽困難病史,2年后死于饑餓,在尸檢中發現食管肌層增厚,達4 cm,顯微鏡檢查發現腫塊由肌細胞和纖維組織組成,黏膜、黏膜下層和黏膜肌層正常,并將其命名為食管彌漫性平滑肌瘤[3]。根據解剖及組織學標本,該病分為兩種不同的形式:1)多發性腫瘤,彼此間界限分明,2)彌漫型,有許多不融合的結節,甚至沒有結節,食管的一層或兩層肌層明顯肥大,常見的位置是食道的下半部,有時延伸至胃的上部。該病不僅出現在人類,動物中也有類似發現,有報道稱一只3歲小型犬死于頑固性直腸黏膜脫垂、食管擴張及難治性肺炎,在尸檢中發現直腸、食管胃環周增厚,病理檢查示分化良好的平滑肌細胞,細胞間無異型性[4]。
彌漫性食管平滑肌瘤病的診斷尚無統一標準,不易與其他疾病相鑒別,主要診斷主要靠影像學、病理、病史等[5]。大多數患者在外科手術后得以確診,但也有部分患者在行超聲胃鏡下穿刺活檢得以確診[6-7]。Ziogas等[1]統計58例患者,發現該病的女性患者多于男性(1.45∶1),平均需要3年的時間才能得到正確的診斷。46%的患者被誤診為賁門失弛緩癥,然而更多的個案報道中則被誤診為食管癌。CT檢查的特點為腫瘤輪廓光滑,無潰瘍、無食管運動障礙、信號密度均勻。在沒有食管動力障礙的情況下,食管厚度>5 mm則需考慮該病(正常值<3 mm)。增強CT提示輕度強化,可能由于生長因子水平較高和平滑肌蠕動增強有關。PET-CT檢查呈高攝取,容易誤診為惡性食管癌,因此不能單靠PET-CT來診斷這種高代謝的良性平滑肌瘤[8]。食管測壓可以類似于賁門失弛緩癥。超聲胃鏡提示肌層增厚,呈均勻性的低回聲病變[9]。診斷思路上,食道鋇餐有助于鑒別診斷食管返流,CT或MRI鑒別于賁門失弛緩癥和良性狹窄[10],超聲胃鏡排除惡性平滑肌瘤,惡性平滑肌瘤在超聲胃鏡中出現不均一的高回聲。病理特點為分化好的平滑肌細胞,瘤細胞大小形態均一,瘤細胞間無異型,期間有纖維細胞交錯,或炎性細胞浸潤。
在治療方面,盡管1/3的患者在外科手術后出現并發癥,術后死亡率為7%,死亡的原因有可能與合并腎病等基礎疾病有關,但外科手術仍是彌漫性食管平滑肌瘤的主要治療方式,包括食管切除術和消化道重建[1]。Aoyama等[11]報道一例8歲男孩切除部分食管和胃以后仍出現了嚴重的返流癥狀,術后12年再次行食管次全切除術、胃管重建和左側頸部食管吻合術,因彌漫性食管平滑肌瘤病變范圍廣,病變必須完全切除,才能減少癥狀復發。且術前應完善超聲胃鏡檢查及胃三維CT重建等,完整解剖定位后才能行食管切除術[12]。該病不會發生惡性轉化,不必清掃淋巴結[13],但術后其他器官也可能出現平滑肌瘤。孫文榮等[14]報告1例25歲女性在行食管全胃切除結腸代食管胃消化道重建術術后6年出現了排尿困難,診斷為尿道平滑肌瘤,手術切除尿道周圍平滑肌瘤后隨訪1年無復發及并發癥出現。Smirnov等[15]對1例彌漫性食管平滑肌瘤患者行經口內鏡下肌層切開術,術中雖然操作困難,但還是取得了比較好的短期及中期療效,遠期療效尚不確定。本例患者行食管狹窄切開、探條擴張等治療,短期療效尚可,但中長期效果差,下一步仍應考慮外科手術切除病灶。所以,對于長期吞咽困難及經內鏡或CT等檢查中發現食管肌層明顯增厚的患者,應考慮是否可能發生彌漫性食管平滑肌瘤病。同時,應結合現有的檢查手段,盡量避免漏診、誤診及準備不足的手術干預。
綜上所述,食管平滑肌瘤病在臨床上極為罕見,診斷尚無統一標準,不易于其他疾病相鑒別。對于外科手術或超聲內鏡檢查中發現食管平滑肌呈非環狀彌漫性增生的患者,臨床醫生應警惕該病的可能。
作者聲明:本文全部作者對于研究和撰寫的論文出現的不端行為承擔相應責任;并承諾論文中涉及的原始圖片、數據資料等已按照有關規定保存,可接受核查。
學術不端:本文在初審、返修及出版前均通過中國知網(CNKI)科技期刊學術不端文獻檢測系統的學術不端檢測。
同行評議:經同行專家雙盲外審,達到刊發要求。
利益沖突:所有作者均聲明不存在利益沖突。
文章版權:本文出版前已與全體作者簽署了論文授權書等協議。

