腹腔鏡膽囊切除術治療膽囊結石伴慢性膽囊炎患者治療效果分析
羅 登,賴習華,劉首記
小切口膽囊切除術用于治療膽囊結石伴慢性膽囊炎可在很大程度上改善患者預后[1-4]。近年來,隨著醫療技術的提升,腔鏡手術逐漸被用于肝膽疾病的治療,其中腹腔鏡膽囊切除術(laparocopic cholecystectomy,LC)作為微創手術,對患者創傷較小,且手術術野清晰,不易損傷周圍組織[5]。本研究采用LC治療膽囊結石伴慢性膽囊炎患者,觀察了治療效果及血清胃泌素(gastrin,GAS)、胃動素(motilin,MOT)和血管活性腸肽(vactive intestinal peptide,VIP)水平的變化,旨在為臨床治療膽囊結石伴慢性膽囊炎患者提供科學依據,現報道如下。
1 資料與方法
1.1 一般資料 2018年3月~2020年3月我院普外科就診的膽囊結石伴慢性膽囊炎患者70例,男37例,女33例;年齡36~58歲,平均年齡為(47.8±5.1)歲;病程1~8年,平均為(4.6±1.0)年;體質指數(body mass index,BMI)為23~29 kg/m2,平均為(26.7±1.4)kg/m2。符合《中國慢性膽囊炎、膽囊結石內科診療共識意見(2018年)》[6]的診斷標準。膽結石直徑為2.5~16.8 mm,平均為(10.2±2.1)mm。排除標準:①合并肝癌或肝硬化;②存在手術禁忌證;③存在心、肝、腎等重要器官功能障礙;④具有嚴重的過敏史;⑤患有嚴重的血液性疾病、惡性腫瘤或內分泌系統疾病;⑥哺乳期或妊娠期婦女;⑦精神嚴重障礙。采用隨機數字表法將患者分為對照組35例和觀察組35例,兩組性別、年齡、病程、BMI和膽結石直徑大小比較,差異無統計學意義(P>0.05),具有可比性。患者及其家屬簽署知情同意書,本研究經我院醫學倫理委員會審核同意。
1.2 手術方法 患者取仰臥位,常規消毒鋪巾,氣管插管麻醉。在對照組,行小切口膽囊切除術治療。于右肋緣下行5 cm的切口,逐層切開腹壁,分離組織,暴露術野,解剖膽囊動脈和膽囊管,離斷并結扎膽囊動脈和膽囊管,切除膽囊,止血、逐層縫合,術后常規放置引流管;在觀察組,行LC治療。于臍孔下緣作切口,置入Veres腹針,建立CO2氣腹,置入腹腔鏡,探查膽囊、膽總管和膽囊三角,在內鏡監視下在腋前線、臍周、腹正中劍突下方右側2 cm入針,解剖Calot三角區,用電凝鉤分離膽囊管、血管,處理膽囊動脈和膽囊管,在劍突下穿刺,將膽囊切除并取出,完成操作后釋放氣腹,止血、逐層縫合,術后常規放置引流管。
1.3 血清學檢測 采用ELISA法[7]測定血清肝功能相關指標及血清腫瘤壞死因子-ɑ(tumor necrosis factor-ɑ,TNF-ɑ)、C-反應蛋白(C-reactive protein,CRP)、白細胞介素-6(interleukin-6,IL-6)、GAS、MOT和VIP水平(美國貝克曼庫爾特有限公司)。

2 結果
2.1 兩組手術相關指標比較 觀察組手術持續時間和術后住院日顯著短于對照組,術中出血量顯著少于對照組,差異具有統計學意義(P<0.05,表1)。
2.2 兩組血清肝功能相關指標水平比較 在術后3 d,觀察組血清肝功能相關指標水平均顯著低于對照組,差異具有統計學意義(P<0.05,表2)。
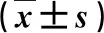
表1 兩組手術相關指標比較
2.3 兩組血清炎性因子水平比較 術后3 d,觀察組血清炎癥因子水平均低于對照組,差異具有統計學意義(P<0.05,表3)。
2.4 兩組血清胃腸激素水平比較 在術后3 d,觀察組血清GAS和MOT水平顯著高于,而血清VIP水平顯著低于對照組,差異具有統計學意義(P<0.05,表4)。
2.5 兩組并發癥發生率比較 術后隨訪,觀察組并發癥發生率顯著低于對照組,差異具有統計學意義(P<0.05,表5)。
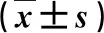
表2 兩組血生化指標比較
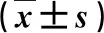
表3 兩組血清炎性因子水平比較
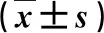
表4 兩組血清胃腸激素水平比較

表5 兩組并發癥發生率[n(%)]比較
3 討論
由傳統開腹手術改進而來的小切口膽囊切除術能夠縮小手術創面,避免發生感染,但該手術術野狹小,在治療方面具有一定的局限[8-11]。
研究[12,13]證實,腹腔鏡膽囊切除術通過在腹腔鏡下進行膽囊切除,相對于傳統小切口膽囊切除術的視野更加開闊,有助于手術醫生在最短時間內找到患處病灶,明顯縮短手術時間,有助于促進術后恢復,進而縮短術后住院時間。有學者[14]指出,腹腔鏡膽囊切除術在手術操作中不易造成醫源性胃腸壁、大網膜、腹膜等損傷,有效避免術中出現大出血,在手術過程中通過采用可吸收夾夾閉膽囊動脈,可徹底止血,明顯減少術中出血量。本研究結果提示腹腔鏡膽囊切除術治療膽囊結石伴慢性膽囊炎患者可明顯改善手術相關指標,及早結束手術。進一步研究安全性發現,在術后,觀察組患者并發癥發生率顯著低于對照組,差異具有統計學意義,分析原因在于傳統小切口膽囊切除術暴露的面積還是較大,而腹腔鏡膽囊切除術在密閉的空間內進行,有助于減少體內臟器的暴露,避免細菌入侵[15],從而可顯著降低并發癥的發生率。
相關文獻[16,17]指出,手術本身會造成膽囊結石伴慢性膽囊炎患者肝膽功能受損,引起患者機體出現炎癥反應,而CRP、IL-6、TNF-ɑ作為炎癥因子,其血清水平可反映手術組織的損傷程度,主要體現在膽囊結石伴慢性膽囊炎患者血清CRP、IL-6、TNF-ɑ水平呈異常升高趨勢。本研究結果發現,術后3 d,觀察組血清TBIL、GGT、AST、ALT、CRP、IL-6、TNF-ɑ水平均顯著低于對照組,差異具有統計學意義,可能與腹腔鏡膽囊切除術具有微創理念,手術過程中僅通過一個小的入鏡切口和兩個或三個端口切口進行,較傳統小切口膽囊切除術,操作中不易損傷組織[17],對肝膽功能損傷較輕,且對患者造成的創傷較小,故引發的炎癥反應較輕。此外,研究[18]發現,膽囊結石伴慢性膽囊炎患者多伴有不同程度的胃腸功能損傷。本研究結果發現,術后3 d,觀察組患者血清GAS和MOT水平顯著高于對照組,而血清VIP水平顯著低于對照組,差異具有統計學意義。由于腹腔鏡膽囊切除術在密閉的腹腔內進行,能夠有效避免患者胃腸道長期暴露,加上手術切口小,便于患者術后下床活動,更有利于患者術后胃腸功能的恢復[19,20]。因此,采用腹腔鏡膽囊切除術治療膽囊結石伴慢性膽囊炎患者對胃腸道損傷較小,有助于促進患者胃腸功能的恢復。

