Monitored Rehab Systems下肢智能運動訓練系統對腦卒中偏癱患者的作用及遠期預后的影響*
毛顯禹,支英豪,鄭賀彬,陳文煜,金永喜,劉德民
1溫州市中醫院康復科(浙江溫州 325000); 2溫州醫科大學附屬第二醫院康復醫學科(浙江溫州 325027)
腦卒中是神經系統中的常見疾病,其復發率、致殘率與病死率均高,是一種嚴重危害人類生命健康的全球性疾病。臨床上腦卒中患者存活率為67%左右,但存活者中有一半存在一定軀體功能障礙,其中偏癱是其最常見功能障礙類型[1-2]。腦卒中偏癱患者平衡功能與步行功能等均受到嚴重影響,訓練改善患者下肢功能是治療腦卒中偏癱患者的重要措施,能避免患者形成異常步態,使步行能力和功能得到最大限度和最佳程度的恢復,幫助患者獲得日常生活活動能力(ADL),同時增強患者回歸社會的信心[3-4]。雖然Monitored Rehab SystemsMRS下肢智能運動訓練系統臨床上廣泛用于膝關節功能康復治療,但鮮有關于其用于腦卒中偏癱患者康復治療的研究報道,該訓練系統對腦卒中偏癱患者的臨床治療作用仍需要進一步探討。為此,本研究以腦卒中偏癱患者作為研究對象,對比Monitored Rehab Systems下肢智能運動訓練系統與常規康復訓練方法治療該病的效果及遠期預后,為此類患者總結臨床治療經驗。
1 資料與方法
1.1 一般方法 選取2017年1月至2019年1月溫州市中醫院和溫州醫科大學附屬第二醫院共同收治的105例腦卒中偏癱患者為研究對象,采取簡單隨機化分組方法分為對照組52例和觀察組53例。對照組男31例,女21例;年齡30~83歲,平均(51.45±10.65)歲;左側偏癱24例,右側偏癱28例;腦出血11例,腦梗死41例。觀察組男33例,女20例;年齡31~84歲,平均(52.25±10.15)歲;左側偏癱26例,右側偏癱27例;腦出血10例,腦梗死43例。兩組一般資料比較差異無統計學意義(P>0.05),符合可比條件;本研究獲院倫理委員會審批。
納入標準:(1)患者均符合腦卒中的診斷標準[5];(2)均為偏癱患者;(3)有良好認知能力,神志清楚,可配合相關檢查評定;(4)均已簽署知情同意書。
排除標準:(1)精神異常者;(2)有嚴重臟器功能異常者;(3)有腦部其他病變者;(4)依從性差者。
1.2 方法 對照組采用常規康復訓練方法,在專業治療師指導下進行以下訓練:(1)抗痙攣體位與翻身等訓練;(3)主動與被動床上訓練;(3)平衡訓練;(4)坐站交換訓練;(5)坐態平衡與坐臥交替訓練;(6)步態訓練;(7)橋式運動;(8)站位重心轉移;(9)作業療法。以上訓練40 min/次,1次/d,6 d/周,4周為1個療程。觀察組在上述基礎上再另外采用Monitored Rehab Systems下肢智能運動訓練系統,即使用智能化運動控制系統(荷蘭Steve McGee公司生產)中四部:(1)下蹲肌群系統:使用臥式下蹲減重儀訓練下蹲肌肉群力量,以增加膝關節穩定性;(2)下肢伸展系統:訓練股四頭肌伸展;(3)腰背伸肌系統:訓練腰背部和腰骶區域肌力;(4)腰部扭轉肌群系統:訓練脊柱以及骨盆旋轉,每天訓練60 min,1次/d,6 d/周,4周為1個療程。
1.3 觀察指標
1.3.1 比較兩組患者治療前和治療4、8、12周后FMA、BBS評分 采用盲法對兩組患者平衡功能進行評定,使用Fugl-Meyer評分法[6](Fugl-Meyer assessment,FMA)中下肢運動功能部分進行評定,共34分且分數愈高表示下肢功能越好;Berg平衡量表[7](Berg balance scale,BBS)中平衡功能檢測共14個項目,每項5級分別記為0、1、2、3、4分,共56分,總分<40分,預示有跌倒的危險性,患者分數20分以下其平衡功能狀態對應為坐輪椅,21~40分對應為輔助步行,41~56分對應為獨立行走,分數低于40分即有跌倒危險。
1.3.2 比較兩組患者治療前和治療4、8、12周后FAC評分 使用功能性步行分級量表[8](Functional Ambulation CategoryScale,FAC)進行步行和步態評定,得分記為0~5分,分別對應0~5級(0表示不能行走,5表示正常行走)。
1.3.3 比較兩組患者遠期預后情況 隨訪6個月,比較兩組治療前、治療后和治療后6個月美國國立衛生院卒中量表(the National Institutes of Health Stroke Scale,NIHSS)評分和Barthel指數(Barthel index,BI)情況,患者神經功能使用NIHSS評分量表[9]中下肢運動功能部分進行評定,共11個項目,每項5級分別記為0、1、2、3、4分,共45分,0表示患者可在要求位置上保持5 s且不下落,4表示無運動,且分數愈高患者的神經功能損傷越嚴重;使用Barthel指數[10]進行ADL評定,0~20分表示完全依賴,21~60分表示嚴重依賴,61~90分表示中度依賴,91~95分表示輕度依賴,96~100分表示自理。
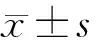
2 結果
2.1 兩組患者治療前和治療4、8、12周后FMA、BBS評分比較 兩組治療4、8、12周后FMA、BBS評分均高于治療前(P<0.05),治療8、12周后FMA、BBS評分高于治療4周后(P<0.05),治療12周后FMA、BBS評分高于治療8周后(P<0.05),且觀察組治療后不同時間點FMA、BBS評分均高于對照組(P<0.05)。見表1。

表1 兩組患者治療前和治療4、8、12周后FMA、BBS評分比較 分
2.2 兩組患者治療前和治療4、8、12周后FAC評分比較 兩組治療4、8、12周后FAC評分均高于治療前(P<0.05),治療8、12周后FAC評分高于治療4周后(P<0.05),治療12周后FAC評分高于治療8周后(P<0.05),同時觀察組治療后不同時間點FAC評分均高于對照組(P<0.05)。見表2。

表2 兩組患者治療前和治療4、8、12周后FAC評分比較 分
2.3 兩組患者遠期預后情況比較 兩組患者治療前、治療后和治療后6個月NIHSS評分和Barthel指數情況對比差異統計學意義(P<0.05),兩組治療后、治療后6個月NIHSS評分均低于治療前(P<0.05),同時Barthel指數均高于治療前(P<0.05),治療后6個月NIHSS評分和Barthel指數分別低于和高于治療后(P<0.05),且觀察組治療后不同時間點NIHSS評分均低于對照組(P<0.05),同時Barthel指數均高于對照組(P<0.05)。見表4。

表4 兩組患者遠期預后情況比較 分
3 討論
腦卒中是因急性發生的腦循環障礙引起的局部或者全面的腦功能缺損性腦部綜合征,有眾多發病因素如年齡、遺傳、性別與生活習慣等,其中引發腦卒中最重要且普遍的因素為高血壓[11]。腦卒中患者常伴有嚴重的肢體障礙如偏癱,腦卒中偏癱患者的生活質量受到極大限制,提高腦卒中偏癱患者下肢功能與遠期預后是康復治療的重中之重[12]。Monitored Rehab SystemsMRS下肢智能運動訓練系統是新式的康復治療,已被廣泛應用,相比常規康復訓練方法具有能改善下肢痙攣并提高靈活度,減少下肢肌肉萎縮,促進肌力恢復并增強肌力等優點,但其對腦卒中偏癱患者的治療效果仍需探討[13]。
本研究中,觀察組治療后不同時間點FMA、BBS、FAC評分均高于對照組,提示Monitored Rehab Systems下肢智能運動訓練系統治療腦卒中偏癱患者能有效改善平衡功能及步行功能。Monitored Rehab Systems下肢智能運動訓練系統是指導康復治療的主動或被動控制,并結合現代化測試和科學訓練的運動控制訓練,同時根據反饋信息修正訓練程度以避免過度訓練或運動損傷,同時能對特定肌群進行開鏈或閉鏈結合訓練,其生物反饋作用能使小腿三頭肌肌力得到增加并使脛骨前肌的興奮性降低,從而促進麻痹肌恢復,具有交互抑制的作用[14-16]。萬里等[17]研究中表示Monitored Rehab Systems下肢智能運動訓練系統可對患者的下肢運動功能、步行速度和穩定性進行改善,同時提高患者治療積極性和生存質量。與本研究結果相同,同時本研究認為該系統亦可改善腦卒中偏癱患者的平衡和步行能力。
本研究中,兩組患者治療后NIHSS評分逐漸降低,同時Barthel指數逐漸升高,且觀察組治療后不同時間點NIHSS評分均低于對照組,同時Barthel指數均高于對照組,提示Monitored Rehab Systems下肢智能運動訓練系統治療腦卒中偏癱患者能改善遠期預后情況。在常規康復訓練基礎上對患者下肢功能的負重訓練進行強化,改善患者下肢功能的同時亦對其精神和運動狀態進行調整改善,使下肢本體感覺得到恢復,同時調節肌肉張力,使關節穩定性得到提高[17]。研究表明[18],NIHSS評分是腦卒中重要評分量表和獨立預測因素,能全面評價患者意識感覺、運動反應及神經功能活動。朱紀樓[19]研究中對腦卒中患者采用常規康復訓練方法的預后情況不容樂觀,在本研究應用Monitored Rehab Systems訓練系統治療后,患者遠期預后中的相關指標均有所改善,臨床應用效果更佳。
綜上所述,Monitored Rehab Systems下肢智能運動訓練系統治療腦卒中偏癱患者能有效改善平衡功能及步行功能,且能改善遠期預后情況,值得臨床借鑒和推廣,在后續研究中應進一步延長隨訪觀察時間,使研究得到進一步充實。

