不同麻醉方式對經導管主動脈瓣植入術中患者腦血氧飽和度及神經認知的影響
蘇孟勤 楊 紅 鐘 巍 孟憲慧
主動脈瓣狹窄(aorticstenosis,AS)是心臟瓣膜疾病中比較常見的一種,主要是由先天畸形、老年退行性病變、風濕病等引起,其表現為主動脈瓣開啟與關閉受到限制,致使心臟供給全身血液減少,從而出現心力衰竭等臨床相關癥狀。經導管主動脈瓣植入術(transcatheteraorticvalveimplantation,TAVI)是國內外較成熟的微創手術,隨著老齡化人口逐年增加,嚴重AS患者無法承受開胸行主動脈瓣置換術,故TAVI成為替代開胸手術治療的最佳方法。但老年患者體質較弱,在術中麻醉及圍術期時常會出現局部腦血氧飽和度降低及術后認知功能障礙等情況,極大影響患者術后功能恢復。TAVI既可以在全身麻醉下進行,又可以在有意識鎮靜麻醉狀態下進行,目前關于這兩種麻醉方法對患者腦血氧飽和度和神經認知功能的影響鮮有報告。本研究擬探討TAVI下的有意識鎮靜麻醉與全身麻醉對患者腦血氧飽和度和神經認知功能的影響,以期為臨床麻醉方式的選擇提供參考。
1 資料與方法
1.1 一般資料 回顧性分析2018年2月至2020年2月因“胸悶、氣促”在河南省省立醫院就診,并經超聲心動圖確診為重度AS的70例患者為研究對象,其中男性42例,女性28例,年齡51~73歲,平均(66.13±2.31)歲;美國麻醉醫師協會(American society of anesthesiologists,ASA)分級:Ⅱ級23例、Ⅲ級44例、Ⅳ級3例;高血壓病34例,冠心病17例,糖尿病19例。根據手術麻醉方法不同分為有意識鎮靜麻醉(鎮靜組)與全身麻醉(全麻組),各35例。兩組臨床資料比較,差異無統計學意義(P
>0.05)。見表1。
表1 兩組臨床資料比較
1.2 納入及排除標準 納入標準:經超聲心動圖診斷確診為重度AS者;主動脈瓣口面積小于0.8 cm;重度AS或主動脈瓣二葉畸形者。排除標準:合并嚴重的肝、腎功能不全者;合并全身感染或血液性疾病者;對麻醉藥物過敏者;患自身免疫性疾病者;存在嚴重心室收縮功能障礙者;合并感染性心內膜炎及肥厚型心肌病者。本研究經院醫學倫理委員會批準,所有患者知情同意本研究。
1.3 方法
1.3.1 術前準備 所有患者均在術前24 h內保證臥床休息,術前6 h禁食、水,進入手術室后用18 G靜脈穿刺針(德國貝朗醫械)建立外周靜脈通路,同時監測患者的心電、無創血氧飽和度、心率、血壓指標,分別連接好腦血氧飽和度檢測儀(日本濱松),將測試儀的探頭放置在右前額部位,距眉緣1 cm處,各指標達到要求后開始麻醉。
1.3.2 鎮靜組麻醉方法 患者在入手術室前30 min肌注咪達唑侖(江蘇恩華藥業)0.1 mg/kg,入室后開通外周靜脈通路,并以30滴/分的速度輸注乳酸鈉林格注射液(四川科倫藥業),給予患者面罩吸入純氧3 min,當完全預充氧以后,首次劑量使用異丙酚(阿斯利康)2 mg/kg和瑞芬太尼(宜昌人福藥業)1 μg/kg靜推,待患者睫毛觸碰反射消失,患者入睡后,立即接入靜脈微量泵持續麻醉;手術開始時用1%的甲哌卡因(山東魯抗辰欣藥業)10 mL在腹股溝做麻醉浸潤,確保到達最佳植入條件,待手術操作完成后,喚醒患者至完全蘇醒后,監測各項指標正常后返回病房。
1.3.3 全麻組麻醉方法 患者入室后通過外周靜脈通路輸注乳酸鈉林格注射液(四川科倫藥業)30滴/分,給予患者吸入純氧3 min,當完全預充氧以后,靜脈注射瑞芬太尼(宜昌人福藥業)0.5 μg/kg與異泊酚(阿斯利康)1 mg/kg完成麻醉誘導,待患者睫毛觸碰反射消失后,靜脈推注肌松藥順式阿曲庫銨(江蘇東英藥業)0.2 mg/kg。待肌松藥完全起效后,行氣管插管,深度為20~22 cm,固定氣管插管,給予機械通氣:潮氣量7 mL/kg,呼吸頻率12次/分,吸呼比1∶2,呼吸末正壓通氣調到零,氧氣與空氣比1∶1混合,持續麻醉。待手術操作完成喚醒患者,監測各項指標正常后,拔管返回病房。
1.4 神經認知評分標準 采用簡易認知量表進行神經心理學測試,該檢査從計算力、定向力、理解力、記憶力、判斷力等方面進行評分,最髙得分為30分;分值在24~27之間為輕度認知功能障礙,19~23分為中度認知功能障礙,0~18分為重度認知功能障礙。神經認知功能評分越低,說明神經認知功能障礙越重。
1.5 觀察指標 對比兩組患者術中情況(術中麻醉時間、手術時間、術中出血量、術中輸血情況);比較兩組患者不同時間點(入室時、吸氧后3分鐘、手術開始即刻、術中10分鐘、術中20分鐘、手術結束即刻、蘇醒后5分鐘)腦血氧飽和度變化情況及不同時間點(術前和手術后第1、3天)神經認知功能評分情況。

2 結果
2.1 術中情況比較 鎮靜組術中麻醉時間、手術時間、術中出血量、術中輸血占比情況均低于全麻組,差異有統計學意義(P
<0.05)。見表2。
表2 兩組術中情況比較
2.2 腦血氧飽和度水平比較 兩組不同時間點腦血氧飽和度水平存在組間、時間及交互效應(P
<0.05)。鎮靜組不同時間點腦血氧飽和度水平均高于全麻組,差異均有統計學意義(P
<0.05)。見表3。
表3 兩組不同時間點腦血氧飽和度水平比較
2.3 認知功能評分比較 兩組不同時間點神經認知功能評分存在時間和交互效應(P<0.05)。兩組手術前1天的神經認知功能評分差異不顯著(P
>0.05),但鎮靜組術后第1、3天的神經認知功能評分均低于全麻組,差異有統計學意義(P
<0.05)。見表4。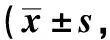
表4 兩組不同時間點認知功能評分比較分)
3 討論
TAVI是通過外周動脈逆行性的將新主動脈瓣植入相應位置,隨著TAVI的應用越來越廣泛,其技術水平也在不斷的成熟,但此法在手術過程中有可能會發生主動脈夾層或者心室纖顫等嚴重并發癥,故評估患者整個機體狀態包括神經功能等尤為重要。TAVI對術中麻醉的平穩性要求較高,選擇適合患者的麻醉方式對評估手術效果意義重大。因麻醉和置入術后可能會造成中樞神經系統并發癥的發生,在麻醉藥物的使用、麻醉方案的選擇以及與神經認知功能的關系等方面研究逐漸成為臨床研究的熱點。其中全身麻醉可以導致可逆的和可控的意識喪失,但麻醉的深度較高,對患者的腦血氧飽和度影響較大,可直接導致患者術后神經認知功能下降或障礙。有意識鎮靜關注于意識的壓抑,即患者對外界刺激的反應變得不敏感,而對維持獨立的氣道通暢、語言刺激的反應能力恢復較快,并且對腦血氧飽和度的影響較小。目前對此類患者神經認知功能異常的發生機制說法不一,主要認為是由于麻醉和術中誘發,多種不同因素綜合作用才導致的認知功能減退,這涉及到中樞神經系統、內分泌和免疫系統紊亂等。特別是中樞神經系統紊亂對缺氧十分敏感,輕至中度缺氧就能引起腦細胞氧化代謝障礙、胞內鈣超載、興奮性氨基酸含量增加,進而發生神經細胞凋亡、膽堿能神經功能下降,導致與記憶有關海馬部位功能受損,最終產生神經認知功能異常。因此,選擇合適的麻醉方案及術中持續性腦血氧飽和度監測,對防止腦缺氧的發生,降低患者術后認知障礙有重大作用。
本研究結果表明,兩組不同時間點腦血氧飽和度水平存在組間、時間及交互效應(P
<0.05)。鎮靜組不同時間點腦血氧飽和度水平均高于全麻組(P
<0.05)。表明全身麻醉與鎮靜麻醉都能降低患者腦血氧飽和度水平,鎮靜組術中20分鐘后腦血氧飽和度水平漸趨于正常,分析原因可能是鎮靜麻醉用藥量相對較少,經導管瓣膜植入手術時間相對較短,患者體內麻醉藥物蓄積較少,腦血氧飽和度恢復較快;全身麻醉對大腦血氧飽和度降低速度較快,患者喚醒時間又長,增加了不良結果的發生。Shuto等研究表明,術中腦血氧飽和度的降低與術后認知功能障礙的發生率升高及術后并發癥的發生相關。本研究還發現,兩組不同時間點認知功能評分存在時間和交互效應(P
<0.05),且鎮靜組術后第1、3天的神經認知功能評分均低于全麻組(P
<0.05)。提示手術與麻醉所產生的創傷引起機體系統性的應激反應,易引起血流速度降低,加上吸入性麻醉藥物一定程度上影響呼吸及體內血氧含量,致神經內分泌激素的釋放和炎癥反應加重,直接透過血腦屏障或間接通過迷走神經功能來影響中樞神經系統。也有研究表明,吸入麻醉藥地氟烷可引起老年患者海馬神經元突觸外2B亞基表達增高,所吸入的麻醉劑還可以引起腦部海馬鈣結合蛋白和突觸后致密蛋白表達下降,致使神經認知功能降低,具體作用機制有待進一步研究。綜上所述,經導管主動脈瓣植入術中,采用有意識鎮靜麻醉可改善患者術中情況、腦血氧飽和度和術后神經認知功能情況,在臨床麻醉方面具有一定參考價值。

