血流感染老年患者血培養病原菌分布及并發癥發生情況分析
宋建梅,李曉陽,李 縝,張 宇,赫連峰
首都醫科大學附屬北京朝陽醫院西院檢驗科,北京 100043
血流感染是老年人群中較為常見的重癥疾病,其起病急、病情復雜、進展迅速、預后差的特點加大了在臨床治療中的難度[1]。老年群體的臟器功能衰退,免疫功能低下,調節及應激能力降低,且常合并基礎疾病,易受到感染性疾病的侵襲,累及多個臟器,臨床治療較為復雜[2]。因此,早期的抗菌藥物治療對降低病死率及改善預后至關重要[3]。本研究對首都醫科大學附屬北京朝陽醫院西院的老年患者血培養微生物學和臨床病歷資料進行回顧性分析,探討常見致病菌的分布及臨床特征,以期為臨床用藥提供參考。
1 資料與方法
1.1一般資料 收集2017-2019年首都醫科大學附屬北京朝陽醫院西院住院患者靜脈血培養陽性標本376例,其中患者年齡≥65歲的病例235例,剔除同一患者多次采集的標本,回顧性分析其微生物學和臨床病歷資料。
1.2儀器與試劑 Bact/Alert3D全自動血培養儀,VITEK 2-Compact型全自動微生物鑒定系統及配套鑒定卡和藥敏卡(法國Bio-Merieux公司),藥敏紙片全部來自英國Oxoid公司。質控菌株為大腸埃希菌ATCC25922、銅綠假單胞菌ATCC27853、金黃色葡萄球菌ATCC29213、糞腸球菌ATCC29212、白色假絲酵母菌ATCC14053,均購自原國家衛生部臨床檢驗中心。培養基為巧克力平板、血平板、中國藍平板、沙氏平板,由鄭州安圖生物工程股份有限公司提供。
1.3方法
1.3.1血培養標本的采集 按無菌操作規程進行操作,每個發熱患者的血液標本采集雙側雙瓶,每側為1瓶需氧、1瓶厭氧;共采集血液標本8~10 mL,經7 d培養,未報陽為陰性,報陽后轉種培養。
1.3.2菌株的分離鑒定及藥敏試驗 采用全自動微生物鑒定儀及藥敏系統和紙片擴散法(K-B法)進行藥敏試驗。操作過程嚴格按照《全國臨床檢驗操作規程(第4版)》進行,參照2019年美國臨床實驗室標準化協會(CLSI)標準進行結果判讀。
1.3.3病例分析 調查入選病例的臨床病歷信息,對住院30 d病死率及并發癥發生情況進行分析。
1.4統計學處理 采用Whonet 5.6軟件進行微生物學藥敏結果統計。
2 結 果
2.1病原菌分布 235例病例中,革蘭陽性菌106例,占比45.1%,其中以葡萄球菌屬為主要病原菌;革蘭陰性菌118例,占比50.2%,其中大腸埃希菌47例,占比20.0%,是主要的病原菌;另有真菌11例,見表1。
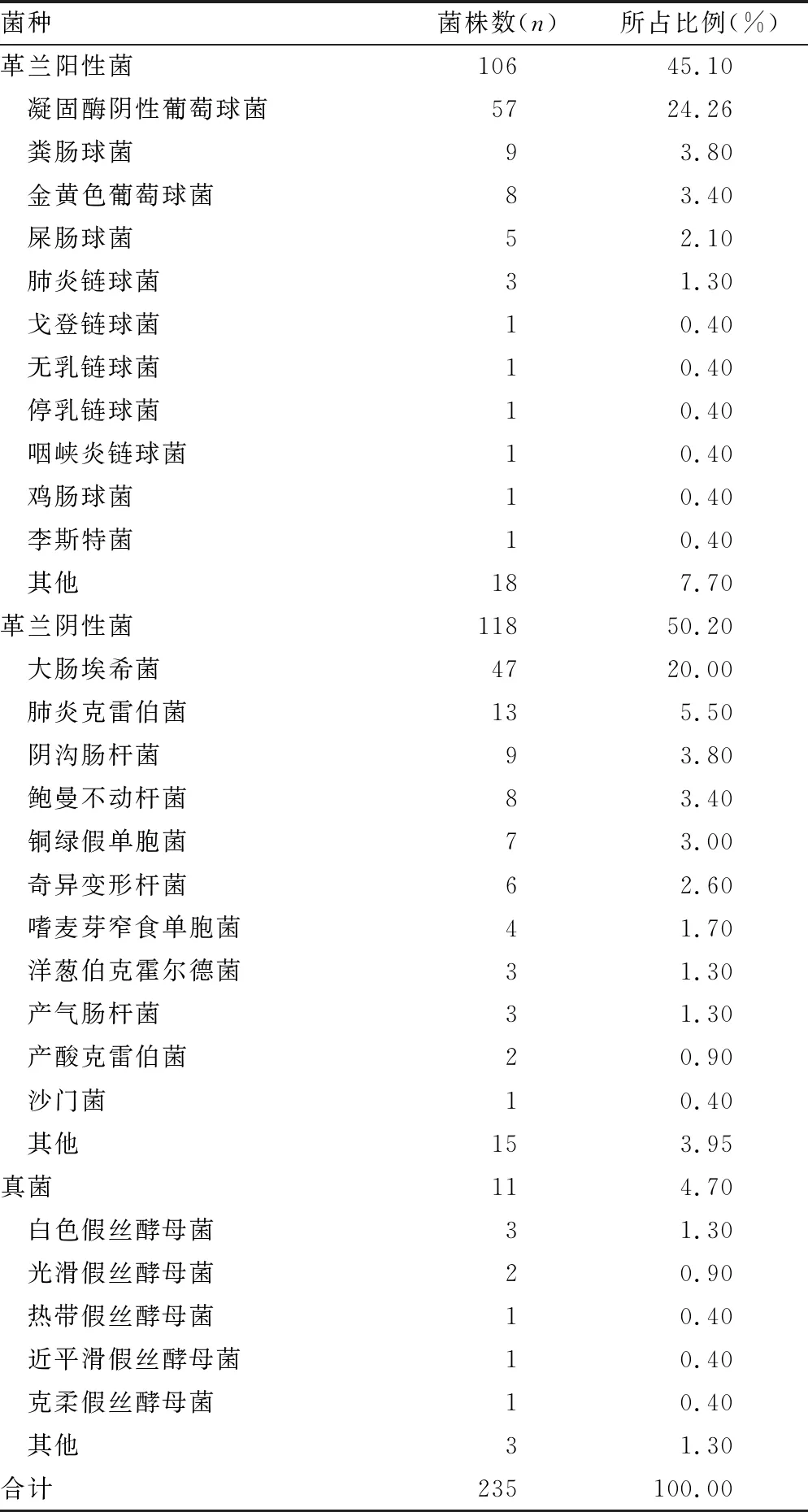
表1 2017-2019年血流感染老年患者血培養病原菌分布
2.2耐藥性分析 血培養陽性的革蘭陰性菌中以腸桿菌科為主。最常見的病原菌為大腸埃希菌,其對阿米卡星(91.4%)、美羅培南(97.9%)、亞胺培南(97.9%)、哌拉西林/他唑巴坦(97.9%)、第三代及第四代頭孢菌素類抗菌藥物皆具有較高的敏感性;對環丙沙星、慶大霉素、左氧氟沙星的耐藥率為43.3%~53.2%,并未出現明顯耐藥情況。銅綠假單胞菌對阿米卡星、頭孢他啶及頭孢吡肟均有較好的敏感性,對美羅培南和亞胺培南的耐藥率較高。對肺炎克雷伯菌治療效果較好的抗菌藥物有阿米卡星、亞胺培南和美羅培南,對哌拉西林、哌拉西林/他唑巴坦、慶大霉素、頭孢吡肟、頭孢哌酮/舒巴坦、頭孢他啶、妥布霉素、左氧氟沙星的敏感率在46.2%~88.6%。見表2。

表2 主要革蘭陰性菌對抗菌藥物的耐藥情況分析(%)
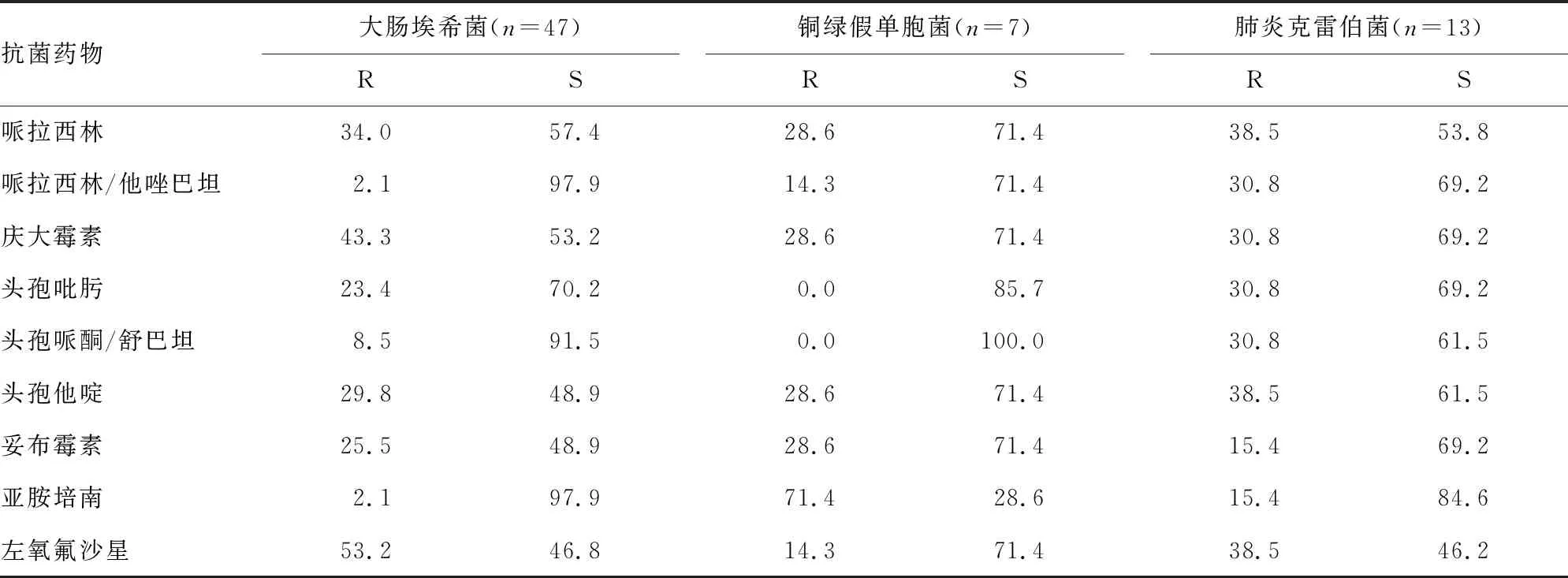
續表2 主要革蘭陰性菌對抗菌藥物的耐藥情況分析(%)
革蘭陽性菌以凝固酶陰性葡萄球菌為主,對利奈唑胺、替加環素和萬古霉素具有較高的敏感性,對青霉素、苯唑西林、紅霉素、環丙沙星、左氧氟沙星耐藥率較高。見表3。
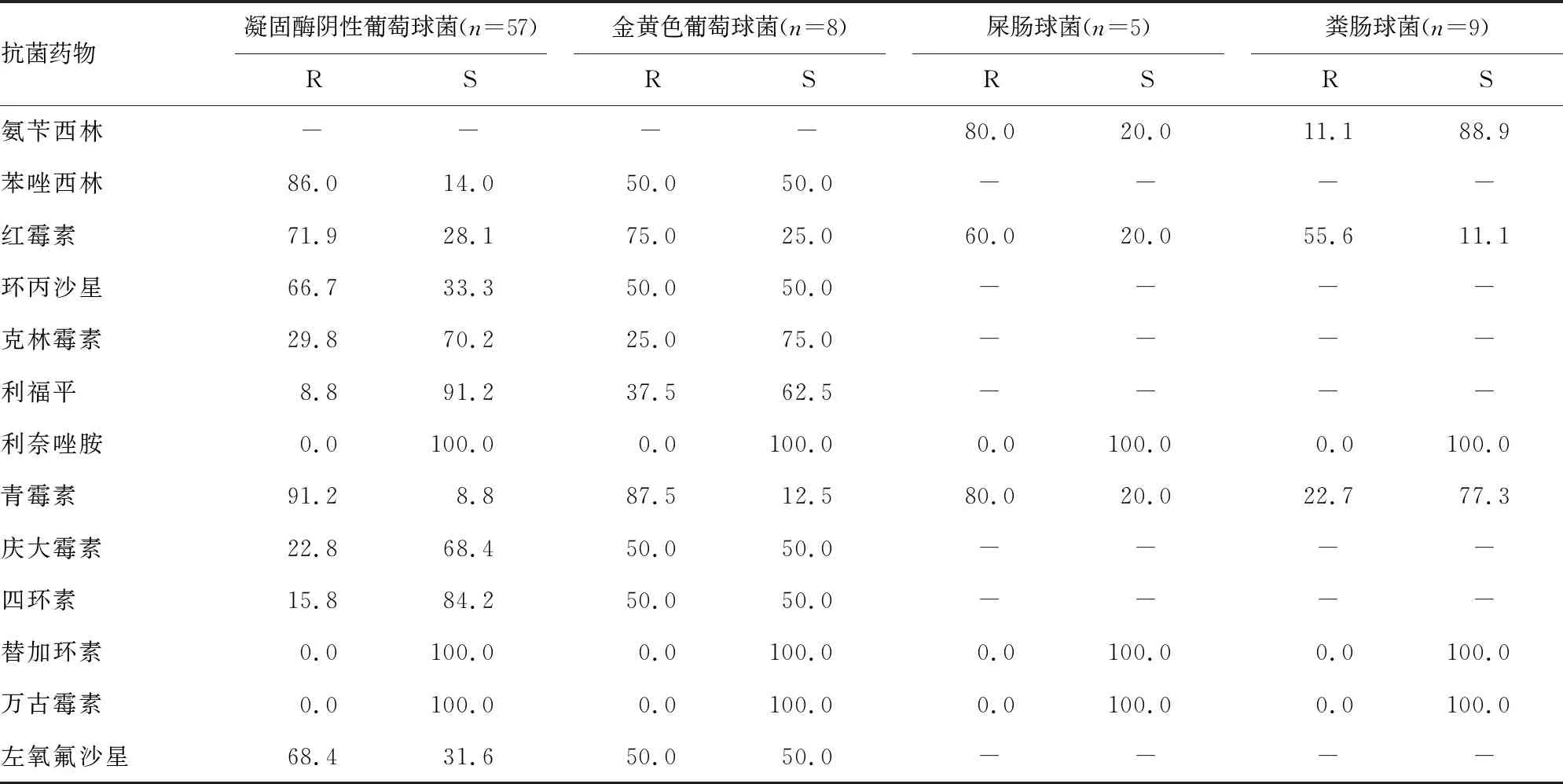
表3 主要革蘭陽性菌對抗菌藥物耐藥情況分析(%)
2.3并發癥發生情況分析 2017-2019年202例患者住院30 d病死率為28.7%,生存組和死亡組呼吸衰竭、心功能不全、腎功能不全和凝血功能異常發生率比較,差異有統計學意義(P<0.05)。見表4。

表4 各種并發癥在生存組和死亡組中的比較[n(%)]
3 討 論
血流感染是老年患者的重要致死因素之一,年齡增大導致的基礎疾病復雜及免疫力低下加大了患病的概率,同時,較差的預后和較大的經濟負擔也加大了治療難度[4-5]。2017-2019年本院住院患者中62.5%(235/376)的血流感染均發生于≥65歲的老年患者,相較于年輕患者,針對血流感染的預防和治療顯得更加重要。
本研究選取的235例病例中檢出革蘭陰性菌118例,占比50.2%,其中以大腸埃希菌為主,共47例,其對阿米卡星、美羅培南、哌拉西林/他唑巴坦的敏感率均在90%以上,對第三代及第四代頭孢菌素類抗菌藥物也較為的敏感,對環丙沙星、左氧氟沙星耐藥率較高。銅綠假單胞菌對阿米卡星、頭孢他啶和頭孢吡肟均較為敏感,但是對亞胺培南相對耐藥。對肺炎克雷伯菌治療效果較好的抗菌藥物有阿米卡星和美羅培南。革蘭陽性菌106例,占比45.1%,其中以凝固酶陰性葡萄球菌為主,其對利奈唑胺、替加環素和萬古霉素具有較高的敏感性,對環丙沙星和左氧氟沙星耐藥率較高,對青霉素表現出很明顯的耐藥性,與文獻[6]報道一致。
老年患者相對較差的基礎狀況往往會降低抗感染治療的效果,從而導致感染進一步破壞身體的機能,形成惡性循環。在收集病例資料時發現血流感染發展過程中會進行多次血培養的檢測,出現新的病原菌感染的患者并不少見,因此在臨床治療過程中常常需要對患者給予多種抗菌藥物治療,這極大增加了治療的難度及抗菌藥物耐藥情況的管理[7]。另一方面,對重癥感染患者中逐漸增多的抗菌藥物耐藥問題進行進一步研究也可以指導新藥的發現[8]。
有研究顯示,血流感染的病死率為20%~30%[9],導致血流感染患者死亡的原因往往是多個并發癥作用下大量炎癥反應以及一個甚至多個臟器的衰竭。低蛋白血癥、電解質紊亂和貧血在血流感染患者的病程中較為常見。本研究顯示,若患者表現出呼吸系統或循環系統的衰竭,預后則較差。因此在抗感染治療的同時給予支持治療進行干預和糾正尤為重要。
血流感染的菌種會因多種因素的影響而不同,如中央靜脈或動脈導管的存在及導管放置的時間等[8]。原發感染灶、基礎疾病也是影響致病菌種類的重要因素[10-11]。在臨床治療過程中,可以針對相應的臨床操作給予預防性用藥;在患者出現血流感染的臨床癥狀時,特別是出現后的6 h內,可以更早地進行積極的處理[12]。

