卵巢正常大小癌綜合征18F-FDGPET-CT表現(xiàn)
文政芳,岳軍燕,謝文秀,趙淑珍,尹山蘭,郭喆
1.新鄉(xiāng)醫(yī)學(xué)院第一附屬醫(yī)院婦產(chǎn)科,河南新鄉(xiāng)453100;2.新鄉(xiāng)醫(yī)學(xué)院第一附屬醫(yī)院放射科,河南新鄉(xiāng)453100;3.南京醫(yī)科大學(xué)第一附屬醫(yī)院核醫(yī)學(xué)科,江蘇南京210000
前言
卵巢正常大小癌綜合征(Normal-sized Ovary Carcinoma Syndrome,NOCS)是一個(gè)臨床診斷,以腹脹、腹痛為主要癥狀,腹水、腹腔內(nèi)有廣泛轉(zhuǎn)移,但卵巢大小正常,卵巢表面伴或不伴小顆粒狀結(jié)節(jié)[1-2]。NOCS主要與4種病理類型有關(guān):間皮瘤、性腺外苗勒氏管腫瘤、卵巢癌及不明原因的轉(zhuǎn)移瘤。18FFDGPET-CT在原發(fā)腫瘤的查找方面有較高的靈敏性,此外,18F-FDGPET-CT可以同時(shí)提供疾病的解剖學(xué)和葡萄糖代謝方面的信息,并且“一站式”全身顯像,可以為NOCS查找原發(fā)灶及發(fā)現(xiàn)轉(zhuǎn)移灶提供更多信息。Suga等[3]和Kanda等[4]等曾經(jīng)分別報(bào)道經(jīng)18FFDGPET-CT檢查發(fā)現(xiàn)的卵巢漿液表面乳頭狀癌的NOCS病例,提出18F-FDGPET-CT在NOCS臨床應(yīng)用中的價(jià)值。本研究分別回顧6例NOCS患者的病歷,討論其影像學(xué)特征和18F-FDGPET-CT檢查對(duì)NOCS的潛在價(jià)值。
1 資料與方法
1.1 病人資料
回顧性分析新鄉(xiāng)醫(yī)學(xué)院第一附屬醫(yī)院2015年1月~2020年3月期間收治的NOCS患者的18F-FDGPET-CT全身檢查資料及剖腹探查的病歷(表1)。納入6例患者,年齡50~88歲,平均(67±13)歲,主要臨床癥狀有疼痛、消化不良、腹圍增大、腹脹,病例3出現(xiàn)間歇性發(fā)熱,病例5同時(shí)伴有右下腹可觸及的腫塊。所有患者均符合以下標(biāo)準(zhǔn):有開(kāi)腹探查結(jié)果,腹腔轉(zhuǎn)移性病灶,卵巢大小正常,卵巢表面伴或不伴小顆粒狀結(jié)節(jié),腹腔探查術(shù)前常規(guī)影像學(xué)檢查均未發(fā)現(xiàn)明確原發(fā)病灶,無(wú)放化療史,近期無(wú)涉及卵巢的手術(shù)史。所有患者術(shù)前2周內(nèi)均進(jìn)行腫瘤標(biāo)志物檢測(cè)。

表1 6例NOCS患者的臨床資料及PET-CT全身表現(xiàn)Tab.1 Clinical data and PET-CT whole-body findings of 6 NOCS patients
1.2 18F-FDGPET-CT掃描
檢查設(shè)備為德國(guó)Siemens公司Biographl6 TruePoint型PET-CT掃描儀,PET顯像劑18F-FDG由本院PET-CT中心自行合成,放射化學(xué)純度>95%。受試者空腹4~6 h,空腹血糖3.9~6.1 mmol/L。經(jīng)肘靜脈注射18F-FDG顯像劑(3.7~5.55 MBq/kg),要求受試者安靜休息60 min左右,排空膀胱后上機(jī)進(jìn)行圖像采集。先采集CT圖像用于衰減校正和幫助FDG的解剖定位,然后采用3D模式自大腿中上段開(kāi)始采集PET數(shù)據(jù),6~7個(gè)床位,2~3 min/床位,利用CT數(shù)據(jù)進(jìn)行衰減校正,迭代法重建獲得圖像。
通過(guò)計(jì)算最大標(biāo)準(zhǔn)攝取值(SUVmax)對(duì)18FFDGPET-CT圖像進(jìn)行視覺(jué)和半定量評(píng)價(jià),18FFDGPET-CT圖像視覺(jué)分析和SUVmax計(jì)算由兩名核醫(yī)學(xué)診斷副主任醫(yī)師共同閱片。任何局灶性的高于周圍本底水平的18F-FDG攝取增高均可以被解釋為可能的惡性疾病的部位。若多個(gè)器官存在多發(fā)病灶,結(jié)合CT征象及臨床資料確定1處病灶為最可能原發(fā)腫瘤。若18F-FDGPET-CT僅顯示腹膜攝取高,且無(wú)明確起源部位,則認(rèn)為該患者為原發(fā)性腹膜癌。
2 結(jié)果
2.1 18F-FDGPET-CT全身掃描結(jié)果
6例中3例為卵巢乳頭狀漿液性癌(OPSC),1例為卵巢外腹膜漿液性乳頭狀癌(EPSPC),1例為結(jié)腸癌轉(zhuǎn)移,其余1例為來(lái)源不明的非卵巢腺癌。2例卵巢癌(病例1和2)18F-FDGPET-CT檢查定位于雙側(cè)卵巢,PET-CT圖像顯示大量腹水,由于大量腹水的映襯卵巢顯示良好,卵巢最大徑在正常范圍。此2例患者中,雙側(cè)卵巢的FDG攝取程度明顯高于周圍的本底水平,腹腔轉(zhuǎn)移灶表現(xiàn)為局灶性、結(jié)節(jié)性高攝取,形成“污點(diǎn)征”(圖1)。這些PET-CT影像特點(diǎn)強(qiáng)烈提示這2例患者為廣泛的腹膜惡性病變,其起源部位為卵巢。隨后經(jīng)開(kāi)腹探查及病理證實(shí)為卵巢來(lái)源的低分化卵巢癌。在病例1中PETCT檢查同時(shí)發(fā)現(xiàn)縱隔和腹腔淋巴結(jié)轉(zhuǎn)移。在病例2中PET-CT發(fā)現(xiàn)肺、脾、肝等部位的高代謝病灶,但將影像與臨床資料結(jié)合考慮卵巢為原發(fā)病灶。病例3的18FFDGPET-CT圖像表現(xiàn)為彌漫性腹膜癌的影像特征,整個(gè)腹腔及盆腔呈彌漫性、較為均勻的FDG攝取增高。腹腔和盆腔內(nèi)可見(jiàn)少量的包裹性積液,而不是大量腹水,卵巢顯示不清,PET-CT檢查無(wú)法明確原發(fā)病灶,最終經(jīng)剖腹探查及病理證實(shí)為卵巢癌。病例4是所有患者中年齡最大的,PET-CT圖像特點(diǎn)為大網(wǎng)膜團(tuán)塊狀放射性攝取增高以及少量腹水,PET-CT未見(jiàn)卵巢顯影,本例診斷為EPSPC,左側(cè)卵巢表面被侵犯(圖2)。病例5的PET-CT表現(xiàn)與之病例3相似,最后病理證實(shí)為非卵巢來(lái)源的腺癌,經(jīng)剖腹探查后仍不清楚原發(fā)病灶。病例6因腹痛及腹部可捫及腫塊入院,但因嚴(yán)重腸粘連而導(dǎo)致結(jié)腸鏡檢查失敗,患者PET-CT影像未見(jiàn)明顯可疑原發(fā)病灶而行剖腹手術(shù),剖腹探查時(shí)切除部分小腸及粘連腫物,病理報(bào)告為分化良好的管狀腺癌、乳頭狀癌及部分粘液腺癌,免疫化學(xué)及病理組織學(xué)形態(tài)提示腸道腫瘤為結(jié)腸癌轉(zhuǎn)移可能,但手術(shù)未見(jiàn)結(jié)腸腫瘤,回顧分析手術(shù)后的PET-CT圖像,PET-CT顯示高代謝灶隨機(jī)分布于腹盆腔,并伴有腸粘連和管腔狹窄,而三維最大強(qiáng)度投影(MIP)圖像顯示回盲部可見(jiàn)到局部FDG攝取程度較轉(zhuǎn)移性腹膜攝取更強(qiáng)(圖3),第一次讀片過(guò)程中忽略了該現(xiàn)象并認(rèn)為該征象可能為消化道粘膜被侵犯粘連所致。如果手術(shù)前看到這個(gè)征狀,也許PET-CT可以為探索性剖腹手術(shù)提供更好的定位。
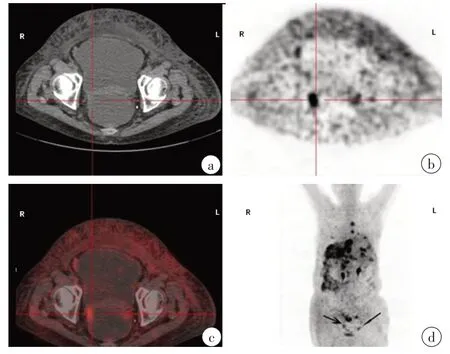
圖1 病例2,卵巢癌Fig.1 Ovarian carcinoma in case 2
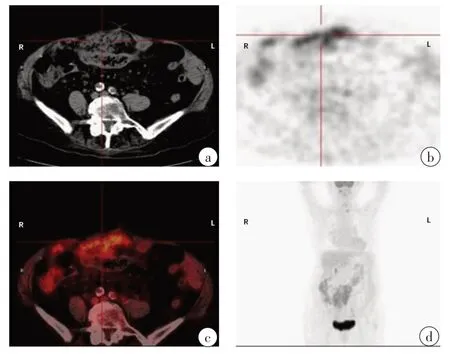
圖2 病例4,EPSPC,“網(wǎng)膜餅”征Fig.2 Extraovarian peritoneal serous papillary carcinoma(EPSPC)in case 4,with omental-caking sign
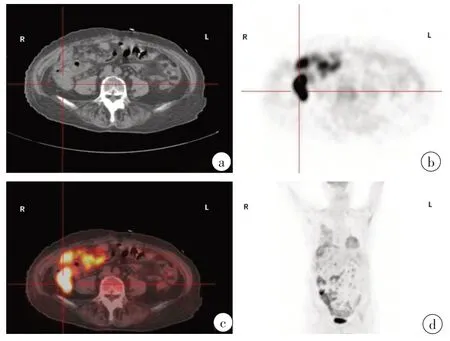
圖3 病例6,結(jié)腸癌Fig.3 Colon cancer in case 6
2.2 腫瘤標(biāo)志物
3例卵巢癌患者的血清CA125水平明顯增高,其他腫瘤標(biāo)志物輕度增高。EPSPC患者的血清CA125水平亦有明顯增高。腸腫瘤患者血清CA125、CA199、CEA水平升高,但CA199水平明顯高于CA125。1例不明原發(fā)腫瘤的腹膜癌患者CA153水平較高,CA125水平正常。
2.3 隨診結(jié)果
6例患者中有2例治療后隨訪再次行PET-CT掃描。病例1患者未行腫瘤細(xì)胞減滅術(shù),經(jīng)剖腹探查手術(shù)確診后行化療。治療結(jié)束后,進(jìn)行全身PET-CT檢查,評(píng)價(jià)療效。PET-CT顯示腹水體積明顯縮小,轉(zhuǎn)移灶數(shù)量明顯減少,但仍有部分轉(zhuǎn)移淋巴結(jié)殘留。
EPSPC患者行全子宮切除、附件切除、網(wǎng)膜切除、闌尾切除及腹腔轉(zhuǎn)移病灶切除,并輔以多療程輔助化療。化療后血清CA125降至正常水平。但術(shù)后1年常規(guī)檢查發(fā)現(xiàn)CA125水平略有升高,PET-CT掃描發(fā)現(xiàn)腹部轉(zhuǎn)移性結(jié)節(jié)(圖4)。
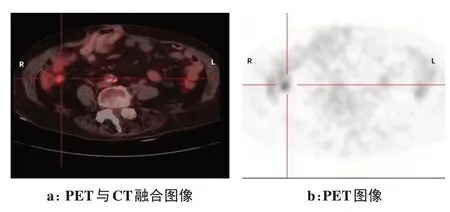
圖4 病例4,確診EPSPCFig.4 Case 4 diagnosed with EPSPC
3 討論
在剖腹探查術(shù)中,外科醫(yī)生經(jīng)常會(huì)發(fā)現(xiàn)女性患者腹腔內(nèi)存在彌漫性、轉(zhuǎn)移性疾病,然而卵巢看起來(lái)外觀正常,或者僅僅是表面有細(xì)小顆粒。Feuer等[1]在1989年將這種臨床現(xiàn)象稱為“卵巢正常大小癌綜合征(NOCS)”。NOCS主要與間皮瘤、性腺外苗勒氏管腫瘤、卵巢癌廣泛腹腔轉(zhuǎn)移以及不明原因的腹腔轉(zhuǎn)移瘤這4種情況有關(guān)。Feuer報(bào)告的11例患者中只有1例被診斷為卵巢癌,而本組6例患者中有3例卵巢癌。國(guó)內(nèi)有關(guān)NOCS的報(bào)道中,卵巢癌及性腺外苗勒氏管腫瘤是主要病因[5]。卵巢腫瘤引起的NOCS最常見(jiàn)的組織學(xué)類型為OPSC[6-7]。與其他惡性腫瘤引起的腹膜廣泛轉(zhuǎn)移相比,OPSC對(duì)手術(shù)后化療有更好的反應(yīng)。因此,將OPSC與其他病理類型的腹膜轉(zhuǎn)移癌進(jìn)行區(qū)別是很重要的。18F-FDGPET-CT可同時(shí)顯示腫瘤的解剖特征和生物學(xué)特征,提高診斷的準(zhǔn)確性。18F-FDGPET-CT可以起到查找原發(fā)部位的作用,該技術(shù)對(duì)卵巢癌和腹部其他類型原發(fā)腫瘤具有較高的檢出率[8-9]。此外,由于PET-CT在多種腫瘤中具有很高的敏感性,并且能夠一站式提供全身成像,因此它具有同時(shí)定位原發(fā)病灶和轉(zhuǎn)移病灶的優(yōu)勢(shì)。
病例1和2在腹水的映襯下卵巢顯示清晰,但由于其大小正常,僅靠CT檢查不能確定為惡性。PET-CT可發(fā)現(xiàn)卵巢部位的代謝增高,提示卵巢部位腫瘤負(fù)荷的存在,這是PET-CT的優(yōu)勢(shì)。PET-CT之所以容易確診此2例可能主要基于以下幾點(diǎn):(1)大量腹水使卵巢在CT上清晰顯示。如果沒(méi)有CT定位,僅PET亦不能判斷卵巢的異常。隨著PET-CT的出現(xiàn),解剖和代謝數(shù)據(jù)可同時(shí)獲得,并為FDG高攝取的可疑病灶提供精確定位。(2)腹膜的轉(zhuǎn)移范圍不是特別廣泛、彌漫,因此卵巢的代謝影像可與其周圍的腹膜以及系膜等組織區(qū)分。Turlakow等[10]報(bào)道兩種不同的PET模式:局灶模式和彌散模式。局灶模式為高代謝灶隨機(jī)分布于腹盆腔,但高代謝灶與臟器或淋巴結(jié)無(wú)關(guān)。彌漫模式表現(xiàn)為腹盆腔彌漫性、較為均勻的代謝增高,會(huì)使PET影像中的臟器分解模糊,因此在彌漫性高代謝影像中很難發(fā)現(xiàn)卵巢局限性異常(如病例3)。Suga等[3]報(bào)道的NOCS病例的PET-CT圖像與本組前2例有相似特征。絕經(jīng)后的卵巢,任何肉眼可見(jiàn)的卵巢攝取增高都可以認(rèn)為是病理性的[11]。Castellucci等[12]報(bào)道卵巢局部SUV值超過(guò)3被認(rèn)為是卵巢惡性腫瘤,而SUV值低于2.7或可被認(rèn)為是良性病變。需要注意的是卵巢SUV值可能低于腹膜轉(zhuǎn)移,因?yàn)镾UV是一個(gè)半定量指標(biāo),其受葡萄糖代謝程度以及腫瘤大小的影響,假陰性病灶的平均最大徑明顯小于真陽(yáng)性病灶。
EPSPC是性腺外苗勒氏管腫瘤最常見(jiàn)的病理類型,是一種以腹膜為主要累及部位的惡性腫瘤。EPSPC的組織學(xué)和細(xì)胞學(xué)特征與OPSC相似。為更好地定義這一患者群體,并制定更有組織的治療策略,美國(guó)婦科腫瘤學(xué)組為這一診斷制定了一套簡(jiǎn)明的標(biāo)準(zhǔn)[13]:(1)兩個(gè)卵巢必須是生理上正常大小或者是良性原因所致增大。(2)卵巢外部位的受累必須大于任何一個(gè)卵巢表面的受累。(3)顯微鏡下卵巢具有下列情況之一:a:不存在腫瘤侵犯;b:僅局限于卵巢表面上皮,沒(méi)有皮層侵犯的證據(jù);c:涉及卵巢表面上皮和下皮層間質(zhì),但腫瘤大小小于5 mm×5 mm;d:無(wú)論有無(wú)卵巢表面侵犯,卵巢實(shí)質(zhì)內(nèi)病灶小于5mm×5mm。(4)無(wú)論腫瘤分化程度如何,腫瘤組織學(xué)和細(xì)胞學(xué)特征必須與OPSC相似或相同。EPSPC患者的中位年齡為65.8歲,而OPSC患者的中位年齡為60.3歲。據(jù)報(bào)道EPSPC和Ⅲ、Ⅳ期OPSC在癥狀體征、手術(shù)類型和范圍、腫瘤對(duì)一線化療藥物的反應(yīng)、無(wú)復(fù)發(fā)間期以及血清CA125水平等方面均無(wú)明顯差異,然而Ⅲ和Ⅳ期OPSC完全臨床緩解率為91.8%,而EPSPC為25.0%[14]。本研究中1例EPSPC患者是6例患者中年齡最大的,而且CA125明顯升高,該患者的PET-CT圖像與腹膜間皮瘤以及未發(fā)現(xiàn)卵巢高攝取的卵巢癌患者PET圖像非常相似。
腹膜廣泛轉(zhuǎn)移是消化道腫瘤的一種常見(jiàn)表現(xiàn),并且被認(rèn)為是疾病的終末期狀態(tài)。Feuer等[1]報(bào)道4例來(lái)源不明的腫瘤,其中3例可能為胃腸道來(lái)源腺癌。有時(shí)因?yàn)榧膊☆愋图安课辉颍词鼓c鏡也不能做出明確診斷。如病例6腸鏡無(wú)法進(jìn)行,但對(duì)術(shù)后PET-CT再次讀片,在MIP圖像中發(fā)現(xiàn)錯(cuò)過(guò)了回盲部FDG攝取增高程度較其他病灶更高這一信息,最后仍不能確定這一高攝取病灶是否為原發(fā)病灶,因此在PET-CT讀片時(shí)不要錯(cuò)過(guò)MIP影像提供的線索。
CA125水平升高可以作為卵巢癌的指標(biāo)之一,但對(duì)卵巢癌并無(wú)特異性,約40%晚期非卵巢惡性腫瘤腹腔轉(zhuǎn)移的患者中均有此表現(xiàn)[10,15]。一些良性婦科疾病以及其他良性疾病,如腎病綜合癥、水腫、腹水也可以導(dǎo)致CA125升高,甚至高達(dá)卵巢癌患者CA125水平。一些研究認(rèn)為非卵巢癌患者CA125水平升高可能是腹水所導(dǎo)致的腹膜刺激所致。本組除1例原發(fā)不明腫瘤的NOCS外,幾乎所有病例血清CA125均顯著升高,可見(jiàn)CA125在NOCS中的特異性較低。有報(bào)道稱PET-CT圖像聯(lián)合血清CA125可提高診斷的敏感性。Palomar等[16]認(rèn)為PET-CT能夠檢測(cè)到CA125水平較低時(shí)的腫瘤病灶,從而有助于早期發(fā)現(xiàn)治療后卵巢癌患者的復(fù)發(fā)或殘留病灶,在CA125水平較低的患者中,PET-CT的檢出率較高(53%)。即使在治療后血清CA125水平較低的情況下,使用FDG PET-CT也是合理的。據(jù)報(bào)道PETCT對(duì)卵巢癌復(fù)發(fā)的陽(yáng)性預(yù)測(cè)值高達(dá)89%~98%[17]。卵巢癌晚期和EPSPC的最佳治療方法是減瘤手術(shù)加系統(tǒng)性治療。減瘤手術(shù)的目的是盡可能切除腫瘤病灶及轉(zhuǎn)移灶,不留下肉眼可見(jiàn)的殘留。完全切除種植轉(zhuǎn)移灶關(guān)系到生存期,術(shù)后仍有殘余腫瘤是最為重要的影響預(yù)后的負(fù)面因素之一。此外,手術(shù)結(jié)果是整個(gè)治療過(guò)程中唯一可被干預(yù)的因素。Funicelli等[18]研究結(jié)果表明18F-FDGPET-CT可以發(fā)現(xiàn)被手術(shù)結(jié)果證實(shí)的77%的腹膜廣泛轉(zhuǎn)移、75%的結(jié)節(jié)性病灶以及70%的彌漫性侵犯;PET-CT可以發(fā)現(xiàn)病變并精確定位,有助于制定治療計(jì)劃及提高手術(shù)成功率。18F-FDG PET-CT可用于療效監(jiān)測(cè)和疾病復(fù)發(fā)的早期發(fā)現(xiàn),尤其是對(duì)那些由于手術(shù)治療后因解剖學(xué)改變而導(dǎo)致CT或MR難以準(zhǔn)確解釋的小的復(fù)發(fā)病灶。18F-FDGPET-CT在預(yù)測(cè)病情復(fù)發(fā)方面較MDCT及CA125有更高的敏感性,在卵巢癌患者療效監(jiān)測(cè)中具有重要作用[19-20]。
目前NOCS這個(gè)說(shuō)法還有爭(zhēng)議,NOCS的最終診斷基于病理,但是一旦獲得病理結(jié)果,NOCS這個(gè)診斷也就沒(méi)有意義了。因此可以預(yù)測(cè)隨著PET-CT的廣泛應(yīng)用,一些NOCS患者手術(shù)之前即有可能被發(fā)現(xiàn)原發(fā)病灶,并因此不再采用NOCS這個(gè)診斷。

