超聲引導下神經阻滯對老年骨質流失性骨折患者應激反應和鎮痛效果的影響
蘇孟勤 鐘 巍 安 靜 李幸雷 張亞莉
骨質流失是一種代謝性骨病,也是一種與年齡相關的疾病,具體指骨量低下,骨的微結構發生破壞,導致骨脆性增加,由于中國人口老齡化的進程加快,骨質流失發病率呈現上升趨勢。老年骨質流失性骨折手術具有創傷大、出血多、術后臥床時間較長等特點,加之老年患者重要器官代償能力減弱,且術前常合并多種基礎疾病,因此圍術期風險較大,術后并發癥較多,可能影響患者的預后及轉歸。喉罩全麻能夠保留自主呼吸,有利于保護患者肺功能,同時其操作簡單、不刺激器官、不造成環勺關節脫位等特點,可代替部分氣管導管功能,在臨床中有一定的應用價值。但該麻醉方法技術要求較高,需麻醉醫師和外科醫師密切配合才能完成。超聲引導下神經阻滯可減輕手術刺激引起的應激反應,降低中樞神經系統的敏感性,減少術中、術后阿片類藥物的需求量,具有麻醉效果佳、血流波動幅度小等優點,已逐步成為老年骨質流失性骨折常用麻醉方案之一。但究竟哪種方法對患者應激反應和鎮痛效果更佳尚無定論。因此,本研究探討喉罩全麻與超聲引導下神經阻滯兩種不同方式的麻醉對老年骨質流失性骨折患者圍術期鎮痛效果及應激反應的影響,以期為臨床應用提供數據支撐。
1 資料和方法
1.1 一般資料 回顧性分析2018年3月至2020年10月入河南省省立醫院進行手術的老年骨質流失性骨折患者200例,根據麻醉方式不同分成兩組,采用喉罩全麻方式麻醉的為對照組(n
=96),采用超聲引導下神經阻滯方式麻醉的為觀察組(n
=104)。兩組臨床資料對比,差異無統計學意義(P
>0.05)。見表1。本研究經過本院道德倫理委員會批準后實施,患者知情確認并簽訂知情確認書。
表1 兩組臨床資料對比
1.2 納入與排除標準 納入標準:①結合臨床表現及影像學結果,診斷為骨質流失性骨折;②符合骨質流失性骨折手術指征;③無麻醉禁忌證;④無患肢神經損傷和凝血功能障礙;⑤年齡60~80歲。排除標準:①心血管疾病患者;②臟器功能不全的患者;③麻醉藥物過敏或者麻醉藥物不耐受的患者;④精神疾病以及不能正常配合麻醉的患者。
1.3 麻醉方法 對照組采用喉罩全麻方式,觀察組采用超聲引導下神經阻滯的方式。兩組患者在術前禁食、水8 h,患者進入手術室,建立靜脈通道,并以30滴/分的速度輸注乳酸鈉林格注射液(安徽環球藥業,500 mL,20180107),同時進行心電圖、血壓、脈搏氧飽和度監測。患者吸入純氧3 min,當完全預充氧以后,血氧飽和度保持在98%以上,靜脈推注舒芬太尼(宜昌人福藥業,2 mL,20190307)1.0 μg/kg,異泊酚(江蘇恩華藥業,20 mL,20180423)2.5 mg/kg進行麻醉誘導;待睫毛反射消失后,靜推順阿曲庫銨(浙江仙琚制藥,5 mg,20191019)0.1~0.15 mg/kg,待肌松符合手術條件后,置入適宜大小的喉罩,連接麻醉機控制呼吸。
觀察組采取超聲引導下行股神經、股外側皮神經、坐骨神經阻滯。入室后,患者仰臥位,開通靜脈通道,輸注為30滴/分速度的乳酸鈉林格注射液,囑患者患肢稍外展,穿刺部位皮膚常規消毒,使用開立X5高頻超聲探頭,探頭置于腹股溝韌帶下方1~2 cm,探頭長軸垂直于患側肢體縱軸,在圖像上確認髂筋膜、股動脈以及股神經位置后行股神經阻滯,股神經在圖像中呈篩網格狀三角形略高回聲結構,采用平面內穿刺技術,從大腿外側進針,超聲引導下的穿刺針回抽無血后,推注0.375%羅哌卡因混合液(河北一品制藥,10 mL,201901007)15 mL。再將探頭放置于髂前上棘處,超聲探頭找到縫匠肌和闊肌膜張肌之間的股外側皮神經,圖像呈現“牛眼征”,回抽無血后注入0.375%羅哌卡因混合液5 mL。行坐骨神經阻滯時,囑患者側臥位,患肢在上,屈髖30°、屈膝90°,健側髖關節和膝關節伸直,探頭平行于股骨大轉子和坐骨結節連線掃描,圖像呈現“微笑征”,臀大肌深面的高回聲即是坐骨神經,采用平面內技術進針,回抽無血后,推藥0.375%羅哌卡因的混合液15 mL,推藥時見坐骨神經被藥液浸潤呈“甜圈征”。
1.4 觀察指標 ①記錄兩組患者誘導前、切皮時、拔除喉罩時的平均動脈壓(mean arterial pressure,MAP)及心率(heart rate,HR)水平;②術后2、6、12、24、48 h(T1、T2、T3、T4、T5)分別采集患者靜脈血3 mL,采用酶聯免疫吸附實驗檢測其促腎上腺皮質激素(adrenocorticotropic hormone,ACTH)、皮質醇(cortisol,Cor)和胰島素(insulin,Ins)水平;③采用心理應激反應問卷(stress response questionnaire,SRQ)調查患者應激情況,此問卷包括心理應激、軀體反應和行為反應三方面共計28小項,按照1~5級進行積分,1分為“不是”,2分為“有點是”,3分為“中等是”,4分為“基本是”,5分為“是”,分值越高,患者應激反應越強。④采用視覺模擬評分(visual analogue scale,VAS)和Ramsay鎮靜評分(Ramsay sedation score,RSS)對患者術后2、6、12、24、48 h(T1、T2、T3、T4、T5)的疼痛和鎮靜情況進行評分;⑤術后第48 小時觀察并記錄兩組麻醉藥物(丙泊酚、瑞芬太尼、舒芬太尼和順式阿曲庫銨等)使用量及不良反應(如嗜睡、惡心嘔吐、呼吸抑制等)發生情況。
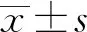
2 結果
2.1 兩組MAP、HR比較 不同時間點兩組MAP、HR存在時間和交互效應(P
<0.05),切皮時,觀察組MAP高于對照組,HR低于對照組(P
均<0.05);拔除喉罩時, 觀察組MAP和HR均低于對照組, 差異均有統計學意義(P
<0.05)。見表2。
表2 兩組MAP、HR比較
2.2 兩組應激指標比較 兩組應激指標存在組間、時間以及交互效應(P
<0.05),在T2、T3、T4和T5階段,觀察組ACTH、Cor和Ins水平均低于對照組,差異均有統計學意義(P
<0.05)。見表3。
表3 兩組應激指標比較
2.3 兩組應激反應得分比較 觀察組應激總分及其心理反應、生理反應和行為反應得分均低于對照組,差異有統計學意義(P
均<0.05)。見表4。
表4 兩組應激反應得分比較分)
2.4 兩組VAS、RSS評分比較 兩組VAS評分在不同時間點存在組間、時間以及交互效應(P
<0.05),觀察組在T1~T5階段的VAS評分明顯低于對照組,差異均具有統計學意義(P
<0.05);兩組RSS評分比較,差異無統計學意義(P
>0.05)。見表5。
表5 兩組VAS、RSS評分比較分)
2.5 兩組麻醉藥使用情況及不良反應比較 觀察組丙泊酚、瑞芬太尼、舒芬太尼和順式阿曲庫銨的使用量均低于對照組(P
<0.05)。對照組出現嘔吐和惡心的患者共16例,嗜睡3例,瘙癢5例,不良反應發生率為25%。觀察組嘔吐和惡心的患者共4例,嗜睡2例,瘙癢1例,不良反應發生率為6.73%。兩組不良反應發生率比較,差異有統計學意義(χ
=10.523,P
=0.001)。見表6。
表6 兩組麻醉藥物使用情況比較
3 討論
老年人骨質流失是其骨折多發的影響因素之一,老年人下肢骨折的發病率呈上升趨勢,且老年下肢骨折手術具有創傷大、出血多、術后臥床時間長的特點,加之老年患者重要器官代償能力減弱,術前常合并多種基礎疾病,如冠心病、高血壓、糖尿病等,因此對手術和麻醉的耐受性會更差,手術的創傷和麻醉都會對機體帶來一定的刺激,出現一定的應激反應。老年骨質流失性骨折患者術中的應激反應更為強烈,所以選擇恰當的麻醉方式達到更理想的麻醉效果,對于手術的開展具有重要意義。
喉罩全麻不占用氣道空間,血流動力學平穩,呼吸模式可以調控,但是由于老年骨質流失性骨折手術持續時間較長,術后創傷大,疼痛也較為明顯,所以喉罩全麻和其他常規的全身麻醉難以達到滿意的鎮痛效果,影響了患者術后的恢復。超聲引導下神經阻滯可抑制手術刺激引起的應激反應,降低中樞神經系統的敏感性,減少術中、術后阿片類藥物的需求量,具有麻醉效果佳、血流波動幅度小等優點, 已逐步成為老年患者下肢骨折常用麻醉方案之一。本研究結果顯示,不同時間點兩組MAP、HR存在時間和交互效應(P
<0.05)。兩組應激指標ACTH、Cor、Ins及VAS評分存在組間、時間以及交互效應(P
<0.05)。觀察組應激情況、不良反應及麻醉藥物使用量均優于對照組(P
<0.05)。提示按照阻滯方案嚴格把控注射藥物的速度和壓力,可達到良好的鎮痛效果,緩解患者應激反應,同時能減少不良反應的發生。雖然上述指標都得到了明顯改善,但兩組RSS評分差異不顯著,提示兩組麻醉方式產生的鎮靜效果差異無臨床意義,具體原因有待于后續研究進一步探討。應激反應是指機體受外界壞境的刺激而出現的非特異性全身反應,會使全身各個系統包括代謝和心血管等系統發生變化。適當的應激反應有利于機體本身應對各種緊急狀況,長時間的過度的應激反應會導致機體各個器官發生功能性的紊亂,不利于患者的長期預后。惡心、嘔吐、疼痛和循環不穩定等是發生圍術期應激反應的主要因素。往往在手術過程中,老年人對麻醉應激反應的耐受力較低,自主神經系統的控制能力較差,所以穩定循環能力降低,因此在手術過程中選擇有利于患者的麻醉方式對老年人非常重要,不僅能夠降低其圍術期的應激反應,還能減少其術后并發癥。相關研究也表明,選擇對血流動力學和應激反應較小的麻醉方案是老年患者麻醉的關鍵所在,與本研究結果基本一致。
綜上所述,超聲引導下神經阻滯用于老年骨質流失性骨折固定術,能夠降低患者圍術期應激反應,提高鎮痛效果,同時減少麻醉用藥量,降低并發癥的發生,利于患者早期恢復。

