免充氣經腋窩入路全腔鏡下甲狀腺手術對喉返神經功能的影響
黃能為 易茂林 單華靜 梅俊
黃岡市中心醫院甲乳外科(湖北黃岡438000)
目前甲狀腺腫瘤發病率逐年遞增,且趨于年輕化,女性明顯高于男性[1]。手術切除對于甲狀腺腫瘤的治療有著很好的效果。然而傳統手術治療多為經頸前切開開放手術,但開放性手術術中出血量較多,相對創傷較大,易留下手術瘢痕以及破壞皮神經,導致術后頸部不適,此外,還極易造成喉返神經損傷(recurrent laryngeal nerve,RLN),引起吞咽困難、聲音嘶啞等并發癥,給患者造成極大的身體和心理負擔,嚴重影響術后恢復。目前針對RLN 的報道較多,多數報道顯示RLN 損傷發生率為6%~14%[2]。如何降低RLN 損傷發生率是一個亟待解決的問題。近年來,隨著腔鏡技術在臨床中的大力發展,臨床學者也將這種技術應用于甲狀腺手術中,其入路方式包括經自然管腔入路[3]、乳暈入路[4]、腋窩入路[5]等,然而這些入路方式均需要充入CO2,導致操作環境較為封閉,對視野造成影響,若使用吸引器排除腔體內部分CO2,會縮小手術空間,影響手術效果[6]。此外,灌注CO2過程中會引起氣體栓塞、縱膈氣腫等并發癥,甚至導致患者顱內壓異常升高,給手術造成極大風險[7]。而改良經腋窩入路全腔鏡下甲狀腺手術無需充氣,且關于免充氣經腋窩入路全腔鏡下甲狀腺手術對喉返神經功能的影響的報道較少。本研究通過比較免充氣經腋窩入路全腔鏡下甲狀腺手術與開放手術的療效以及對喉返神經功能的影響,旨在評估免充氣經腋窩入路全腔鏡下甲狀腺手術的優勢。
1 資料與方法
1.1 病例資料選取2019年4月至2020年9月于黃岡市中心醫院甲乳外科行甲狀腺手術患者300 例,根據手術方案不同分為腔鏡組與開放組,每組150 例。納入標準:(1)病例資料完整;(2)甲狀腺功能正常;(3)術前患者聲帶均正常;(4)術前經B 超及CT 檢查證實為單側良、惡性甲狀腺腫瘤;(5)腫瘤直徑:良性腫瘤直徑≤5.5 cm,惡性腫瘤直徑≤4.0 cm,局限腺體內;(6)無甲狀腺功能亢進等合并癥。排除標準:(1)術前手術禁忌證;(2)合并心、肝、腎等嚴重疾病;(3)合并其他惡性腫瘤。患者及家屬對本研究知情同意并自愿簽署知情同意書,本研究已經我院倫理委員會同意。
1.2 一般資料收集患者入院后仔細詢問并記錄患者性別、年齡、身高、體質量、身體質量指數(body mass index,BMI)等一般資料,并根據患者的B 超及CT 檢查資料,統計患者甲狀腺腫瘤性質及結節數目。
1.3 手術方式
1.3.1 腔鏡組患者行免充氣經腋窩入路全腔鏡下甲狀腺手術治療。患者全身麻醉成功后,取仰臥位,肩部略抬高,患側上肢外展90°,頭偏向健側。取患側腋窩處腋前線與腋中線之間自然皺襞約3 cm 切口,分離皮下至胸大肌表面,并在切口內下乳房邊緣2 ~3 cm 處置入0.5 cm 大小Trocar,沿胸大肌表面向甲狀腺方向繼續分離,使用拉鉤協助,將腔鏡鏡頭置入深處,繼續電溝或超聲刀分離,在頸闊肌深面繼續分離,并分離出1/3 胸鎖乳突肌,繼續在胸骨頭與鎖骨頭兩頭肌間分離,將無充氣式專用甲狀腺拉鉤進入此間隙中拉起胸骨頭。將胸骨甲狀肌及肩胛舌骨肌撥開,患側甲狀腺完全暴露。超聲刀依次處理甲狀腺上極→中極→下極,術中快速病檢,如惡性加行峽部及中央區淋巴結清掃術,創面清理,止血,清點器械,腔鏡直視下退出拉鉤,縫合傷口,蓋無菌敷料。見圖1。
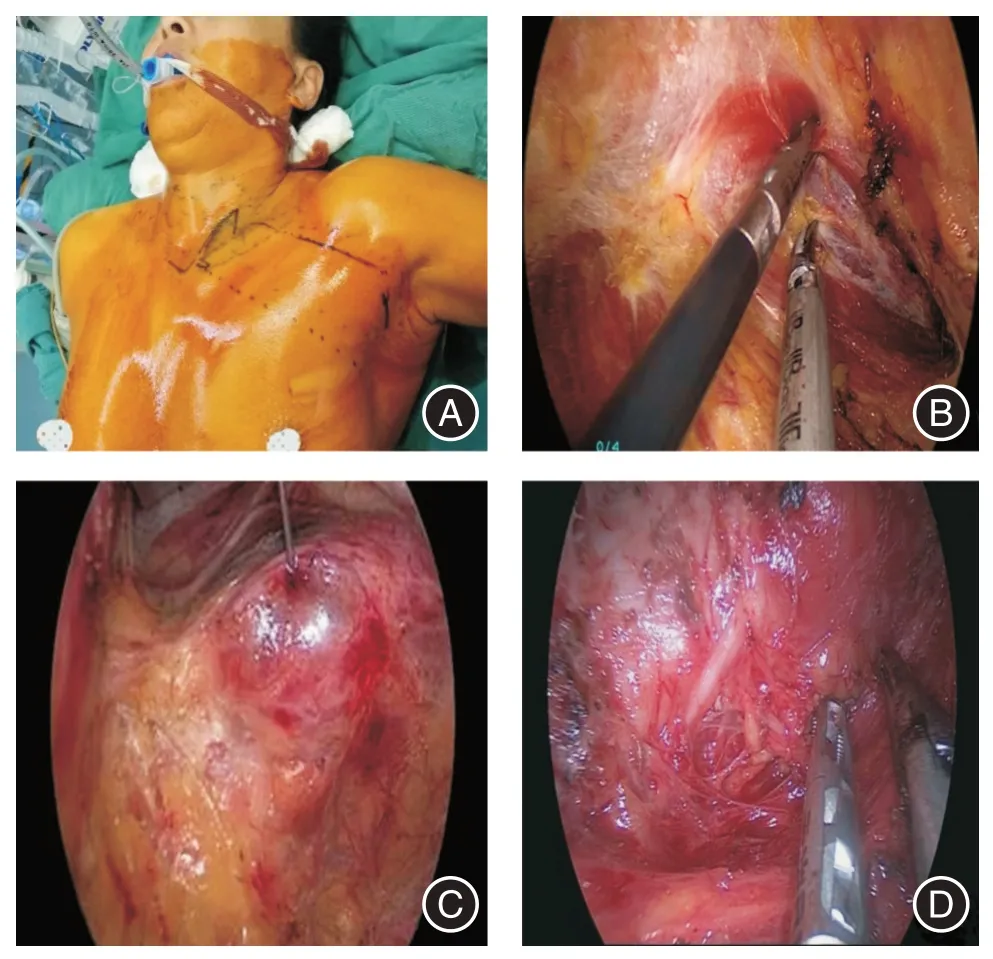
圖1 腔鏡組手術示意圖Fig.1 Schematic diagram of the endoscopic group
1.3.2 開放組患者行經頸前切開開放手術治療。取仰臥位,肩部抬高,頸部后仰,在胸骨柄上2 cm 處行5 cm 左右切口,切開頸闊肌,游離頸前皮瓣,切開頸白線,牽拉一側帶狀肌以暴露患側甲狀腺,行甲狀腺葉切除,超聲刀依次處理甲狀腺上極→中極→下極,術中常規送病理檢查,切除峽部及中央區淋巴結清掃術,創面清理,止血,縫合傷口,蓋無菌敷料。
1.4 觀察指標(1)記錄2 組患者手術時間、術中出血量、術后引流液總量、術后住院時間。(2)分別于術后24、48 h,使用視覺模擬(visual analogue scale,VAS)評分[5]評定患者的疼痛程度:分值為0 ~10 分,分數越高表示疼痛越強,0 分為無痛,10 分為最劇烈疼痛。(3)切口美容滿意度評分[8]:分值為0 ~10 分,分數越高表示越滿意;(4)聲帶病變情況評估:分別于術后1 周、1 個月對所有患者行電子喉鏡檢查,觀察2 組患者聲帶病變情況;(5)嗓音障礙指數(voice handicap index,VHI)評估:分別于術后1 周、1 個月,使用VHI 評估患者嗓音障礙程度:總分0 ~4 分,4:總是,3:經常,2:有時;1:很少,0:無,分值≥1 分表示有嗓音障礙;(6)吞咽障礙評分量表評估(swallowing impairment score,SIS):分別于術后1 周、1 個月,使用SIS評估患者的吞咽功能障礙情況:總分0 ~4 分,4:總是,3:經常,2:有時;1:很少,0:無,分值≥1 分表示有吞咽障礙。
1.5 統計學方法使用SPSS 26.0 進行數據分析;計量資料使用獨立樣本t檢驗,以均數±標準差表示;計數資料使用χ2檢驗,以例(%)表示;Cox 回歸比例風險模型分析甲狀腺手術中發生喉返神經損傷的影響因素;P<0.05為差異有統計學意義。
2 結果
2.1 基線資料開放組和腔鏡組患者的性別、年齡、BMI、身高、腫瘤直徑、腫瘤性質及結節數目等基線資料差異均無統計學意義(P>0.05),說明兩組患者的基線資料不存在影響后續試驗結果的重要因素,具有可比性。見表1。

表1 基線資料Tab.1 Comparison of general data between the two groups x±s
2.2 兩組患者手術情況比較與開放組相比,腔鏡組手術時間明顯延長,術中出血量明顯減少,術后引流液總量明顯增加,術后住院時間明顯縮短,差異均有統計學意義(P<0.05)。見表2。
表2 2 組患者手術情況比較Tab.2 Comparison of operation conditions between the two groups ±s
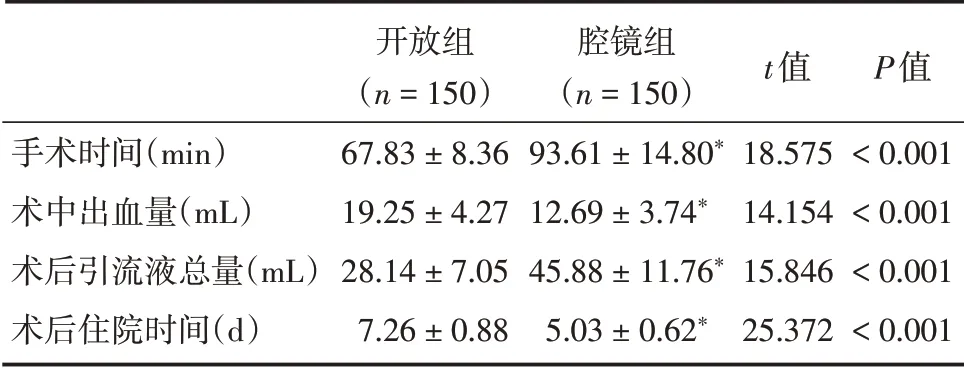
表2 2 組患者手術情況比較Tab.2 Comparison of operation conditions between the two groups ±s
注:與開放組比較,*P <0.05
手術時間(min)術中出血量(mL)術后引流液總量(mL)術后住院時間(d)開放組(n=150)67.83±8.36 19.25±4.27 28.14±7.05 7.26±0.88腔鏡組(n=150)93.61±14.80*12.69±3.74*45.88±11.76*5.03±0.62*t值18.575 14.154 15.846 25.372 P值<0.001<0.001<0.001<0.001
2.3 兩組患者術后疼痛評分及切口滿意度評分術后24、48 h,腔鏡組患者VAS 評分均明顯低于開放組,切口美容滿意度評分均明顯高于開放組,且差異均有統計學意義(P<0.001)。見表3。
表3 兩組患者術后疼痛評分及切口滿意度評分比較Tab.3 Comparison of postoperative pain score and incision satisfaction score between the two groups±s
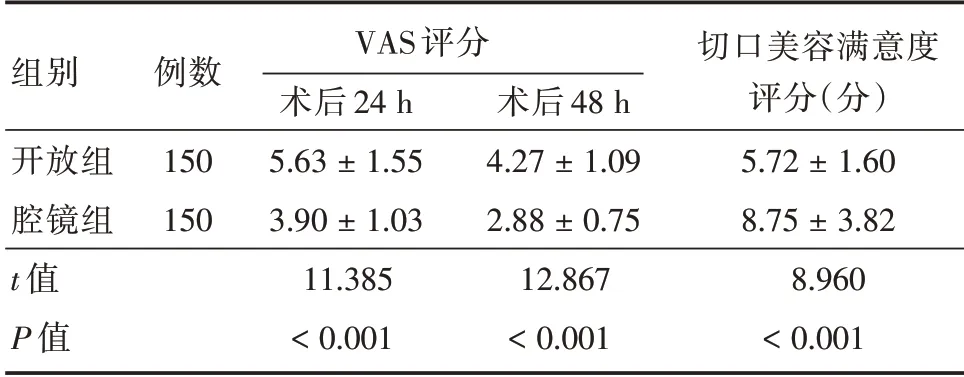
表3 兩組患者術后疼痛評分及切口滿意度評分比較Tab.3 Comparison of postoperative pain score and incision satisfaction score between the two groups±s
組別 例數 術后V 24 A h S 評分術后48 h切口評美分容(滿分)意度開放組1505.63±1.554.27±1.095.72±1.60腔鏡組1503.90±1.032.88±0.758.75±3.82 t 值P 值11.385<0.001 12.867<0.001 8.960<0.001
2.4 兩組患者術中RLN損傷情況比較術后1周,腔鏡組患者無聲帶病變、嗓音障礙和吞咽功能障礙;而開放組聲帶病變22 例(14.67%),嗓音障礙和吞咽功能障礙20 例(13.33%);腔鏡組聲帶病變(χ2= 23.741,P<0.001)、嗓音障礙和吞咽功能障礙(χ2= 21.429,P<0.001)均明顯低于開放組,差異均有統計學意義。術后1 個月,兩組患者均無聲帶病變、嗓音障礙和吞咽功能障礙。
2.5 Cox 比例風險回歸模型分析甲狀腺手術中發生RLN 損傷的影響因素Cox 比例風險回歸模型分析甲狀腺手術中發生RLN 損傷的影響因素。結果顯示:手術方式和腫瘤性質是甲狀腺手術中發生RLN 損傷的關鍵風險因素(P<0.05)。見表4。
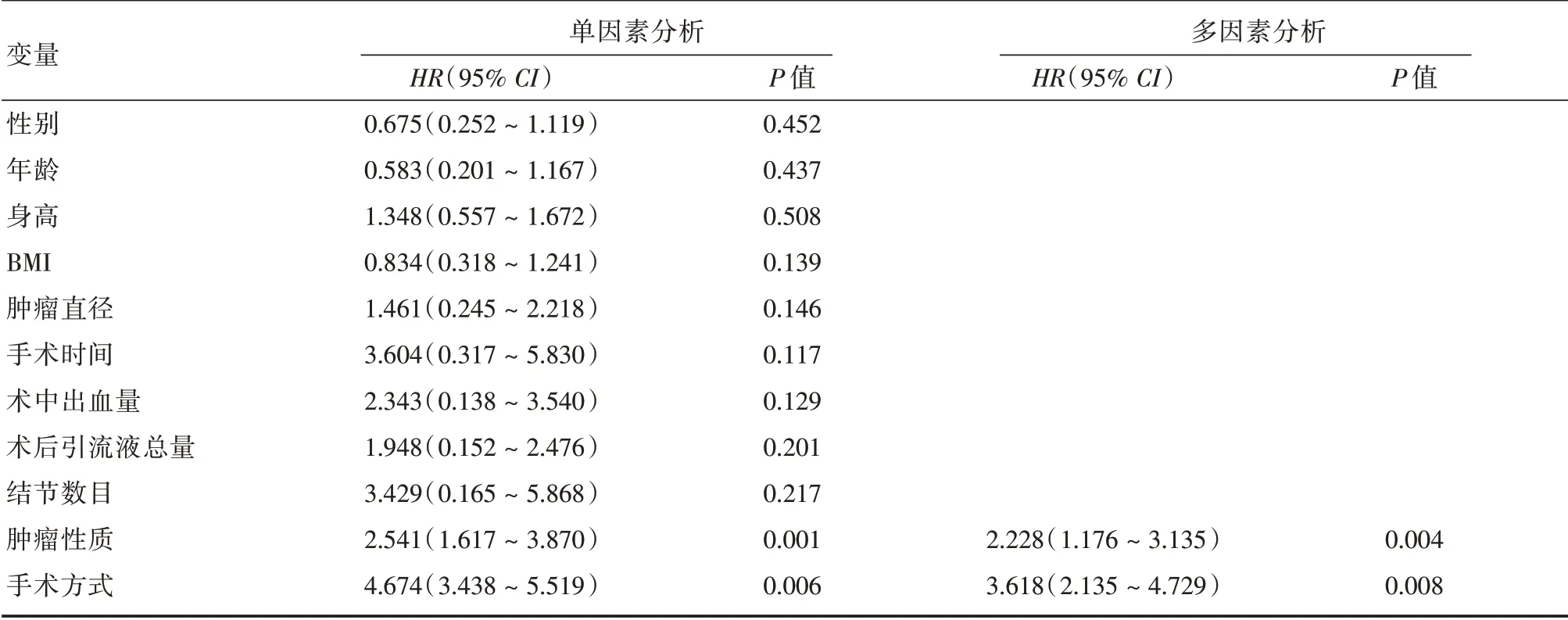
表4 Cox 比例風險回歸模型分析甲狀腺手術中發生RLN 損傷的影響因素Tab.4 Cox proportional risk regression model was used to analyze the influencing factors of RLN injury during thyroid surgery
3 討論
RLN 損傷是甲狀腺手術術后嚴重并發癥之一,若單側RLN 損傷會導致患者的聲音嘶啞,雖然一定程度可由對側神經代償,但依舊無法恢復患者的正常聲音,降低患者生活質量。雙側RLN 損傷會導致患者呼吸困難,嚴重者需要長期的氣管置管[9]。因此,保護RLN 是甲狀腺手術的首要任務之一。近20年來,隨著腔鏡手術的發展,免充氣經腋窩入路全腔鏡下甲狀腺手術因其可有效縮小切口,并可將切口轉移到相對隱蔽部位,美觀效果好,被越來越多患者所接受[10]。但免充氣經腋窩入路全腔鏡下甲狀腺手術對臨床醫生的技術、解剖知識等有較高的專業要求,目前仍處于探索階段。
大量研究已報道,與傳統開放手術相比,免充氣經腋窩入路全腔鏡下甲狀腺手術具有明顯優勢[11-13]。對于外科醫師來說,腔鏡手術視野大且清晰,易操作。對于患者來說,可以獲得與傳統開放手術等同的療效。本研究發現,與傳統開放手術相比,免充氣經腋窩入路全腔鏡下甲狀腺手術術中出血量明顯減少,術后住院時間明顯縮短。鄭傳銘等[14]也得到相似的結果。由于腔鏡手術需要比開放手術分離更多的皮瓣,游離皮瓣較多,導致腔鏡手術時間較長,且術后引流液總量較多,這也是所有腔鏡甲狀腺手術共同面臨的問題。此外,術后24、48 h,腔鏡組患者VAS 評分均明顯低于開放組,切口美容滿意度評分均明顯高于開放組,這與國內外學者報道相似[15-17]。
甲狀腺手術損傷RLN 易引起患者術后嗓音障礙及吞咽功能障礙,出現飲水嗆咳及聲音嘶啞等癥狀[18]。其原因可能是手術過程中牽拉甲狀腺或推開氣管以充分暴露視野,導致患者術后咽喉疼痛,飲水嗆咳,并且咽喉部分泌物增加使得患者術后持續性咳嗽[19]。該問題同樣出現在全腔鏡甲狀腺手術中。臨床上為提高手術安全性,將術中RLN 的保護列為亟待解決的問題之一[20]。那么,全腔鏡手術是否可以降低RLN 損傷發生率呢?本研究結合‘膜解剖’理論[21-22],使用超聲刀沿系膜游離,精確切割與止血,并結合喉鏡檢查、VHI 及SIS 等觀察方法分析免充氣經腋窩入路全腔鏡下甲狀腺手術中RLN 損傷情況,結果顯示,腔鏡組患者聲帶病變、嗓音障礙和吞咽功能障礙均明顯低于開放組患者。提示免充氣經腋窩入路全腔鏡下甲狀腺手術對患者嗓音及吞咽功能的損傷小。與張兆宏等[23]研究結果一致。本研究進一步通過回歸模型分析發現,手術方式和腫瘤性質是甲狀腺手術中發生喉返神經損傷的關鍵風險因素。
綜上所述,免充氣經腋窩入路全腔鏡下甲狀腺手術創傷小,術中出血量小,術后住院時間相對較短,術后RLN 損傷引起的聲帶病變、嗓音障礙和吞咽功能障礙發生率也低,可有效提高患者術后生活質量,值得臨床推廣使用。

