孕晚期孕婦生殖道無乳鏈球菌攜帶狀況及其耐藥性分析
吉麗
(江西省婦幼保健院院檢驗科,江西 南昌 330006)
無乳鏈球菌(Streptococcus agalactiae,GBS)屬于條件致病菌,常寄居于女性生殖道內,對孕婦而言,可引起菌尿、菌血癥等,并會誘發流產等妊娠并發癥,對于新生兒而言,會引起肺炎、敗血癥、腦膜炎等,嚴重危害母嬰健康[1-2]。GBS 能經母嬰垂直傳播,因此,檢測孕婦生殖道內GBS攜帶情況及藥敏實驗分析,對指導臨床治療方案的制定和合理用藥具有重要意義。基于此,本研究選取2018年1月至2019年12月于本院行常規孕檢的孕晚期孕婦1 298例作為研究對象,旨在探討孕晚期孕婦生殖道無乳鏈球菌攜帶狀況及其耐藥性,現報道如下。
1 資料與方法
1.1 臨床資料 選取2018 年1 月至2019 年12 月于本院行常規孕檢的孕晚期孕婦1 298 例為研究對象,年齡24~38歲,平均年齡(29.32±2.31)歲;孕周35~39 周,平均孕周(37.65±0.65)周。
1.2 方法 收集入組孕婦陰道分泌物拭子,接種購自廣州環凱公司的B群鏈球菌選擇性增菌肉湯,35 ℃恒溫培養過夜后,接種購自廣州迪景公司的哥倫比亞血瓊脂平板,35 ℃恒溫培養過夜,隨后行可疑菌落鑒定。周圍無/有β 溶血環、中等大小、灰白色,可見短鏈狀排列,涂片革蘭染色顯微鏡檢查呈陽性球菌,觸酶試驗陰性。用英國CXOID 鏈球菌乳膠凝集分型試劑篩查分離菌株,再用VITEK MS 鑒定。用K-B 法行細菌藥敏試驗。按抗菌素及判斷標準:萬古霉素≥17 mm、青霉素≥24 mm、頭孢曲松≥24 mm、紅霉素≥21 mm、左氧氟沙星≥17 mm、四環素≥23 mm、克林霉素≥19 mm。對克林霉素敏感、紅霉素耐藥菌或中介株行D試驗,按照抗菌藥物敏感性執行標準實施操作和結果判讀。以肺炎鏈球菌ATCC49619為質控菌株。
1.3 觀察指標 分析孕晚期孕婦生殖道GBS 攜帶狀況;分析孕晚期孕婦生殖道GBS耐藥性。
1.4 統計學方法 采用Excel進行各項數據分類、統計與分析處理,計數資料以[n(%)]表示。
2 結果
2.1 孕晚期孕婦生殖道GBS 攜帶狀況 1 298 例孕晚期孕婦陰道分泌物拭子中分離GBS 156株(12.02%)。
2.2 GBS耐藥性分析 頭孢曲松、青霉素、萬古霉素對GBS的敏感性均為100.00%,無耐藥或中介株;GBS 對四環素耐藥率最高,其次為紅霉素、克林霉素。對21 株克林霉素敏感、紅霉素耐藥菌或中介株行D試驗,結果顯示,D試驗呈陽性5株,表現出克林霉素誘導性耐藥,見表1。
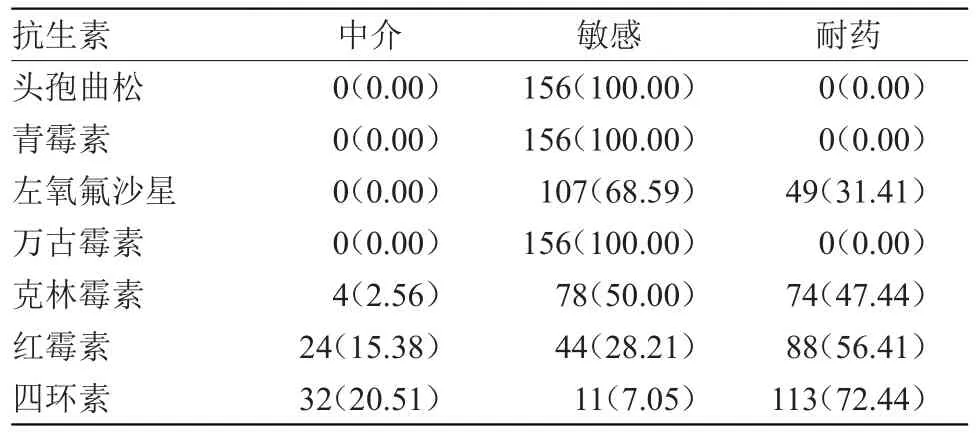
表1 GBS對常用抗生素敏感性分析[n(%)]
3 討論
GBS是一種革蘭氏陽性鏈球菌,一般寄生于人體泌尿生殖道和下消化道,攜帶者多無癥狀[3]。致病性GBS可分為ⅠA、ⅠB、Ⅱ、Ⅲ、Ⅳ型5個血清型,其中Ⅲ型毒性最強,可產生多種溶組織酶和外毒素,誘發嚴重感染[4-5]。GBS 可經產道上行感染擴散至胎膜、子宮,誘發絨毛膜羊膜炎、子宮內膜炎、泌尿系感染等疾病,進而引起早產、流產、胎盤早破、胎兒發育不良等妊娠并發癥。孕婦攜帶的GBS可經生殖道逆行感染或分泌過程中胎兒暴露于病原菌中導致感染,威脅新生兒健康安全。新生兒GBS 感染可分為兩種,其中早發型感染的感染主要來自帶菌的產婦,主要表現為敗血癥、肺炎,病情兇險,致死率為50%~70%,而遲發型感染一般系院內感染,主要表現為腦膜炎,常遺留嚴重神經系統后遺癥,致死率約為15%[6-8]。流行病學調查[9]顯示,圍產期攜帶GBS孕婦與無攜帶GBS孕婦相比,誘發新生兒早發型感染率約高25倍。早期篩查孕晚期孕婦生殖道GBS攜帶情況具有積極意義。
本研究中,1 298 例孕晚期孕婦陰道分泌物拭子中分離到GBS 156 株(12.02%),低于吳紅光[10]等研究的32.2%,這可能與不同地區、不同醫院采集標本部位和分離鑒定方式不同有關。本研究結果顯示,頭孢曲松、青霉素、萬古霉素對GBS的敏感率均為100.00%,無耐藥或中介株;GBS對四環素耐藥率最高,其次為紅霉素、克林霉素;D試驗呈陽性5株,表現出克林霉素誘導性耐藥,提示GBS對抗菌藥物存在不同的敏感率、耐藥率,臨床需根據藥敏試驗結果合理用藥。與唐興敏[11]等研究結果一致。左氧氟沙星會影響新生兒軟骨發育,一般不推薦使用。萬古霉素具有腎毒性,且無法穿過胎盤,不適用于治療新生兒與孕婦GBS感染。頭孢曲松為廣譜抗菌藥物,易引起菌群失調,可作為備選藥物使用。因此,臨床可將青霉素作為治療新生兒、孕婦GBS感染首選藥。對于青霉素過敏風險高者,可按照藥敏試驗結果選擇克林霉素或紅霉素,對于青霉素過敏低危險性者可選擇頭孢曲松治療。
綜上所述,孕晚期孕婦生殖道GBS攜帶率較高,GBS對頭孢曲松、青霉素、萬古霉素高度敏感,對紅霉素、四環素、克林霉素存在較高的耐藥率,臨床用藥前需加強藥敏監測,按照試驗結果合理選擇抗菌藥物,確保產婦及胎兒健康。

