羊水細胞熒光原位雜交技術與核型檢測結果分析
馬聰
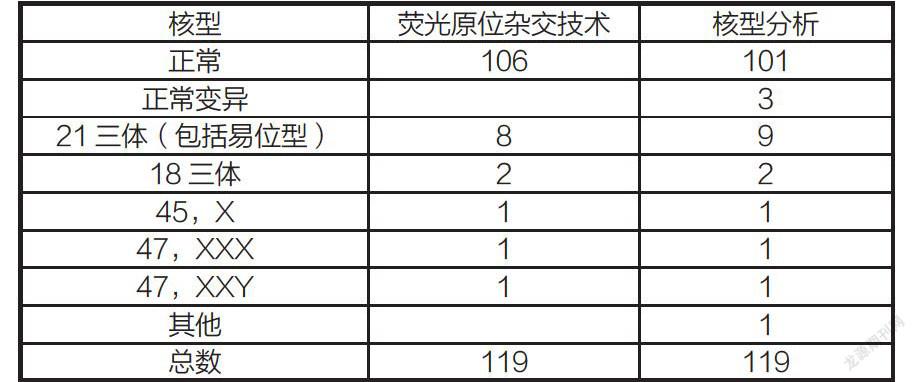
【摘要】目的:探討羊水細胞熒光原位雜交技術與核型檢測結果的分析。方法:選取2019年6月至2020年6月,運用熒光原位雜交技術檢測的120例19-29周孕婦的未培養羊水細胞,并對其進行核型檢測結果分析。結果:120例未培養羊水細胞運用熒光原位雜交技術檢測成功119例,其中檢出正常106例,數目異常13例,與常規細胞培養核型分析結果一樣。此外3例正常變異,1例嵌合體,還有1例21三體沒有被該項技術檢測出來。結論:運用熒光原位雜交技術檢測未培養羊水細胞染色體數目異常,不僅操作簡單快讀,而且所運用的樣本數量也較少,其能有效補充羊水細胞染色體核型分析。因此熒光原位雜交技術聯合羊水細胞培養,能夠好地服務于產前診斷。
【關鍵詞】羊水細胞;熒光原位雜交技術;核型檢測;結果
【中圖分類號】R714.15 【文獻標識碼】A 【DOI】10.12332/j.issn.2095-6525.2021.03.251
出生缺陷對人類的健康造成了非常嚴重的威脅,同時也為社會及患者的家庭到來了極大的經濟負擔。因為遺傳原因致使出生缺陷占七成左右,而最為常見的遺傳因素就是染色體畸形[1]。因為染色體疾病沒有辦法治療,因此產前診斷染色體疾病,對于防止出生缺陷至關重要。經過產前的有效篩查和診斷,降低該類新生兒出生的概率,能有效為社會及患兒家庭減輕一定的負擔[2]。基于此,本院此次研究分析了羊水細胞熒光原位雜交技術與核型檢測結果,詳細報告如下。
1 資料與方法
1.1臨床資料
本研究以2019年6月至2020年6月的120例人員將其作為研究對象。患者最小年齡為19歲,最大年齡為39歲,平均年齡為(28.89±9.12)歲。孕周為19-29周。對所有患者同時做羊水細胞培養及熒光原位雜交技術。產前診斷指征包括:(1)孕中期母血清篩查高風險50例;(2)孕婦年齡高于35歲的患者25例;(3)不良孕產史6例;(4)超聲產前篩查4例,其中有1例胎兒脖頸后透明帶變厚;(5)孕婦外周血無創胎兒DNA檢測存在高風險的患兒2例;(6)其他原因導致10例。患者全部已簽署了產前診斷知情同意書。
1.2方法
1.2.1常規羊水細胞培養,在B超的指引下,將淡黃色的清亮羊水抽取25毫升,將其分為兩份,運用熒光原位雜交技術檢測的患者使用5毫升,運用常規細胞染色體核型分析的患者使用20毫升,在培養8-10天以后添加秋水仙素,在5小時以后收獲,并制片,G顯帶以后,對其進行染色體核型分析,計數為30個細胞,對5個核型進行分析。
1.2.2熒光原位雜交技術檢測未培養羊水細胞染色體非整倍體,運用國產的該技術探針。未培養羊水細胞對照公司提供的操作步驟處理之后進行熒光原位雜交技術分析。對每組探針進行有效觀察,隨機技術不能少于50個細胞。整倍體樣本熒光原位雜交技術檢測結果應有大于90%的間期核計數為整倍體;不是整倍體樣本熒光原位雜交技術檢測必須不能少于60%的間期合計數;如果計數結果接近10%,不能將嵌合體情況排除,所以必須添加計數到200個細胞核。
2 結果
2.1熒光原位雜交技術的檢測結果
120例羊水細胞成功股119例,有1例因為細胞太少沒有辦法進行判讀。
2.2對比羊水培養染色體核型分析及熒光原位雜交技術結果
羊水培養一次成功119例,成功率高達99.17%。1例經唐氏篩查21三體高風險標本,因孕期大于23周,導致羊水培養失敗,之后進行了無創產前基因檢測,結果呈低風險狀態,熒光原位雜交技術檢測結果正常。
培養成功的檢測出正常核型為101例,21三體9例,18三體2例,47,XXX1例,47XXY1例,45,X1例。還有1例21三體運用熒光原位雜交技術沒有檢測出來,但羊水培養發現其核型為46,XN,rob(21;21)(q10;q10)。有1例染色體嵌合體核型,并不在熒光原位雜交技術的檢測范圍里,經B超檢查之后最終停止妊娠。
3 討論
綜上所述,當前已經有很多技術在產前診斷中被運用,但是都有一定的局限性,并且價格昂貴,同時也沒有辦法確定多少基因拷貝數的變異能致使胎兒異常。但自從熒光原位雜交技術檢測出未培養羊水間期細胞染色體數目異常開始,該技術已經逐漸成為產前診斷的主要方法[3]。其主要運用熒光標記探針對21三體、18三體、13三體及性染色體非整倍體等常見染色體畸形進行快速檢測。其不僅技術診斷快速,而且具有較高的成功率,是傳統核型分析非常重要的一個補充。
在以往羊水細胞培養的模型分析中,最少要有20毫升羊水才能有效進行雙培養體系[4]。此外,羊水細胞培養核型分析能不能成功與細胞培養過程中,克隆細胞、收獲細胞及分裂細胞等多少有非常直接的聯系,并且操作步驟較多,非常有可能導致失敗,而且等報告的時間也相對較長,一般要3周左右。而熒光原位雜交技術檢測,相對常規檢測而言,不僅需要的羊水樣本量少[5],而且不需要對羊水細胞進行培養,雜交信號簡單直觀,計數相對也比較容易,報告也能快速出來。一般48小時以內就能出報告,操作步驟簡單,極易辨別結果。
但是熒光原位雜交技術在染色體數目及性染色異常的診斷過程中,可取代部分,但不能完全取代以往的染色體核型分析。伴隨著產前篩查及診斷的不斷發展,提供了更多的檢測技術。而熒光原位雜交技術已然成為非常重要的產前診斷方式之一,可與多種檢測手段相結合,進而有效提升產前診斷的準確率及效率,并更高效地滿足臨床需要。
參考文獻:
[1]周靜,周冉,王玉國,等.不同檢測方法在羊水細胞性染色體嵌合產前診斷中的應用比較[J].現代婦產科進展,2021,30(2):92-95.
[2]郭芬芬,楊紅,徐盈,等.324例性染色體非整倍體產前診斷分析及遺傳咨詢[J].現代婦產科進展,2021,30(2):137-140.
[3]李顯箏,許玲,胡晶晶,等.熒光原位雜交技術在產前診斷染色體嵌合體中的應用價值[J].國際生殖健康/計劃生育雜志,2020,39(2):104-108.
[4]侯東霞,侯麗青,董弘,等.聯合應用染色體核型分析、微陣列分析和熒光原位雜交技術診斷Pallister-Killian綜合征胎兒一例[J].中華醫學遺傳學雜志,2020,37(11):1276-1279.
[5]李一平,任華.細菌人工染色體微球技術對微缺失/微重復綜合征的產前診斷[J].海南醫學,2020,31(2):221-223.

